️ Bệnh Gout và hội chứng tăng acid uric máu
ĐỊNH NGHĨA
- Thuật ngữ Gout dùng để mô tả một chứng bệnh bao gồm hội chứng tăng acid uric máu, các đợt tấn công định kỳ của bệnh viêm khớp cấp tính kết hợp với các tinh thể muối natri urat trong bạch cầu được tìm thấy trong các bạch cầu hoạt dịch, sự lắng cặn của các tinh thể muối natri urat ở các mô bên trong và xung quanh khớp (hạt tophi), bệnh viêm thận kẽ và sỏi acid uric thận.
- Các rối loạn trao đổi chất cơ bản của bệnh gout là tăng acid uric máu (nồng độ urat huyết thanh > 7 mg / dL [416 μmol / L] ở nam giới và > 6 mg / dL [357 μmol / L] ở phụ nữ), tuy vậy hội chứng tăng acid uric máu có thể là một trạng thái không có triệu chứng rõ ràng.
SINH LÝ BỆNH
- Ở người, acid uric là sản phẩm cuối cùng của quá trình thoái hoá purin. Nó là một chất bị đào thải mà mục đích sinh lý chưa được xác định. Kích thước của tinh thể urat được tăng lên nhiều lần ở các cá thể có bệnh gout. Tích tụ quá mức này có thể do sự sản xuất thừa cũng như do sự giảm bài xuất.
- Các purin (tạo ra acid uric) có nguồn gốc từ ba nguồn: đồ ăn chứa purin, thoái biến acid nucleic mô, do tổng hợp nội sinh và chuyển hóa purin trong cơ thể.
Sự bất thường trong hệ thống enzym kiểm soát chuyển hóa purin có thể dẫn đến sự sản xuất thừa acid uric. Tăng hoạt tính men tổng hợp phosphoribosyl pyrophosphate (PRPP) synthetase dẫn đến tăng nồng độ của PRPP, một yếu tố quyết định của sự tổng hợp purine và sản xuất acid uric. Sự thiếu hụt men chuyển hypoxanthine-guanin phosphoribosyl transferase (HGPRT) cũng có thể dẫn đến sự sản xuất thừa acid uric. HGPRT chuyển đổi guanin thành guanylic acid và hypoxanthine thành axit inosinic. Hai chuyển hóa này đều cần PRPP là đồng cơ chất và là những phản ứng quan trọng liên quan đếnviệc tổng hợp acid nucleic. Thiếu hụt enzym HGPRT dẫn đến sự tăng chuyển hóa guanin và hypoxanthin thành nhiều acid uric và PRPP hơn để tương tác với glutamin trong bước đầu tiên của quá trình thoái giáng purin.
- Tăng sản xuất acid uric có thể là hệ quả của việc gia tăng thoái giáng acid nucleic từ mô, như với rối loạn tăng sinh tủy xương và tế bào lympho. Thuốc gây độc tế bào sử dụng trong điều trị các bệnh rối loạn này có thể dẫn đến việc sản xuất quá mức acid uric do ly giải và phân hủy tế bào chất.
Purin trong thức ăn đóng vai trò không đáng kể đến sự phát sinh hội chứng tăng acid uric máu do sự vắng mặt một vài rối loạn trong quá trình chuyển hóa hay thải trừ purin.
Khoảng 2/3 lượng acid uric sản xuất mỗi ngày được bài tiết trong nước tiểu. Phần còn lại được bài tiết qua đường tiêu hóa sau khi thoái giáng bởi vi khuẩn đường ruột. Khi mức độ bài tiết acid uric trong nước tiểu thấp hơn mức sản xuất dẫn đến tăng acid uric máu và tăng hòa tan natri urat.
- Những loại thuốc làm giảm đào thải acid uric qua thận thông qua việc thay đổi mức lọc hoặc thay đổi một trong các quá trình vận chuyển qua ống thận bao gồm: thuốc lợi tiểu, acid nicotinic, salicylat (<2 g/ngày), ethanol, pyrazinamid, levodopa, ethambutol, cyclosporine, và các thuốc gây độc tế bào.
Một người sản xuất trung bình 600 – 800 mg acid uric hàng ngày và đào thải ra <600 mg trong nước tiểu. Các cá thể bài tiết > 600 mg sau một chế độ ăn không purin trong 3-5 ngày được coi là những người sản xuất thừa. Những người tăng acid uric máu mà bài tiết < 600 mg acid uric trong 24 giờ với một chế độ ăn không purin được gọi là những người giảm bài tiết acid uric. Với chế độ ăn uống thông thường, bài tiết > 1.000 mg trong 24 giờ phản ánh tình trạng sản xuất dư thừa; ít hơn giá trị này đượcxác định là bình thường.
Sự lắng đọng các tinh thể urat trong bao hoạt dịch là kết quả của quá trình viêm liên quan đến chất trung gian hóa học gây giãn mạch, tăng tính thấm thành mạch, hoạt tính và hoạt động hoá tính của bạch cầu đa nhân. Sự thực bào các tinh thể urat bởi bạch cầu sẽ giúp ly giải nhanh các tế bào và thải các enzym phân hủy protein vào tế bào chất. Hệ quả là các phản ứng viêm với triệu chứng điển hình như đau khớp dữ dội, ban đỏ, nóng và sưng tấy.
Sỏi acid uric thận xảy ra ở 10% đến 25% bệnh nhân bị bệnh gout.
Yếu tố ảnh hưởng bao gồm việc bài tiết quá nhiều acid uric qua nước tiểu, nước tiểu có tính axit, nước tiểu đặc.
Trong bệnh thận acid uric cấp, suy thận cấp tính xảy ra do tắc nghẽn dòng nước tiểu thứ phát dẫn đến tạo tủa acid uric lớn hơn trong ống gom và niệu quản. Biến chứng này được ghi nhận ở những bệnh nhân có rối loạn tăng sinh tủy xương và tế bào lympho và hệ quả từ các khối u ác tính, đặc biệt là sau khi khởi đầu hóa trị liệu. Bệnh thận mạn do urat là do sự lắng đọng kéo dài của các tinh thể urat ở nhu mô thận.
Hạt Tophi (lắng cặn urat) hiếm gặp trong bệnh Gout và là một biến chứng muộn của tăng acid uric máu. Các vị trí phổ biến nhất của việc lắng cặn các hạt Tophi ở bệnh nhân tái phát viêm khớp Gout cấp tính là gốc của các ngón cái, xoắn tai, túi hoạt dịch mỏm khuỷu xương, gân Achilles, đầu gối, cổ tay và bàn tay.
LÂM SÀNG
- Các đợt cấp của viêm khớp Gout cấp được đặc trưng bởi sự khởi đầu nhanh chóng của cơn đau, sưng và viêm. Các cơn thường bắt đầu ở khớp xương đơn lẻ, thường nhất là khớp ngón chân cái, và sau đó theo thứ tự: mu bàn chân, mắt cá chân, gót chân, đầu gối, cổ tay, ngón tay, và khuỷu tay. Các cơn thường bắt đầu vào ban đêm, làm bệnh nhân tỉnh giấc khi đang ngủ với cảm giác vô cùng đau đớn. Các khớp bị nóng, đỏ, và sưng lên. Sốt và tăng bạch cầu là phổ biến. Nếu không được điều trị, cơn cấp có thể kéo dài 3-14 ngày trước khi phục hồi tự phát.
- Mặc dù các đợt cấp của viêm khớp Gout cấp có thể xuất hiện mà không có kích thích nào rõ ràng, các cơn tấn công có thể là hệ quả của sự căng thẳng, chấn thương, uống rượu, nhiễm trùng, phẫu thuật, việc giảm nhanh cũng như tăng cao nồng độ acid uric trong huyết thanh do dùng thuốc.
CHẨN ĐOÁN
- Một chẩn đoán xác định yêu cầu chọc dịch từ khớp và xác định các tinh thể nội bào natri urat monohydrat trong bạch cầu hoạt dịch.
- Khi chọc khớp không khả thi, một chẩn đoán viêm khớp Gout cấp được dựa trên các dấu hiệu và triệu chứng đặc trưng, cũng như đáp ứng điều trị.
MỤC TIÊU MONG MUỐN
- Mục tiêu điều trị cho bệnh Gout là chấm dứt các đợt cấp tính, ngăn chặn các đợt cấp định kỳ của viêm khớp Gout, và ngăn ngừa các biến chứng liên quan đến lắng đọng các tinh thể urat mạn tính trong các mô.
ĐIỀU TRỊ ĐỢT CẤP TÍNH
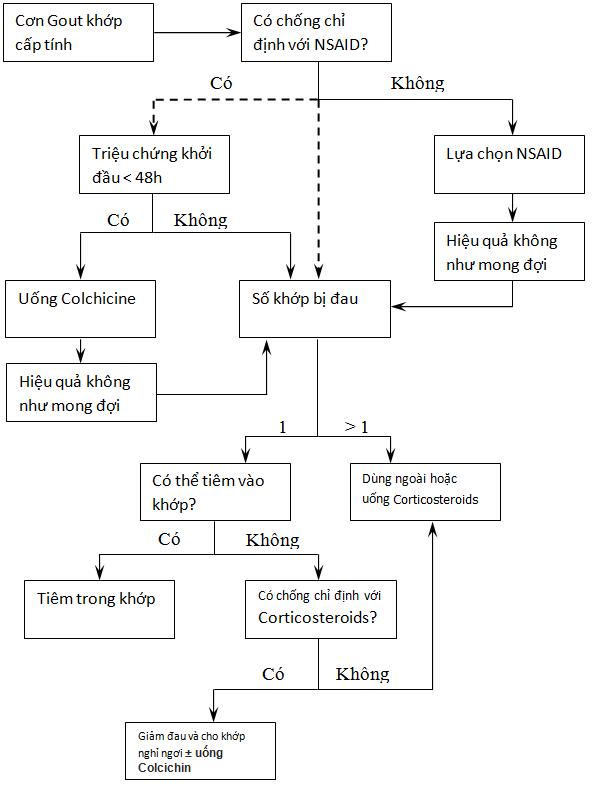
Hình 1.1 Hướng dẫn điều trị cho cơn Gout cấp.
(NSAID, thuốc kháng viêm không steroid.)
Điều trị không dùng thuốc
- Bệnh nhân nên được khuyên nên giảm chế độ ăn chất béo bão hòa và các loại thịt nhiều purin (ví dụ, thịt nội tạng), tránh uống rượu, uống nhiều nước, và giảm cân nếu béo phì.
- Cho các khớp nghỉ ngơi 1-2 ngày và chườm lạnh tại chỗ cũng có lợi.
Thuốc chống viêm không steroid
- Thuốc kháng viêm không steroid (NSAIDs) là đầu tay trong điều trị vì hiệu quả cao và ít độc tính khi sử dụng ngắn hạn. Có rất ít bằng chứng cho thấy một NSAID nào là hiệu quả hơn NSAID còn lại, và ba loại thuốc, indomethacin, naproxen, và sulindac-được FDA chấp thuận cho chỉ định này (Bảng 1).
.png)
BẢNG 1: Liều dùng của các Thuốc chống viêm không steroid đường uống trong điều trị bệnh viêm khớp Gout cấp
- Điều trị nên được bắt đầu với liều khuyến cáo tối đa khi khởi phát các triệu chứng và tiếp tục trong 24 giờ sau khi giải quyết xong đợt tấn công cấp tính, sau đó giảm dần trong 2-3 ngày. Các đợt tấn công cấp tính nói chung hết trong vòng 5-8 ngày sau khi bắt đầu điều trị.
- Các tác dụng bất lợi thường gặp nhất liên quan đến hệ tiêu hóa (viêm dạ dày, chảy máu và thủng), thận (hoại tử nhú thận và giảm độ thanh thải creatinin [CLcr]), hệ tim mạch (tăng huyết áp,giữ natri và giữ nước), và thần kinh trung ương (giảm khả năng nhận thức, nhức đầu và chóng mặt).
- Mặc dù nguy cơ biến chứng đường tiêu hóa là tương đối nhỏ với điều trị ngắn hạn, việc phối hợp với các thuốc ức chế bơm proton cần được xem xét ở những bệnh nhân lớn tuổi và những đối tượng có nguy cơ cao trên đường tiêu hóa. NSAID nên được sử dụng thận trọng ở người có tiền sử loét dạ dày tá tràng, suy tim, tăng huyết áp khó kiểm soát, suy thận, bệnh mạch vành hoặc đang dùng thuốc chống đông.
Hiệu quả và tính an toàn của thuốc ức chế chọn lọc cyclooxygenase-2 (COX-2) (ví dụ, celecoxib) chưa được đánh giá đầy đủ trong viêm khớp gút, nhưng chúng tốn kém hơn so với các NSAID thông thường và không chắc là dẫn đến ít biến chứng đường tiêu hoá vì thời gian điều trị ngắn.
Corticosteroids
- Bằng chứng gần đây cho thấy rằng corticosteroids là tương đương với NSAIDs trong điều trị các cơn Gout cấp. Chúng có thể được tiêm vào hệ tuần hoàn hoặc tiêm vào trong khớp.
- Liều khuyến cáo là prednisone 30-60 mg đường uống (hoặc một liều tương đương của corticosteroid khác),1 lần/ngàytrong 3-5 ngày. Do các đợt tấn công hồi ứng có thể xảy ra khi ngừng corticosteroid, liều dùng nên giảm dần mỗi 5 mg trong 10-14 ngày và ngưng.
- Tiêm bắp liều duy nhất một corticosteroid tác dụng kéo dài (ví dụ,triamcinolone acetonide 60 mg) có thể được sử dụng cho trường hợp bệnh nhân không thể dùng thuốc theo đường uống. Nếu không có chống chỉ định, liều thấp Colchicine có thể được sử dụng như liệu pháp bổ trợcho Corticosteroid tiêm để ngăn hiện tượng hồi ứng trở lại.
- Kiểm soát tiêm nội khớp: 5-20 mg triamcinolon acetonid cho khớp nhỏ hoặc 10-40 mg cho khớp lớn có thể hữu ích cho bệnh Gout cấp tính giới hạn ở một hoặc hai khớp.
- Hormone vỏ thượng thận (ACTH) gel, 40-80 đơn vị USP, có thể dùng tiêm bắp, 6-8 giờ/lần,trong 2 hoặc 3 ngày, sau đó ngưng. Các nghiên cứu với ACTH là có giới hạn, và nó nên được dành cho những bệnh nhân có chống chỉ định với phương pháp điều trị đầu tiên (ví dụ: suy tim, suy thận mãn tính, hoặc tiền sử xuất huyết tiêu hóa).
Colchicine
- Colchicine là thuốc chống giáng phân có hiệu quả cao trong việc làm giảm cơn Gout cấp tính nhưng có tỷ lệ lợi ích trên độc tính thấp. Vì lý do này, nó được sử dụng ít thường xuyên hơn NSAIDs ở Hoa Kỳ và thường được dành riêng như là một liệu pháp thứ hai khi NSAIDs hoặc corticosteroid bị chống chỉ định hoặc không hiệu quả.
- Khi colchicine được bắt đầu trong vòng 24 giờ đầu tiên của một đợt tấn công cấp tính, khoảng hai phần ba số bệnh nhân đáp ứng trong vòng vài giờ. Khả năng thành công giảm đáng kể nếu điều trị trễ hơn 48 giờ từ khi khởi phát triệu chứng.
- Colcrys là một tên thương mại của Colchicine 0,6 mg, đường uống được FDA phê chuẩn. Liều khuyến cáo là 1,2 mg (hai viên) ban đầu, tiếp theo là 0,6 mg (một viên) 1 giờ sau đó. Ở những bệnh nhân bị suy thận, liều dùng không nên lặp lại hơn 1 lần cho mỗi 2 tuần.
- Uống Colchicine: tùy theo liều mà gây tác dụng bất lợi trên đường tiêu hóa (buồn nôn, nôn mửa và tiêu chảy). Ngoài ra còn gây tác dụng bất lợi gồm bạch cầu trung tính và sợi trục thần kinh cơ, trở nên tồi tệ hơn ở bệnh nhân có dùng thuốc có liên quan tới bệnh về mô hoặc cơ (ví dụ, statin) hoặc ở những người có suy thận. Colchicine không nên được sử dụng đồng thời với P-glycoprotein hoặc thuốc ức chế mạnh CYP450 3A4 (ví dụ: clarithromycin) vì giảm bài tiết mật có thể dẫn đến tăng nồng độ colchicine trong huyết tương và gây độc.
- Colchicine IV đã dẫn đến tử vong và không còn lưu hành
ĐIỀU TRỊ DỰ PHÒNG GOUT KHÔNG TRIỆU CHỨNG
Biện pháp thông thường
- Điều trị dự phòng có thể không cần thiết nếu lần đầu viêm khớp Gout cấp tính là nhẹ và đáp ứng kịp thời để điều trị, nồng độ urat huyết thanh của bệnh nhân tăng rất nhẹ, và bài tiết acid uric niệu trong vòng 24 giờ không quá mức (<1.000 mg / 24 giờ trên một chế độ ăn uống thường xuyên).
- Nếu bệnh nhân đã gặp phải một đợt tấn công nghiêm trọng của viêm khớp Gout, diễn biến phức tạp của sỏi acid uric thận, acid uric huyết thanh tăng cao (> 10 mg / dL [595 μmol / L]), hoặc bài tiết acid uric trong nước tiểu trong 24 giờ > 1.000 mg, thì điều trị dự phòng cần được tiến hành ngay sau khi giải quyết cơn cấp tính.
- Điều trị dự phòng là kinh tế – hiệu quả cho những bệnh nhân có hai hoặc nhiều hơn các đợt tấn công mỗi năm, ngay cả khi nồng độ acid uric trong huyết thanh là bình thường hoặc chỉ tăng rất nhẹ.
Colchicine
- Colchicine cho liều uống thấp (0,6 mg mỗi ngày một lần) có thể có hiệu quả trong việc ngăn ngừa viêm khớp tái phát ở bệnh nhân không có bằng chứng về hạt tophi nhìn thấy được và nồng độ urat huyết thanh bình thường hoặc tăng nhẹ.
Với bệnh nhân được điều trị cảm nhận được sự khởi phát của một đợt tấn công cấp tính phải tăng liều đến 1,2 mg, tiếp theo là liều lặp lại 0,6 mg trong 1 giờ. Việc ngừng điều trị dự phòng có thể thử nếu nồng độ urat huyết thanh giữ được bình thường và bệnh nhân không thấy có triệu chứng nào trong 1 năm. Tuy nhiên, ngừng điều trị có thể được theo sau bởi một đợt cấp của viêm khớp Gout cấp tính.
Liệu pháp hạ Acid uric
- Bệnh nhân có tiền sử tái phát viêm khớp Gout cấp tính và nồng độ acid uric huyết thanh tăng đáng kể có thể kiểm soát tốt bởi liệu pháp hạ acid uric.
Liệu pháp này không nên bắt đầu trong đợt tấn công cấp mà là vào 6-8 tuần sau xử trí.
- Mục tiêu là để đạt được và duy trì nồng độ acid uric huyết thanh <6 mg / dL (357 μmol / L) và tốt nhất là <5 mg / dL (297 μmol / L).
- Giảm nồng độ urat huyết thanh có thể được thực hiện bằng cách giảm tổng hợp acid uric (thuốc ức chế xanthine oxidase), hoặc tăng sự bài tiết thận acid uric (thuốc tăng acid uric niệu).
- Colchicine 0.6 mg mỗi ngày một lần nên dùng ít nhất trong 8 tuần điều trị khởi đầu với thuốc chống tăng acid uric máu để giảm thiểu nguy cơ đau cấp tính có thể xảy ra khi bắt đầu liệu pháp hạ acid uric.
THUỐC ỨC CHẾ XANTHINE OXIDASE
- Thuốc ức chế Xanthine oxidase làm giảm acid uric bằng cách làm giảm sự chuyển đổi của hypoxanthine thành xanthine và xanthine thành acid uric. Do vậy có hiệu quả trong cả sản xuất thừa và giảm bài xuất acid uric, đây là nhóm được chỉ định rộng rãi nhất cho ngăn ngừa dài hạn các đợt tái phát.
- Allopurinol làm giảm nồng độ acid uric một cách phụ thuộc vào liều. Vì thời gian bán hủy dài của chất chuyển hóa của nó (oxypurinol), allopurinol có thể được dùng 1 lần/ ngày. Nó thường được bắt đầu ở liều 100 mg mỗi ngày và tăng lên 100 mg mỗi ngày trong khoảng thời gian 1 tuần để đạt được mức uric acid huyết thanh ≤6 mg/dL (357 μmol/L). Nồng độ acid uric huyết thanh có thể được kiểm tra khoảng 1 tuần sau khi bắt đầu điều trị hay điều chỉnh liều. Mặc dù liều điển hình là 100-300 mg hàng ngày, đôi khi liều của 600-800 mg hàng ngày là cần thiết. Liều nên được giảm ở bệnh nhân suy thận (≤200 mg / ngày cho CLcr 60 mL / phút và ≤100 mg / ngày cho CLcr 30 mL / phút).
- Tác dụng bất lợi mức độ nhẹ của allopurinol là phát ban da, giảm bạch cầu, vấn đề trên đường tiêu hóa, nhức đầu, và nổi mề đay. Phản ứng bất lợi nghiêm trọng hơn bao gồm phát ban nặng (độc hoại tử biểu bì, hồng ban đa dạng, hoặc viêm da tróc vảy) và một hội chứng allopurinol quá mẫn cảm đặc trưng bởi sốt, bạch cầu ái toan, viêm da, viêm mạch, và rối loạn chức năng thận và gan hiếm khi xảy ra nhưng có liên quan đến 20%tỷ lệ tử vong.
- Febuxostat (Uloric) cũng làm giảm acid uric huyết thanh một cách phụ thuộc vào liều. Liều khởi đầu khuyến cáo là 40 mg mỗi ngày một lần. Liều nên được tăng đến 80 mg mỗi ngày một lần cho những bệnh nhân không đạt được nồng độ acid uric huyết thanh mục tiêu sau 2 tuần điều trị. Nó được dung nạp tốt, các tác dụng bất lợi chủ yếu là buồn nôn, đau khớp, và tăng nhẹ men transaminase của gan. Febuxostat không yêu cầu điều chỉnh liều lượng ở bệnh nhân rối loạn chức năng gan hoặc thận từ nhẹ đến trung bình. Do huy động nhanh chóng của lắng cặn urate ở khởi đầu điều trị, việc điều trị đồng thời với colchicine hoặc một NSAID nên được đưa ra trong ít nhất 8 tuần đầu điều trị để ngăn ngừa đợt cấp tính bùng phát.
THUỐC TĂNG THẢI TRỪ ACID URIC
- Probenecid và sulfinpyrazone (hiện tại không còn lưu hành tại Hoa Kỳ) làm tăng thanh thải qua thận của acid uric do ức chế tái hấp thu acid uric ở ống lượn gần. Các thuốc này chỉ nên được sử dụng ở bệnh nhân giảm bài xuất acid uric niệu (<800 mg / 24 giờ trên một chế độ ăn uống thông thường hoặc 600 mg / 24 giờ trên một chế độ ăn uống giới hạn purine). Điều trị bằng thuốc tăng thải trừ acid uric nên được bắt đầu với liều thấp để tránh tăng acid uric niệu quá mức và hình thành sỏi.
Duy trì đủ lưu lượng nước tiểu và kiềm hóa nước tiểu trong những ngày điều trị đầu tiên bằng nhóm thuốc nàysẽ hạn chế khả năng hình thành sỏi acid uric.
- Probenecid được đưa ra ban đầu ở liều 250 mg, 2 lần/ngày trong 1-2 tuần.Sau đó 500 mg,2 lần/ngày trong 2 tuần. Sau đó, liều hàng ngày được tăng thêm 500 mg sau 1-2 tuần cho đến khi đạt được sự kiểm soát tốt hoặc đạt được liều tối đa là 2 g / ngày.
- Liều ban đầu của sulfinpyrazone là 50 mg,2 lần/ngày, trong 3 hoặc 4 ngày.Sau đó 100 mg,2 lần/ngày, tăng liều hàng ngày 100 mg mỗi tuần lên đến 800 mg / ngày.
- Các tác dụng bất lợi chủ yếu liên quan với liệu pháp tăng acid uric niệu là kích ứng tiêu hóa, phát ban và quá mẫn, lắng đọng ở các khớp bị Gout cấp, và hình thành sỏi. Các thuốc này được chống chỉ định ở những bệnh nhân với suy giảm chức năng thận (CLcr <50 mL / phút) hoặc có tiền sử sỏi thận, cũng như ở những bệnh nhân tăng sản xuất acid uric.
ĐÁNH GIÁ KẾT QUẢ ĐIỀU TRỊ
- Mức acid uric huyết thanh nên được kiểm tra ở những bệnh nhân bị nghi ngờ có một đợt tấn công bệnh Gout cấp tính, đặc biệt là nếu đó không phải là đợt tấn công đầu tiên và là quyết định tới thực hiện việc bắt đầu điều trị dự phòng. Tuy nhiên, bệnh gout cấp tính có thể xảy ra ngay khi nồng độ acid uric huyết thanh bình thường. Không nhất thiết giám sát acid uric máu thường xuyên trừ khi đang trong giai đoạn định lượng allopurinol hoặc febuxostat để đạt được một mục tiêu urate trong máu<6 mg / dL (357 μmol / L).
- Bệnh nhân bị bệnh Gout cấp tính cần được theo dõi sự giảm triệu chứng đau khớp, cũng như khả năng gặp tác dụng bất lợi và tương tác thuốc liên quan đến thuốc điều trị. Cơn đau cấp tính của một đợt tấn công lần đầu của viêm khớp Gout có thể giảm bớt sau 8 giờ điều trị ban đầu. Việc giải quyết hoàn toàn cơn đau, đỏ da và viêm thường có được trong vòng 48 đến 72 giờ.
- Bệnh nhân dùng thuốc hạ acid uric máu cần được đánh giá chức năng thận, men gan, thử máu, và chất điện giải. Bệnh nhân có điều trị dự phòng dài hạn cần được kiểm tra từ 6 – 12 tháng/ 1 lần.
- Với các bệnh tiểu đường, rối loạn lipid máu, tăng huyết áp và đột quỵ, sự tăng nồng độ acid uric huyết thanh hoặc gout nên là gợi ý đánh giá đối với bệnh tim mạch và sự cần thiết của các biện pháp giảm nguy cơ thích hợp. Các bác sĩ cũng cần tìm nguyên nhân gây tăng acid uric máu có thể điều chỉnh được (ví dụ, thuốc, béo phì, và lạm dụng rượu).
Nguồn: Pharmacotherapy Handbook 8th edition (2012), Barbara G.Wells et al, Section 8, Chapter 41
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






