Sử dụng kháng sinh cho người suy giảm miễn dịch vì hóa trị
ĐỊNH NGHĨA
Hóa trị liệu và ghép tế bào gốc tạo máu cho người bệnh ung thư gây ra tình trạng giảm bạch cầu hạt trung tính, làm tăng nguy cơ nhiễm khuẩn nặng ở những người bệnh này. Mức độ cũng như thời gian giảm bạch cầu hạt trung tính phụ thuộc vào độ mạnh của phác đồ hóa trị liệu. Giảm bạch cầu hạt trung tính sâu, kéo dài thường gặp ở các người bệnh ghép tế bào gốc đồng loại (giai đoạn trước mọc mảnh ghép) và người bệnh lơ xê mi (leukemia) cấp điều trị hóa chất phác đồ tấn công.
Sốt: Khi nhiệt độ đo ở miệng của người bệnh > 38oC tại một thời điểm bất kỳ hoặc > 38oC liên tục ít nhất một giờ đồng hồ.
Giảm bạch cầu hạt trung tính: Số lượng tuyệt đối của bạch cầu hạt trung tính (Absolute Neutrophil Count - ANC) < 500 tế bào/µl.
TRIỆU CHỨNG LÂM SÀNG
Ở những người bệnh giảm bạch cầu hạt trung tính, đáp ứng viêm thường không đầy đủ, do đó tình trạng nhiễm khuẩn nặng có thể chỉ biểu hiện bằng các triệu chứng dấu hiệu kín đáo.
Sốt có thể là dấu hiệu duy nhất của nhiễm khuẩn trên các người bệnh này. Ít nhất 50% người bệnh sốt giảm bạch cầu hạt trung tính có nhiễm khuẩn kín đáo hoặc biểu hiện rõ trên lâm sàng. Ít nhất 20% người bệnh giảm bạch cầu hạt trung tính < 100 tế bào/µl bị nhiễm khuẩn huyết. Tình trạng nhiễm khuẩn có thể tiến triển rất nhanh, dẫn đến tụt huyết áp và/hoặc các biến chứng đe dọa tính mạng người bệnh. Việc phát hiện sớm nhiễm khuẩn ở người bệnh giảm bạch cầu hạt trung tính và sử dụng kháng sinh theo kinh nghiệm sớm, thích hợp là vô cùng quan trọng nhằm tránh quá trình tiến triển thành nhiểm khuẩn nặng và sốc nhiễm khuẩn.
Bạch cầu hạt trung tính giảm càng nặng thì nguy cơ nhiễm khuẩn càng cao. Người bệnh có ANC giảm < 500 tế bào/µl có nguy cơ nhiễm khuẩn cao hơn rõ rệt so với khi ANC < 1000 tế bào/µl, và khi ANC < 100 tế bào/µl thì nguy cơ nhiễm khuẩn nặng cao hơn nhiều so với người bệnh có ANC < 500 tế bào/µl. Thời gian giảm bạch cầu hạt trung tính cũng là một yếu tố quan trọng liên quan chặt chẽ với tình trạng nhiễm khuẩn nặng. Những người bệnh giảm bạch cầu hạt trung tính > 7 ngày có nguy cơ nhiễm khuẩn cao hơn nhiều nhóm giảm dưới 7 ngày.
Trước một người bệnh có sốt giảm bạch cầu hạt trung tính, cần thăm khám kỹ càng các cơ quan dễ bị nhiễm khuẩn: Miệng, họng, thực quản, phổi, vùng hậu môn sinh dục, da và vị trí đường vào của catheter.
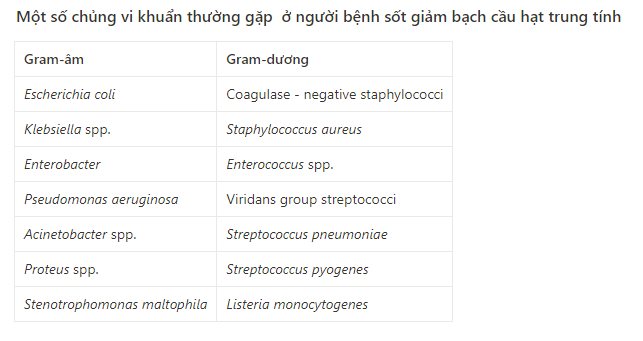
PHÂN TẦNG NGUY CƠ
Việc phân tầng nguy cơ là cần thiết, giúp cho người bác sỹ tiên lượng, quyết định biện pháp và thời gian điều trị thích hợp.
Nhóm nguy cơ thấp: Người bệnh có ANC < 500 tế bào/µl trong thời gian không quá 7 ngày và không có các bệnh lý khác kèm theo hoặc không có biểu hiện rối loạn chức năng gan, thận.
Nhóm nguy cơ cao: Người bệnh có một trong các tiêu chuẩn sau:
Người bệnh có ANC < 500 tế bào/µl kéo dài trên 7 ngày.
Có bệnh lý khác kèm theo.
Có rối loạn chức năng gan, thận.
Điểm MASSC < 21 điểm (Multinational Association for Supportive Care in Cancer).
Những người bệnh thuộc nhóm nguy cơ cao bắt buộc phải được điều trị kháng sinh đường tĩnh mạch và theo dõi sát trong thời gian nằm viện.
CÁC XÉT NGHIỆM CẦN THIẾT
Cấy máu khi sốt: Trước khi sử dụng kháng sinh, cấy từ hai vị trí (một vị trí ở tĩnh mạch ngoại biên, một vị trí từ catheter nếu có).
Cấy nước tiểu, cấy dịch nếu nghi ngờ nguồn nhiễm khuẩn.
Tổng phân tích tế bào máu.
Chức năng gan, thận, điện giải đồ.
Thăm dò chẩn đoán hình ảnh: Chụp X-quang phổi, chụp cắt lớp vi tính nếu cần.
ĐIỀU TRỊ KHÁNG SINH
Nguyên tắc:
Phải coi tình trạng nhiễm khuẩn trên người bệnh giảm bạch cầu hạt trung tính như một cấp cứu nội khoa. Sử dụng kháng sinh phổ rộng, liều cao càng sớm càng tốt, lý tưởng nhất là trong vòng 60 phút khi có dấu hiệu sốt hoặc nhiễm khuẩn (điều chỉnh liều theo chức năng gan thận). Mục tiêu là phải bao phủ được hầu hết các tác nhân vi khuẩn gây bệnh. Khi có kết quả nuôi cấy vi khuẩn, cần điều chỉnh kháng sinh theo kháng sinh đồ.
Phác đồ sử dụng kháng sinh cho người bệnh sốt giảm bạch cầu hạt trung tính có nguy cơ cao (theo khuyến cáo của IDSA - Infectious Diseases Society of America).
Có thể khởi đầu bằng một trong các thuốc sau:
Ceftazidim: 2g mỗi 8 giờ.
Cefepim: 2g mỗi 8 giờ.
Piperacilin-tazobactam: 4,5g mỗi 6 giờ.
Imipenem-cilastatin: 500mg mỗi 6 giờ hoặc 1g mỗi 8 giờ.
Meropenem: 1g mỗi 8 giờ.
Hoặc kết hợp thêm với một trong các nhóm:
Aminoglycosid: Amikacin, gentamycin, tobramycin (cần lưu ý giảm liều đối với các người bệnh suy thận, liều cụ thể căn cứ vào độ thanh thải creatinin).
Flouroquinolon: Ciprofloxacin 400 mg mỗi 8 giờ, levofloxacin 750 mg mỗi 24 giờ, moxifloxacin 400 mg mỗi 24 giờ.
Vancomycin: 1g mỗi 12 giờ (dùng trong trường hợp nhiễm khuẩn da, phần mềm, chân catheter, viêm phổi, nhiễm khuẩn huyết liên quan đến vi khuẩn Gram-dương).
Teicoplanin: 400mg mỗi 12 giờ cho trường hợp nhiễm khuẩn nặng do vi khuẩn Gram-dương, đặc biệt là tụ cầu vàng kháng methicilin và cephalosporin.
Colistin: 6.000.000 đơn vị (tương đương 200mg colistin base) mỗi 8 giờ (đối với nhiễm khuẩn nặng đe dọa tính mạng do vi khuẩn Gram-âm kháng với nhóm carbapenem).
Thời gian sử dụng kháng sinh
Nếu xác định được ổ nhiễm khuẩn và nguyên nhân gây bệnh: dùng kháng sinh theo hướng dẫn riêng cho từng loại vi khuẩn (ví dụ nhiễm khuẩn huyết do E. coli cần dùng kháng sinh tối thiểu 14 ngày). Nên tiếp tục cho kháng sinh đến khi số lượng bạch cầu hạt trung tính > 500 tế bào/µl.
Nếu không xác định được ổ nhiễm khuẩn và xét nghiệm vi khuẩn học âm tính: dùng kháng sinh đến khi người bệnh hết sốt được tối thiểu 48 giờ và số lượng bạch cầu hạt trung tính tăng > 500 tế bào/µl hoặc chuyển sang uống dự phòng bằng flouroquinolon cho đến khi có sự hồi phục của tủy xương






