Viêm nội tâm mạc nhiễm trùng (Phần 1)
ĐẠI CƯƠNG
Viêm nội tậm mạc nhiễm trùng là bệnh do sự lan tràn vi khuẩn từ những ổ sùi nhiễm trùng từ nội mạc tim hay nội mạc động mạch (shunt động tĩnh mạch, còn ống động mạch, hẹp eo động mạch chủ).
CHẨN ĐOÁN
Lâm sàng
– Tìm ngõ vào của vi khuẫn:
+ Da: mụn nhọt, áp xe, bỏng thường do tụ câu
+ Răng hàm mặt: viêm xoang, nướu, amidan thường do liên cầu
+ Niệu sinh dục: sót nhau, phá thai, nhiễm trùng tiểu… thường do enterococcus
+ Đường tiêu hóa: ung thư đại tràng,… thường do streptococcus bovis
+ Thủ thuật: cvc, pacemaker, sonde tiểu…
- Hội chứng nhiễm trùng: sốt, chán ăn, mệt mỏi, sụt cân, đau cơ.
- Các dấu hiệu tại tim: âm thổi có trước hay mới xuất hiện
- Các dấu hiệu ngoài tim:
+ Da niêm: xuất huyết dạng chấm ở chi, dưới móng, kết mạc mắt
+ Ngón tay dùi trống
+ Nốt Osler
+ Sang thương Janeway
+ Lách to
+ Tắc mạch não và phình mạch.
Xét nghiệm
- Cấy máu là xét nghiệm cơ bản để chẩn đoán và hướng dẫn điều trị.
- Công thức máu: bạch cầu tăng, hồng cầu giảm, vs luôn tăng trừ khi có suy tim.
- Miễn dịch: RF +, IgM, IgG tăng
- Tổng phân tích nước tiểu: đạm niệu, hồng cầu
- Cặn Addis
- Soi đáy mắt tìm điểm Roth
- ECG có thể phát hiện rối loạn dẫn truyền liên quan đến áp xe.
- Siêu âm tim qua thành ngực là phương pháp chủ yếu để chẩn đoán viêm nội tâm mạc nhiễm trùng.
- Siêu âm tim qua thực quản được chỉ định khi siêu âm tim qua thành ngực không đủ để xác định sùi hoặc cơ chế của rối loạn chức năng van tim hoặc khi có áp xe hoặc dò, hoặc nghi ngờ viêm nội tậm mạc nhiễm trùng trên van nhân tạo.
- CT/MRI não cần thiết trong trường hợp rối loạn tri giác hoặc có dấu thần kinh định vị.
Tiêu chuẩn chẩn đoán
Tiêu chuẩn chính:
- Cấy máu dương tính:
+ Vi khuẩn điển hình gây viêm nội tậm mạc nhiễm trùng từ 2 mẫu cấy riêng biệt: liên cầu viridans, liên cầu bovis, vi khuẩn nhóm HACEK, tụ cầu vàng, hoặc enterococci mắc phải trong cộng đồng mà không có ổ nhiễm nguyên phát, hoặc, dương tính bền bỉ với > 2 lần cấy máu cách nhau > 12 giờ, hoặc 3-4 lần cấy máu mà lần đầu tiên và lần cuối cách nhau > 1 giờ, hoặc. Một lần cấy máu dương tính với Coxiella bumetti hoặc hiệu giá kháng thể IgG pha 1 > 1:800
+ Siêu âm tim dương tính: sùi; áp xe, giả phình, dò trong tim; rách/thủng/phình lá van, nứt/bung mới một phần của van nhân tạo, hoặc mới hở một phần van nhân tạo hoặc hở van tự nhiên mới có.
+ PET/CT , SPECT/CT phát hiện bất thường hoạt động quanh van nhân tạo.
+ Xác định tồn thương cạnh van bằng CT tim.
Tiêu chuẩn phụ
+ Bệnh tim có sẵn, tiêm chích ma tuý
+ Sốt > 38OC
+ Hiện tượng mạch máu: thuyên tắc động mạch lớn, nhồi máu phổi nhiễm trùng, phình mạch (nấm) nhiễm trùng, xuất huyết nội sọ, xuất huyết kết mạc, tồn thương Janeway.
+ Hiện tượng miễn dịch: viêm cầu thận, nốt Osler, điểm Roth, yếu tố dạng thấp.
+ Bằng chứng vi smh học: cấy máu dương tính nhưng không đủ để lầ tiêu chuẩn chính, hoặc bằng chứng huyết thanh học của nhiễm trùng đang hoạt động tương ứng với vi khuẩn gây bệnh (một lần dương tính: tụ cầu coagulase (-)/ vi khuẩn không gây viêm nội tậm mạc nhiễm trùng).
+ Siêu âm nghi ngờ nhưng không đủ lầ tiêu chuẩn chính.
Các mức chẩn đoán
Chẩn đoán xác định
- Tiêu chuẩn bệnh học
+ Cấy được vi khuẩn trong sùi, sùi gây thuyên tắc, hoặc áp xe trong tim, hoặc
+ Tổn thương bệnh học, sùi hoặc áp xe trong tim được xác định băng mô học cho thấy viêm nội tậm mạc nhiêm trùng hoạt động.
- Tiêu chuẩn lâm sàng
+ Hai tiêu chuẩn chính, hoặc
+ Một tiêu chuẩn chính và ba tiêu chuẩn phụ, hoặc
+ Năm tiêu chuẩn phụ
Nghi ngờ viêm nội tậm mạc nhiễm trùng
(có dấu hiệu viêm nội tậm mạc nhiễm trùng nhưng không đủ để chân đoán xác định nhưng cũng không thể loại trừ)
- Một tiêu chuẩn chính và một tiêu chuẩn phụ, hoặc
- Ba tiêu chuẩn phụ
Loại trừ viêm nội tậm mạc nhiễm ttùng
- Khẳng định bằng một chẩn đoán khác, hoặc
- Khỏi sau < 4 ngày điều trị kháng sinh hoặc
- Sinh thiết hay tử thiết không thấy bằng chứng bệnh học hoặc
- Không đủ tiêu chuẩn chẩn đoán nhu trên.
Chẩn đoán phân biệt
- Thấp khớp cấp
- Bệnh ác tính về máu
- Lupus
- Các bệnh có nung mủ sâu.
ĐIỀU TRỊ
Nguyên tắc
- Việc điều trị thành công viêm nội tậm mạc nhiễm trùng dựa vào việc làm sạch vi trùng bằng kháng sinh. Phẫu thuật giúp loại bỏ vật liệu gây nhiễm trùng và dẫn lưu áp xe.
- Kháng sinh diệt khuẩn hiệu quả hơn kháng sinh kiềm khuẩn. Aminoglycosides kết hợp với nhóm ức chế vách tế bào (ví dụ: beta- lactam và glycopeptides) giúp diệt khuẩn và rút ngắn thời gian điều trị (ví dụ: oral streptococci) và làm sạch tác nhân khó điều trị (ví dụ: enterococcus spp.)
- Kết hợp thuốc kháng sinh (trong đó có kháng sinh diệt khuân) giúp chống lại tình trạng dung nạp của vi khuẩn so với đơn trị liệu (dung nạp nghĩa là vi khuẩn vẫn nhạy với kháng sinh, kháng sinh ức chế vi khuẩn phát triển, nhung không giết chết vi khuẩn, vi khuẩn sẽ bùng phát trở lại khi ngưng kháng sinh. Vi khuẩn dung nạp không phải là vi khuân kháng thuốc).
- Aminoglycosides không khuyên dùng trong viêm nội tâm mạc nhiễm trùng trên van tự nhiên do staphylococcal vì lợi ích lâm sàng không được chứng minh nhưng làm tăng độc tinh trên thận. Khi aminoglycosedes được chỉ định dùng thì nên dùng 1 lần/ngày để giàm độc tính trên thận.
- Rifampin chi nên sử dụng khi có nhiễm trùng trên vật thể lạ (như viêm nội tậm mạc nhiễm trùng trên van tim nhân tạo) sau 3-5 ngày điều trị kháng sinh hiệu quả khi mà vi trùng trong máu đã được làm sạch (vì kết hợp với rifampin giúp chống lại sự nhân lên của vi sinh vật, chống lại sự ngủ yên của vi khuẩn trong màng sinh học và ngăn sự biến đổi kháng thuốc rifampin).
- Mặc dù đã có đồng thuận chính về điều trị kháng sinh. Nhưng điều trị tối ưu trong viêm nội tậm mạc nhiễm trùng do Staphylococcal và điều trị viêm nội tậm mạc nhiễm trùng theo kinh nghiệm vẫn còn nhiều tranh cãi.
Điều trị nội khoa
Thời điểm bắt đầu dùng kháng sinh trị liệu tùy thuộc vào diễn tiến bệnh. Nếu viêm nội tậm mạc nhiễm trùng gây rối loạn huyết động, kháng sinh phải bắt đầu ngay sau khi đã lấy ba mẫu cấy máu cách nhau 30 phút. Nếu viêm nội tậm mạc nhiễm trùng có diễn tiến bán câp và bệnh nhân có huyết động ổn định nên chờ cho đến khi có kết quả cấy máu mới dùng kháng sinh.
Bảng 1. Khởi đầu điều trị kháng sinh theo kinh nghiệm viêm nội tậm mạc nhiễm trùng đối với bênh nhân nặng cấp tính (trước khi xác định vi sinh vật gây bệnh)
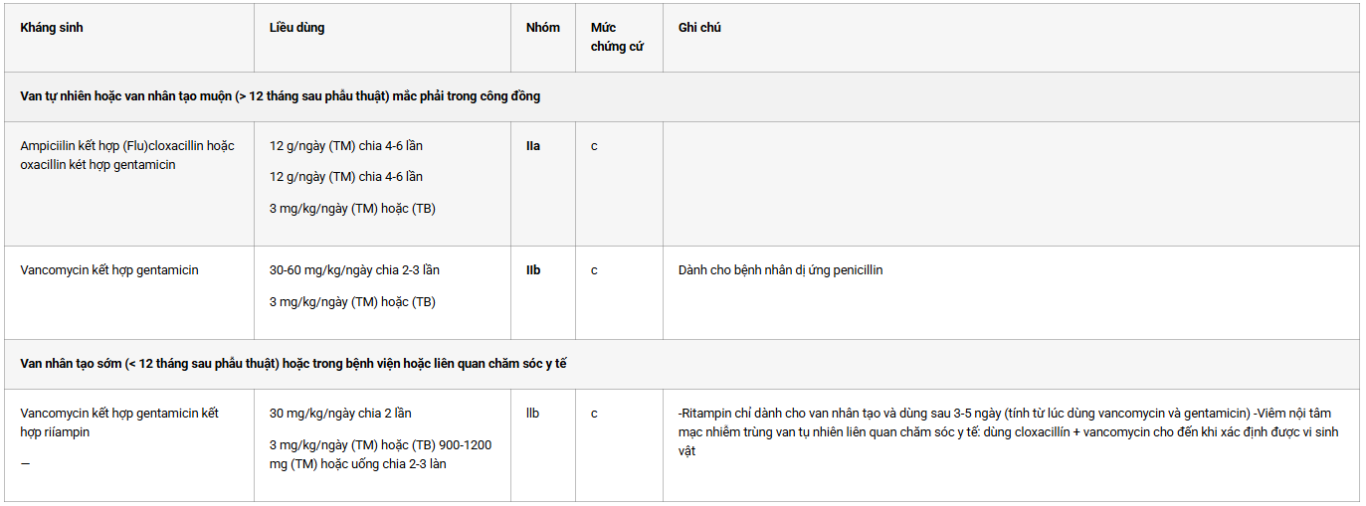
Bàng 2. Kháng sinh điều trì viêm nội tậm mạc nhiễm trùng do Streplococi ờ miệng và Streptococcus bovis
| Kháng sinh | Liều dùng | Thời gian (tuân) | Nhóm | Mức chứng cứ | Ghi chú |
| Nhay với penicillin (MIC 5 0.125 mg/L) | |||||
| Thời gian điều trị chuấn 4 tuần | |||||
|
Penicillin G
|
12-18 triệu UI (TM) chia 4-6 lần hoặc truyền TM liên tục | 4 | I | B | ưu tiên bệnh |
| 100-200 mg/kg/ngày (TM) chia 4-6 lần | 4 |
I |
B |
nhân > 65 tuổi | |
| hoặc suy thận | |||||
| 1 2g/ngày (TM) hoặc (TB) | 4 |
I |
B |
6 tuần nếu là | |
| van nhân tạo | |||||
| Thời gian điều trị chuẩn 2 tuân | |||||
| 1 Penicillin G | 12-18 triệu UI (TM) chia 4-6 lần hoặc truyền TM liên tục | 2 | I | B | Chỉ dùng cho bệnh nhân van tự nhiên không biến chứng với chức năng thận bình thường |
| hoặc | |||||
| Amoxicillin | 100-200 mg/kg/ngày (TM) chia 4-6 lần | 2 | I | B | |
| hoặc | |||||
| Cettriaxone | 2 g/ngày (TM) hoặc (TB) | 2 | I | B | |
| kết hợp | |||||
| Gentamicin | 3 mg/kg/ngày (TM) hoặc (TB) | 2 | I | B | |
| hoặc | |||||
| Neltilmicin | 4-5 mg/kg/ngày (TM) 1 | 2 | I | B | |
| Dị ứng với beta-lactam | |||||
| Vancomycin | 30 mg/kg/ngày (TM) chia 2 lần | 4 | I | c | 6 tuần nếu là van nhân tạo |
| Liên quan kháng vỡí penicillin (MIC = 0.25 – 2 mg/L) | |||||
| Điêu trị chuẩn | |||||
| Penicillin G | 24 triệu UI (TM) chia 4-6 lần hoặc truyền TM liên tục | 4 | 1 | B | 6 tuần nếu là |
| hoặc | van nhân tạo. | ||||
| amoxicillin | 200 mg/kg/ngày (TM) chia 4-6 lần | 4 | I | B | Nếu MIC > 2 mg/L điều trị |
| hoặc | |||||
| ceftriaxone | 2 g/ngày (TM) hoặc (TB) | 4 | I | B | giống như viêm nội tậm mạc |
| kết hợp | |||||
| gentamicin | 3 mg/kg/ngày (TM) hoặc (TB) | 2 | I | B | nhiễm trùng do enterococcal |
| Dị ứng VỚI beta – lactam
eta-lactam |
|||||
| Vancomycin | 30 mg)kg/ngày (TM) chia 2 lần | 4 | 1 | c | 6 tuần nếu là van nhân tạo |
| kết hợp | |||||
| gentamirdn | 3 mg/kg/ngày (TM) hoặc (TB) | 2 | I | c | |
Tác giả: BSCKI. Nguyễn Trọng Luật, BSCKI. Văn Thị Bích Thủy, BSCKII. Châu Văn Tụi






