Ảnh hưởng của sinh học phân tử trong chẩn đoán và điều trị ung thư vú
Ung thư vú là một bệnh ác tính thường gặp ở phụ nữ, và là một bệnh không đồng nhất ở cấp độ phân tử. Trong vòng 15 năm qua, các phương pháp điều trị đã không ngừng phát triển để tính đến sự không đồng nhất này, trong đó đặc biệt nhấn mạnh vào các liệu pháp điều trị sinh học và giảm leo thang điều trị để tránh tác dụng phụ của thuốc. Sự không đồng nhất phân tử trong ung thư vú đã được biết như một nguyên tắc thúc đẩy của các phương pháp điều trị hiện đại. Một số tính năng của phân tử như khả năng ức chế khối u cục bộ hoặc kiểm soát tế bào di căn đang được các nhà khoa học nghiên cứu và ứng dụng trong điều trị ung thư vú.
Ung thư vú sớm (ung thư có trong vú hoặc chỉ lan đến các hạch bạch huyết ở nách) được coi là có thể chữa được và tỉ lệ thành công cao. Những cải tiến trong trị liêu đa phương thức đã giúp tăng cơ hội chữa khỏi bệnh vào khoảng 70% đến 80% bệnh nhân.
Ngược lại, bệnh tiến triển – hay được biết tới là ung thư di căn – không có khả năng khỏi bệnh hoàn toàn bằng việc sử dụng các phương pháp chữa trị hiện có. Tuy nhiên, ung thư vú tiến triển là một căn bệnh có thể chữa được, với mục tiêu chính của quá trình trị liệu là kéo dài sự sống cho bệnh nhân và kiểm soát các triệu chứng với độc tính lên quan đến điều trị để duy trì và cải thiện chất lượng cuộc sống – nghĩa là cải thiện tuổi thọ được điều chỉnh theo chất lượng.
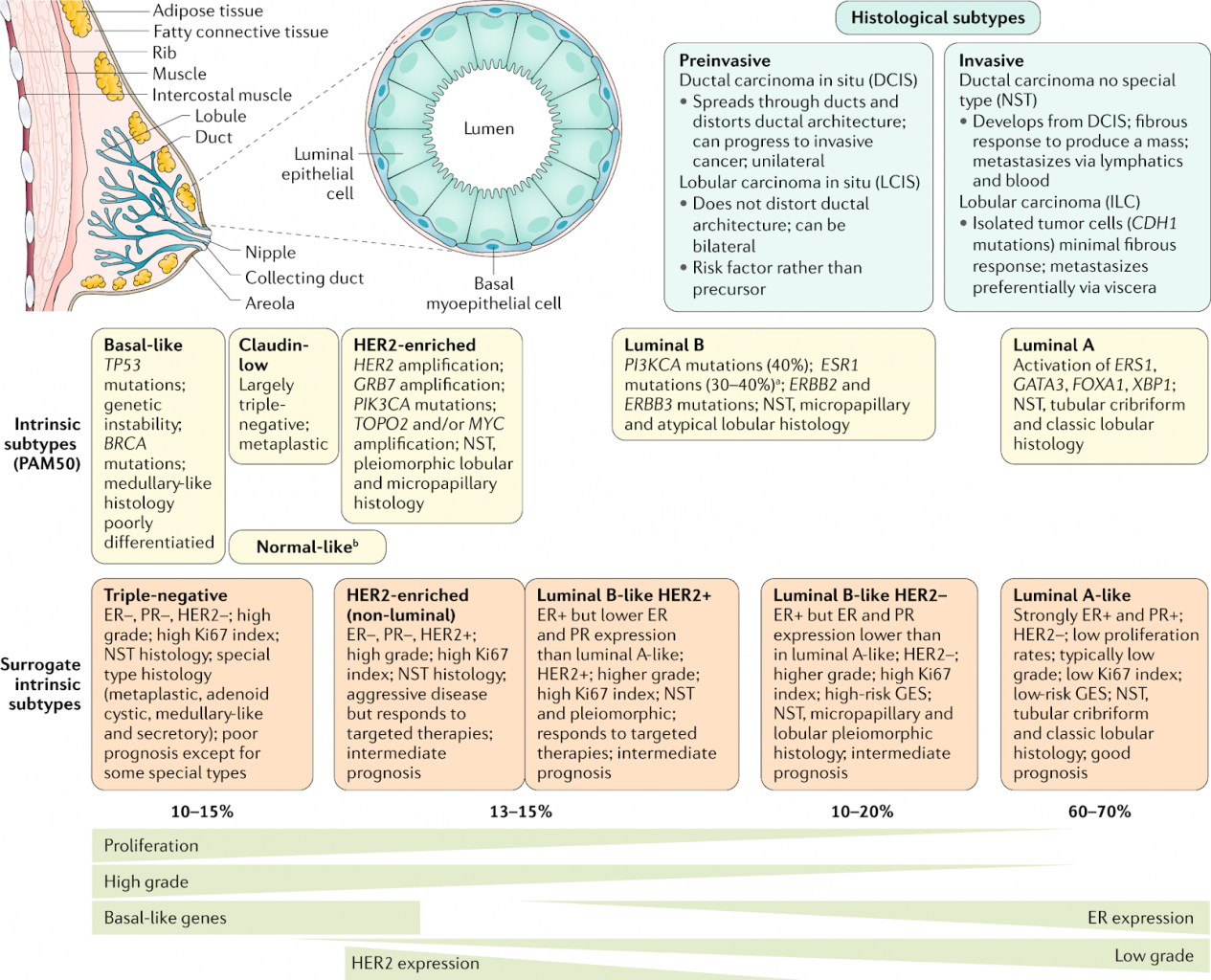
Có hai phương pháp chính hiện nay để điều trị ung thư vú là điều trị tại chỗ và điều trị toàn thân; các đặc điểm mô học và đặc điểm phân tử của ung thư vú phần lớn ảnh hưởng đến quyết định điều trị. Hiện nay, các thay đổi phân tử lại đang đóng vai trò lớn trong quá trình điều trị ung thư vú, một số phân loại phân tử đã đươc phát triển để nhóm các khối u tương ứng để đưa ra liêu trình điều trị. Phân loại nội tại của Perou và Sorlie 1 (Tác giả, 2000), phân biệt bốn loại phụ của ung thư vú: luminal A và luminal B (biểu hiện thụ thể estrogen (ER)), thụ thể yếu tố tăng trưởng biểu bì ở người (HER2)-không có biểu hiện của ER (Bảng 1). Phân loại này đã góp phần thay đổi sự quản lý lâm sàng ung thu vú vốn dựa trên sự phát triển của khối u sang các phương pháp sàng lọc khối u tập trung vào sinh học. Hiện nay, thực hành lâm sàng thường sử dụng phân loại thay thế năm loại phụ trên cở sở đặc điểm mô học và phân tử (Hình 1). Các khối u biểu hiện ER và / hoặc thụ thể progesterone (PR) được coi là ung thư vú dương tính với thụ thể hoóc môn, trong khi các khối u không biểu hiện ER, PR hoặc HER2 là ung thư vú âm tính ba (TNBC). Đặc biệt là, điều trị ung thư vú bởi một nhóm đa ngành có chuyên môn sẽ giúp cải thiện khả năng sống sót và chất lượng cuộc sống cho bệnh nhân ung thư vú di căn và sớm, cũng như điều trị theo hướng dẫn chất lượng cao. Thành lập các trung tâm ung thư vú chuyên biệt là ưu tiên chính trên toàn thế giới và được Nghị viện Châu Âu 2 hỗ trợ.
Ung thư vú là một vấn đề toàn cầu, cần nhấn mạnh vào sự chênh lệch lớn trên toàn thế giới trong việc tiếp cận chẩn đoán, điều trị đa phương thức và các loại thuốc mới. Do đó, trong số tiếp theo, chúng tôi sẽ cung cấp thông tin tiên tiến về sinh học, chẩn đoán, và điều trị ung thư vú sớm và di cặn, nhấn mạnh váo sự cần thiết phải quản lý đa ngành của bệnh không đồng nhất này.
|
Phân nhóm |
Dấu hiệu lâm sàng |
Đáp ứng trị liệu và kết quả |
Liệu pháp điều trị bổ trợ toàn hệ thống sau giải phẫu được khuyến cáo |
|
Luminal A |
|
|
Chỉ sử dụng liệu pháp nội tiết |
|
Luminal B |
|
|
Hoá trị kết hợp với liêụ pháp nội tiết |
|
Hoá trị kết hợp với liệu pháp tấn công HER2 và liệu pháp nội tiết |
||
|
HER2 biểu hiện quá mức |
|
|
Hoá trị kết hợp với liệu pháp tấn công HER2 |
|
Basal-like |
|
|
Hoá trị |
Tư liệu tham khảo:
https://www.nature.com/articles/s41572-019-0111-2#Sec2






