️ Can thiệp khớp vai dưới siêu âm (P3)
CÁC TỪ VIẾT TẮT
|
AC |
acromioclavicular (Cùng đòn) |
|
CHL |
coracohumeral ligament (DC quạ cánh tay) |
|
GH |
glenohumeral (Ổ chảo cánh tay) |
|
GT |
greater tuberosity (Mấu động lớn) |
|
HA |
hyaluronic acid |
|
LHB |
long head of biceps (Đầu dài cơ nhị đầu) |
|
LT |
lesser tuberosity (Mấu động bé) |
|
RCT |
randomized control trial |
|
SASD |
subacromial subdeltoid |
|
SGHL |
superior glenohumeral ligament |
|
THL |
transverse humeral ligament |
|
US |
ultrasound |
THỦ THUẬT DƯỚI SIÊU ÂM
Đầu dài gân nhị đầu
Kim: 25G 1.5-inch needle
Thuốc: 2–4 mL local anesthetic with steroid (0.25% bupivacaine and 20–40 mg Depo-Medrol)
Tiếp cận: Ngoài hoặc trong mặt phẳng
Đích đến là bao gân cơ nhị đầu (Hình. 5.10). Đầu kim hướng vào trong đến gân cơ nhị đầu tăng âm nằm dưới dây chằng ngang cánh tay. Động mạch mũ trước nằm ở phía ngoài nên tránh. (a) Vị trí đúng của đầu dò và kim đối với kỹ thuật ngoài mặt phẳng. (b) Hình ảnh siêu âm sau tiêm tương ứng. Mũi tên đen chỉ động mạch mũ trước. Đầu mũi tên trắng chỉ thuốc gây tê tại chỗ trong bao gân nhị đầu.
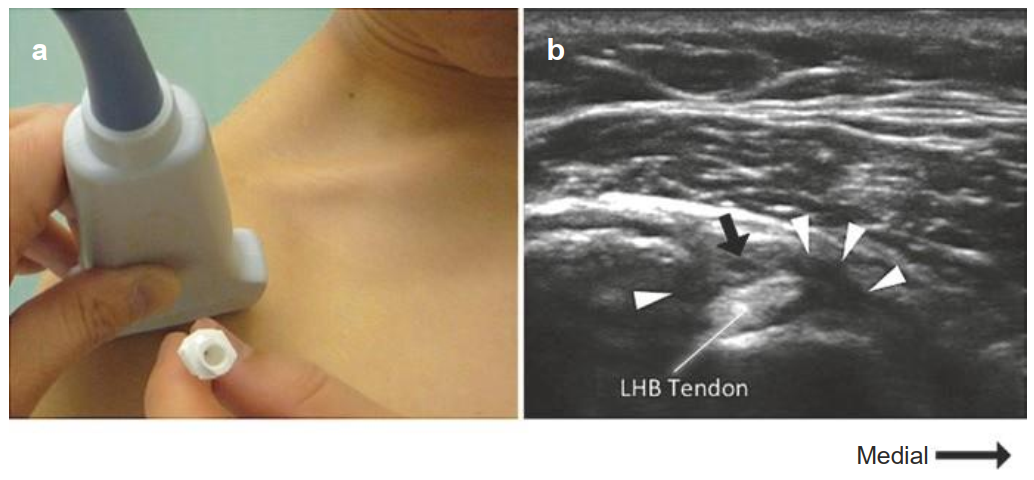
Hình. 5.10 Hướng đi kim vào đầu dài gân cơ nhị đầu. (Reproduced with permission from Philip Peng Educational Series)
Clinical Pearls
Bệnh lý gân LHB hiếm khi xảy ra đơn thuần, và ở vị trí mà cảm giác đau khi khám là một dấu hiệu không đặc hiệu. Trước khi hướng đến gân nhị đầu, hãy xem xét đến bệnh lý chóp xoay hoặc bệnh lý khớp GH có tràn dịch đến bao gân nhị đầu.
Sử dụng Doppler để xác định vị trí của động mạch mũ trước và để đánh giá tăng sinh mạch, là biểu hiện của viêm.
Nên tránh tiêm vào trong gân. Nếu thấy gân sưng lên, hãy dừng tiêm và di chuyển hướng đầu kim vào bao gân.
Literature Review
Vị trí đích đối với bệnh lý gân nhị đầu là bao gân và tránh tiêm vào trong gân. Điều này khó mà thực hiện được với kỹ thuật tiêm mù. Một nghiên cứu so sánh tiêm mù với kỹ thuật tiêm dưới siêu âm, sử dụng CT là công cụ để đánh giá, phát hiện rằng tiêm đúng trong tất cả các lần tiêm dưới siêu âm nhưng chỉ có 2/3 đúng đối với tiêm mù. Kỹ thuật tiêm dưới siêu âm cũng mang đến kết cũng tốt hơn. Một thử nghiệm ngẫu nhiên tiến cứu cho thấy cải thiện thang điểm đau và chức năng trong nhóm tiêm dưới siêu âm so với nhóm tiêm mù.
Tiếp cận tiêm khớp GH ở phía trước qua khoang xoay
Kim: Dùng kim 22G 2-inch hoặc kim chọc ống sống 22 G 3.5-inch
Thuốc: 10 mL thuốc gây tê tại chỗ pha với steroid (1% lidocaine 40–80 mg Depo-Medrol)
Tiếp cận: Trong mặt phẳng từ mặt trong của đầu dò
Đầu kim đặt ở vị trí cạnh phần trong khớp của đầu dài gân cơn nhị đầu (LHB), dưới dây chằng quạ - cánh tay (CHL) (Hình. 5.11). Thuốc sẽ được đưa vào ngách hoạt dịch, là nơi thông với khớp GH, và đẩy bao khoang xoay. (a) Vị trí đúng của đầu dò và kim đối với kỹ thuật trong mặt phẳng. (b) Hình ảnh siêu âm tương ứng sau tiêm. Đường màu trắng chỉ hướng đi của kim, và các đầu mũi tên trắng chỉ thuốc gây tê tại chỗ trong ngách hoạt dịch. Một lượng dịch thuốc tiêm vào thường chảy ngược trở lại vào túi hoạt dịch dưới cơ Delta (dấu hoa thị) do áp lực cao.
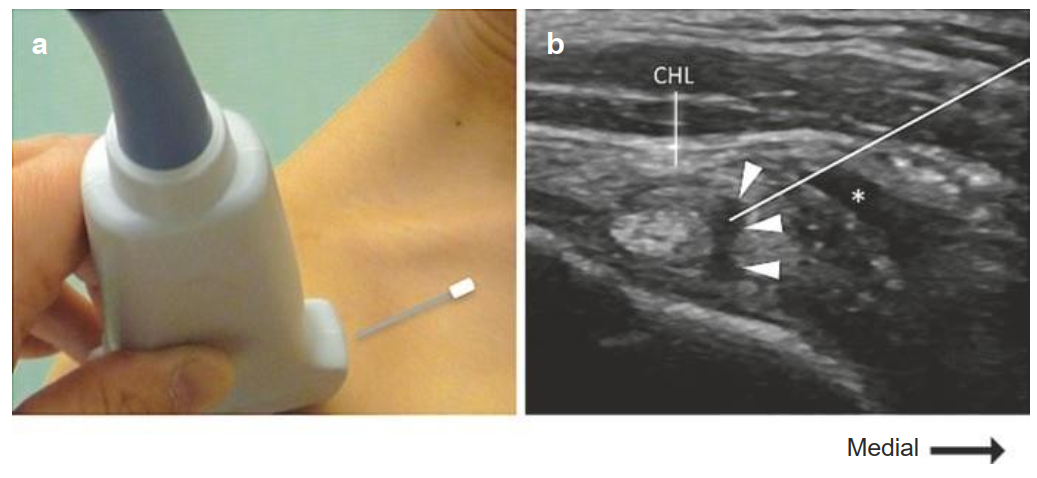
Hình. 5.11 Tiếp cận phía trước tiêm khớp GH. (Reproduced with permission from Philip Peng Educational Series)
Clinical Pearls
Trở kháng cao sẽ gặp phải khi tiêm trong trường hợp vai đông cứng do dày các dây chằng CHL và SGHL. Do đó, xác định đúng vị trí đầu kim là quan trọng để tránh tiêm vào trong gân, cũng là nguyên nhân gây áp lực cao.
Nếu giảm trở kháng đột ngột thì hãy kiểm tra đầu kim có vào túi hoạt dịch dưới cơ delta không ?. Nếu điều này xảy ra, thì ngừng tiêm, và điều chỉnh lại đầu kim hướng vào vị trí đích.
Khi theo dõi tại nhà, tập trung vào ngưỡng vận động thụ động của khớp GH được khuyến cáo khi hết đau, khoảng 1 tuần sau tiêm.
Literature Review
Vai đông cứng và viêm co rút khớp vai là bệnh lý khớp vai gây đau thường gặp nhất tác động đến người trưởng thành trên 50 tuổi. Với sự hiện diện của viêm và dày các thành phần trong vùng khoang xoay ở những bệnh nhân có vai đông cứng, nhiều thuyết cho rằng tiêm steroid vào đích bao khoang xoay sẽ có nhiều hiệu quả hơn các kỹ thuật tiêm khác. Do đó, tiêm vào khớp GH được thực hiện thông qua ngách hoạt dịch và làm đầy bao khoang xoay bằng 10 mL thuốc. Trong khi hiện nay không có RCTs nào công bố nghiên cứu cách tiếp cận này, thì nhiều tác giả đã đề cập đến kết cục có lợi trong thực hành lâm sàng.
Một phân tích hệ thống gần đây kết luận rằng tiêm corticosteroid tạo ra hiệu quả ngắn trong vai đông cứng. Hiện nay không có bằng chứng ủng hộ một tiệp cận cụ thể nào (tiêm túi hoạt dịch SASD, tiếp cận khớp GH phía sau, hoặc qua khoang xoay) hoặc kỹ thuật dưới siêu âm hơn kỹ thuật tiêm mù.
Một phân gộp của 11 RCTs đã không chỉ ra sự vượt trội của đầy bao khớp (thông qua tiêm khớp GH ở phía sau) hơn tiêm steroid trong khớp đơn thuần trong cải thiện chức năng khớp vai lâu dài.
Tiêm khớp GH tiếp cận từ phía sau
Kim: Dùng kim 22G 2-inch hoặc kim chọc ống sống 22 G 3.5-inch
Thuốc: 4 mL thuốc gây tê tại chỗ kèm steroid (1–2% lidocaine và 40 mg Depo-Medrol)
Tiếp cận: Hướng trong mặt phẳng từ mặt ngoài của đầu dò
Đầu kim ở vị trí cạnh sụn viền hình tam giác, ngay dưới bao khớp (Hình. 5.12). Sụn khớp và sụn viền nên tránh đụng vào. Với vị trí đầu kim đúng, thì bao khớp sau sẽ đầy khi tiêm. (a) Vị trí đúng của đầu dò và kim đối với kỹ thuật trong mặt phẳng. (b) Hình ảnh siêu âm tương ứng. Đường màu trắng chỉ hướng đi kim. Tiêm thành công sẽ làm đầy bao khớp thoáng qua và đẩy thuốc vào trong khớp.
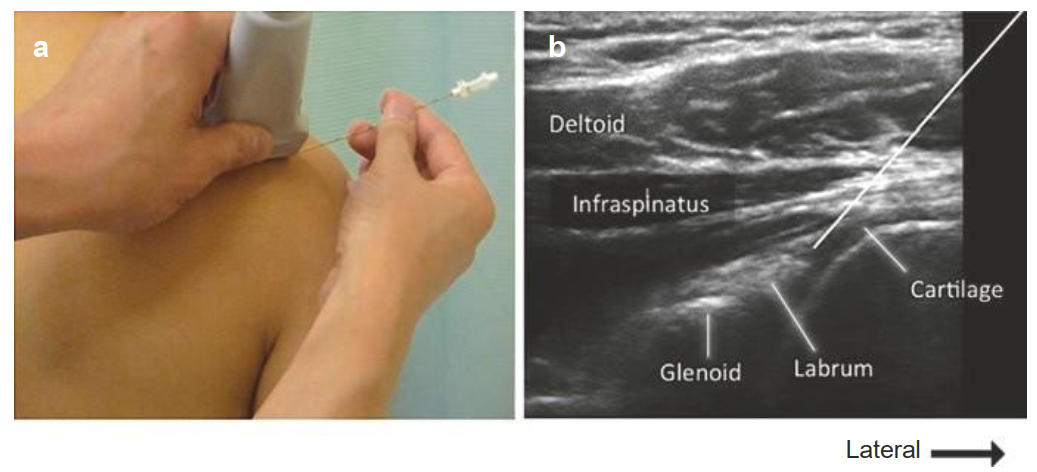
Hình. 5.12 Tiếp cận khớp GH phía sau. (Reproduced with permission from Philip Peng Educational Series)
Clinical Pearls
Để tránh chõm xương cánh tay và đi vào vị trí đích hẹp, thì hướng đi kim có thể phải dốc đứng hơn. Để cải thiện quan sát kim, thì đầu dò curvilin- có thể được sử dụng để thấy rõ kim hơn. Có thể sử dụng ít Gel dưới đầu dò để cải thiện tiếp xúc với da.
Nếu gặp phải trở kháng trong khi tiêm, thì xoay kim nghiêng 90 độ hoặc rút nhẹ kim.
Sụn hyaline giảm âm dọc bề mặt chõm xương cánh tay không nên bị nhầm là dịch trong khe khớp và nên tránh trong khi tiêm.
Literature Review
Tính đúng đắn của tiêm mù khớp GH nằm trong ngưỡng 27% đến 100% theo y văn. Trong khi đó tỷ lệ đúng là 87%–100% của tiêm dưới siêu âm. Các nghiên cứu so sanh tiêm khớp GH dưới siêu âm với dưới fluoroscopy bởi các nhà chẩn đoán hình ảnh có kinh nghiệm thấy tỷ lệ đúng 100% ở cả hai nhóm, nhưng thời gian và than phiền của bệnh nhân ít hơn ở nhóm dưới siêu âm. Không có bằng chứng ủng hộ hoặc bác bỏ sử dụng tiêm steroid khớp GH trong điều trị thoái hóa khớp GH. Guideline của American Academy of Orthopedic Surgeons 2011 về điều trị thoái hóa khớp GH không đưa ra khuyến cáo cũng như chống lại tiêm steroid và khuyến cáo sử dụng tiêm hyaluronic acid (HA) là một lựa chọn, với mức bằng chứng yếu. Một RCT không mù 2017 so sánh tiêm HA và liệu pháp sinh lý với liệu pháp sinh lý đơn thuần trên những bệnh nhân có thoái hóa khớp GH thấy rằng giảm đau đáng kể có ý nghĩa thống kê trong 6 tháng ở nhóm tiêm HA.
Nhiều phẫu thuật viên sẽ đợi 6–12 tháng giữa tiêm steroid nội khớp và thay khớp vai trong điều trị thoái hóa khớp tiến triển bởi vì nguy cơ nhiễm khuẩn. Một nghiên cứu tiến cứu 2015 đã chỉ ra không có mối liên quan đáng kể có ý nghĩa thống kê giữa tiêm steroid trước phẫu thuật và nhiễm trùng sau phẫu thuật.
Túi hoạt dịch dưới mõm cùng đòn – dưới cơ delta (SASD)
Kim: Dùng kim 25G 1.5-inch hoặc 22G 2-inch
Thuốc: 4 mL thuốc gây tê tại chỗ kèm steroid (0.25% bupivacaine và 40 mg Depo-Medrol)
Tiếp cận: Trong mặt phẳng từ mặt xa của đầu dò
Đích đến là phần dưới cơ Delta của túi hoạt dịch SASD bursa, nằm ngay dưới lớp mỡ dưới cơ delta và thông với túi hoạt dịch dưới mõm cùng đòn (Hình. 5.13). (a) Vị trí đúng của đầu dò và kim trong kỹ thuật trong mặt phẳng. (b) Hình ảnh siêu âm tương ứng sau tiêm. Đường màu trắng chỉ hướng đi kim. Các đầu mũi tên trắng chỉ thuôc gây tê tại chỗ trong túi hoạt SASD.
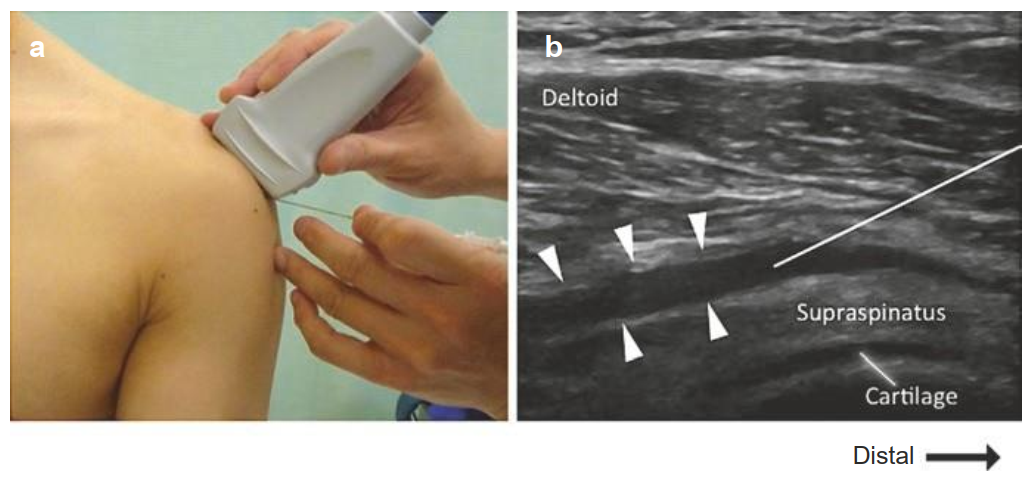
Hình. 5.13 Tiêm túi hoạt dịch dưới mõm cùng đòn. (Reproduced with permission from Philip Peng Educational Series)
Clinical Pearls
Correct needle location within the bursal space is confirmed by rapid expansion of the bursa with small volume (0.5 mL) hydrodissection.
Partial rotator cuff tears are common incidental findings on shoulder US and MRI in healthy adults. Thus, imaging findings alone should not be used to determine the pain generator.
Literature Review
Tỷ lệ thành công của tiêm túi hoạt dịch SASD dựa vào mốc giải phẫu ở ngưỡng 29–100% trong các nghiên cứu lâm sàng. Tỷ lệ thành công là tương tự bất kể cách tiếp cận, kinh nghiệm và/hoặc mức độ tự tin. Một nghiên cứu về tiêm dưới siêu âm có MRI kiểm chứng, thấy rằng tỷ lệ đúng đạt 100%. Một phân tích hệ thống của 9 RCTs nghiên cứu về tiêm steroid túi hoạt dịch SASD để điều trị bệnh lý chóp xoay kết luận rằng không có lợi ích. Không có một nghiên cứu nào về kỹ thuật dưới siêu âm. Một RCT gần đây chỉ ra cải thiện đau và chức năng trong thời gian ngắn sau tiêm steroid túi hoạt dịch dưới mõm cùng đòn, nhưng không có sự khác biệt khi so sánh tập luyện đơn thuần tại 3 và 6 tháng sau tiêm.
Khớp cùng đòn (AC)
Kim: Dùng kim 25G 1.5-inch
Thuốc: 1.5–2 mL thuốc gây tê tại chỗ kèm steroid (2% lidocaine và 10–20 mg Depo-Medrol)
Tiếp cận: Trong mặt phẳng hoặc ngoài mặt phẳng
Đích đến là nằm ngay dưới bao khớp AC (Hình. 5.14). Kỹ thuật ngoài mặt phẳng thường được sử dụng đối với các cấu trúc ở nông. (a) Vị trí đúng của đầu dò và kim đối với kỹ thuật ngoài mặt phẳng. (b) Hình ảnh siêu âm tương ứng với kim ngoài mặt phẳng (Mũi tên đặc) và bao khớp trên (các đầu mũi tên trắng) .
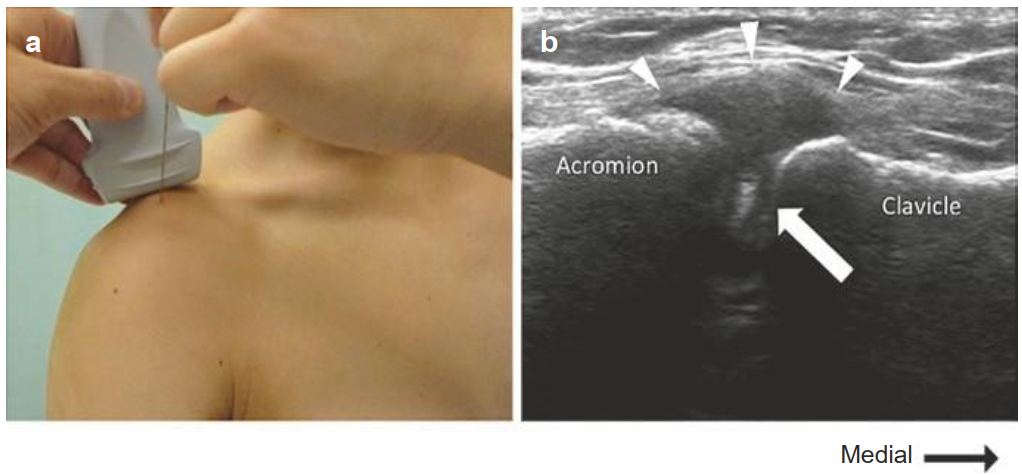
Hình. 5.14 Tiêm khớp AC. Reproduced with permission from Philip Peng Educational Series
Clinical Pearls
Khớp AC là một khớp rất nông. Đầu kim nên đặt sâu không quá 1 cm. Nếu kim đặt quá sâu, thuốc sẽ vào túi hoạt dịch dưới mõm cùng đòn ở dưới hoặc vào gân cơ trên gai.
Bệnh lý khớp AC thường tương tự các nguyên nhân gây đau vai khác. Nếu khớp AC nghi ngờ là nguyên nhân gây đau, thì thực hiện lại các nghiệm pháp kích thích sau tiêm bằng gây tê tại chỗ có thể rất hữu ích.
Literature Review
Tỷ lệ đúng của tiêm khớp AC dưới siêu âm lớn hơn đáng kể so với tiêm mù (95– 100% so với 39–50%). Vai trò điều trị của tiêm khớp AC là không rõ ràng bởi vi thiếu các RCTs.
SUGGESTED READING
Cadogan A, Laslett M, Hing WA, McNair PJ, Coates MH. A prospective study of shoulder pain in primary care: prevalence of imaged pathology and response to guided diagnostic blocks. BMC Musculoskelet Disord. 8 ed. BioMed Central. 2011;12(1):119.
Crawshaw DP, Helliwell PS, Hensor EMA, Hay EM, Aldous SJ, Conaghan PG. Exercise therapy after corticosteroid injection for moderate to severe shoulder pain: large pragmatic randomised trial. BMJ. BMJ Publishing Group. 2010;340(jun28 1):c3037–7.
Di Giacomo G, de Gasperis N. Hyaluronic acid intra-articular injections in patients affected by moderate to severe glenohumeral osteoarthritis: a prospective randomized study. Joints. 2017;5(3):138–42.
Hashiuchi T, Sakurai G, Morimoto M, Komei T, Takakura Y, Tanaka Y. Accuracy of the biceps tendon sheath injection: ultrasound-guided or unguided injection? A randomized controlled trial. J Shoulder Elb Surg. 2011;20(7):1069–73.
Hutchinson M, Brukner P, Khan K, Ben Clarsen, McCrory P, Cools A, et al. Brukner & Khans clinical sports medicine injuries. McGraw-Hill Education; 2017. 1 p.
Izquierdo R, Voloshin I, Edwards S, Freehill MQ, Stanwood W, Wiater JM, et al. American acad- emy of orthopaedic surgeons clinical practice guideline on: the treatment of glenohumeral joint osteoarthritis. J Bone Joint Surg Am. 2011;93(2):203–5.
Koester MC, Dunn WR, Kuhn JE, Spindler KP. The efficacy of subacromial corticosteroid injec- tion in the treatment of rotator cuff disease: a systematic review. J Am Acad Orthop Surg. 2007;15(1):3–11.
Peck E, Lai JK, Pawlina W, Smith J. Accuracy of ultrasound-guided versus palpation-guided acro- mioclavicular joint injections: a cadaveric study. PM R. 2010;2(9):817–21.
Peng PWH, Cheng P. Ultrasound-guided interventional procedures in pain medicine: a review of anatomy, sonoanatomy, and procedures. Part III: shoulder. Reg Anesth Pain Med. 2011;36(6):592–605.
Rashid A, Kalson N, Jiwa N, Patel A, Irwin A, Corner T. The effects of pre-operative intra-articular glenohumeral corticosteroid injection on infective complications after shoulder arthroplasty. Shoulder Elbow. SAGE PublicationsSage UK: London. 2015;7(3):154–6.
Rockwood CA Jr, Matsen FA III, Wirth MA, Lippitt SB, Fehringer EV, Sperling JW. Rockwood and Matsen’s the shoulder: Elsevier Health Sciences; 2016. 1 p.
Rutten MJCM, Collins JMP, Maresch BJ, Smeets JHJM, Janssen CMM, Kiemeney LALM, et al. Glenohumeral joint injection: a comparative study of ultrasound and fluoroscopically guided techniques before MR arthrography. Eur Radiol. Springer-Verlag. 2009;19(3):722–30.
Sabeti-Aschraf M, Lemmerhofer B, Lang S, Schmidt M, Funovics PT, Ziai P, et al. Ultrasound guidance improves the accuracy of the acromioclavicular joint infiltration: a prospective ran- domized study. Knee Surg Sports Traumatol Arthrosc. Springer-Verlag. 2011;19(2):292–5.
Schaeffeler C, Brügel M, Waldt S, Rummeny EJ, Wörtler K. Ultrasound-guided intraarticular injection for MR arthrography of the shoulder. Rofo. © Georg Thieme Verlag KG Stuttgart · New York. 2010;182(3):267–73.
Wu W-T, Chang K-V, Han D-S, Chang C-H, Yang F-S, Lin C-P. Effectiveness of glenohumeral joint dilatation for treatment of frozen shoulder: a systematic review and meta-analysis of ran- domized controlled trials. Sci Rep. Nature Publishing Group. 2017;7(1):10507.
Xiao RC, Walley KC, DeAngelis JP, Ramappa AJ. Corticosteroid injections for adhesive capsuli- tis: a review. Clin J Sport Med. 2016.
Zhang J, Ebraheim N, Lause GE. Ultrasound-guided injection for the biceps brachii tendinitis: results and experience. Ultrasound Med Biol. 2011;37(5):729–33.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






