️ Chụp cắt lớp vi tính trong Chẩn đoán bệnh lý ruột
Cắt lớp vi tính thường thực hiện sau những khám xét điện quang như chụp lưu thông ruột non, đại tràng, siêu âm. Những khám xét này đã phát hiện bệnh lý của niêm mạc, viêm hay u, bệnh lý ngoài niêm mạc như đè đẩy bên ngoài vào, cắt lớp vi tính sẽ cho phép phát hiện khối ở thành ruột dưới thanh mạc, hay khối ngoài đường tiêu hoá, nhưng có khi từ những kết quả bình thường cắt lớp vi tính thấy được sự dầy thành ruột sau kết quả siêu âm và hướng cho chẩn đoán. Chỉ đinh của cắt lớp vi tính thường do có dấu hiệu lâm sàng, có khối u ổ bụng, có một dấu hiệu đau bụng không rõ nguyên nhân và cũng chỉ định ngay một số đau bụng cấp như máu tụ, thiếu máu mạc treo, cắt lớp vi tính cũng có thể dùng cho hướng dẫn điều trị tia xạ.
TIỂU TRÀNG
Chuẩn bị bệnh nhân:
Một ngày trước khi khám cần ăn nhẹ, thức ăn ít chất bã.
Có thể chọn những kỹ thuật sau:
Baryt 2% uống 500ml tối hôm trước, 250 ml 1 giờ trước khi chụp.
1000ml baryt lỏng chia làm 3 lần cách nhau 10 phút, tiến hành chụp khi thuốc tản đều
trong ruột.
Thụt tiểu tràng với baryt lỏng 1000-1500 ml qua sonde đặt tới góc Treitz sau đó bơm hơi tạo đối quang.
Có thể cho uống Gastrografine, 370 mg iốt/ml, uống 1 lọ 100ml, 2 giờ trước khi chụp nếu có chống chỉ định dùng baryt.
Tiêm cản quang tĩnh mạch 1ml/kg cân nặng sau khi chụp không cản quang.
Nếu có khám tiểu tràng trước bằng chụp lưu thông thì dễ định vị tổn thương hơn. Khi khám để xem toàn bộ ruột non không cần thiết phải dùng thuốc dược lực để làm nhanh hay chậm lưu thông như primpéran, atropin. Cắt lớp vi tính chỉ chụp một lần nên có thể soi hay chụp kiểm tra trước bằng X quang quy ước để thấy được hình lưu thông đã đạt yêu cầu. Thường không làm đối quang như chụp phổ thông nên đây cũng là nhược điểm của cắt lớp vi tính.
Về giải phẫu cũng thấy hình như trên X quang quy ước, các van Kerkring, độ dầy thành ruột (bình thường 3mm, khi căng nhiều có thể giảm còn 1-2mm).
Cắt lớp vi tính có ưu điểm hơn X quang quy ước là thấy được cấu trúc thành ruột, các biến đổi cạnh ruột, hạch, các tạng liên quan thấy trên lớp cắt.
Yêu cầu của thăm khám:
Xác định vị trí tổn thương, một hay nhiều chỗ, đo độ dầy thành ruột ,chiều dài đoạn tổn thương, sự đồng nhất của thành ruột, tình trạng lớp mỡ quanh ruột, tỷ trọng của nó khoảng -125 đến -75 HU, tìm hạch, tụ dịch, hơi ở thành ruột.
Nếu kỹ thuật tốt có thể phân tích được tình trạng của động mạch mạc trẻo tràng trên, dưới.
BỆNH LÝ VIÊM
Viêm cấp có biến diễn tạm thời, thành ruột chỉ sưng ít, có tăng tiết dịch, hình cắt lớp vi tính không có gì đặc hiệu.
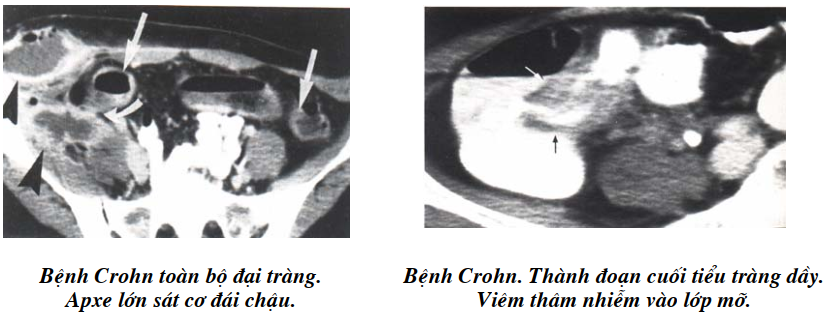
Bệnh Crohn
Hay ở đoạn cuối tuy có thể ở nhiều vị trí khác. Những nang trong thành ruột sưng lên tạo thành hạt dưới niêm mạc, gây thành dầy, hình lồi lõm. Thời gian sau lớp dưới niêm mạc biến đổi chỗ xơ teo, chỗ phình có apxe, dính với nhau có thông. Các hạch lymphô to do viêm hoặc do chứa tổ chức hạt.
Hình cắt lớp vi tính quan trọng nhất là thành ruột dầy tới 15 mm. Do có tiết dịch, xơ, máu nên bờ ruột không rõ, khó thấy lớp mỡ rõ nét như bình thường. Giai đoạn viêm cấp nếu chỉ gây sưng thành ruột thì bờ ruột sẽ có ranh giới rõ nét. Hạch mạc treo dễ thấy chỉ to mức trung bình tới 20mm. Quá phát xơ -mỡ là dấu hiệu dầy thành ruột khu trú hay gặp sau viêm. Hình đường dò có thể thấy được như hình một sợi dây trong chứa khí hay thuốc cản quang.
Lan tràn ra chung quanh thành vùng hoại tử có thể thấy cơ thành bụng, cơ lưng, trước xương cùng. Apxe là hình ổ dịch với tỷ trọng giảm ở trung tâm và nằm trong thành cơ, nếu ruột cản quang tốt hình này sẽ rõ hơn.
Chụp sau tiêm cản quang tĩnh mạch. Liều 1ml /kg cân nặng, tiêm khoảng thời gian 30s. Hình bình thường của ruột cắt ngang sẽ là 2 vòng, vòng trong giảm tỷ trọng là khẩu kính ruột, vòng ngoài tăng tỷ trọng là cơ, hình này có thể thay đổi, nhỏ lại do nhu động ruột. Khi có viêm giữa 2 hình trên có viền giảm tỷ trọng xen giữa của phù nề niêm mạc, bản thân thành cơ khi viêm sẽ dầy lên, có thể thấy hình ổ dịch của apxe ở trong.
Viêm ruột thừa, apxe ruột thừa:
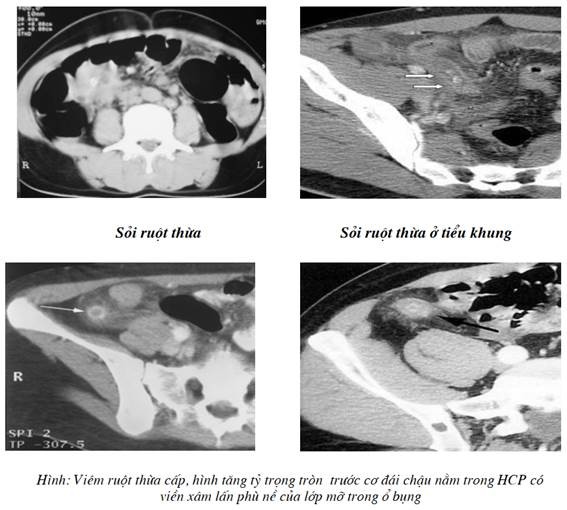
Viêm ruột thừa không phải chỉ định chủ yếu của cắt lớp vi tính nhưng có thể thấy hình ruột thừa với hình cắt ngang đường kính > 8mm chung quang có viêm thâm nhiễm vào lớp mỡ.
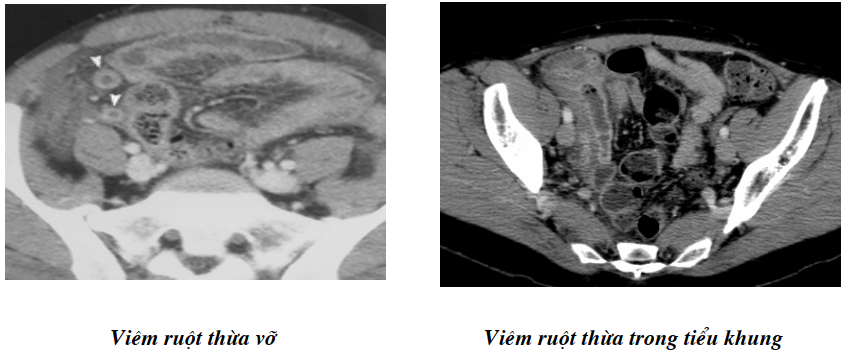
Biến chứng chủ yếu hay tìm là apxe với hình ổ tỷ trọng mô mềm trong có ổ giảm tỷ trọng không hình thù rõ của apxe. Thành manh tràng sát đó có thể dầy lên, lấy thuốc cản quang, có tụ hơi, nhiều trường hợp khó phân biệt với u manh tràng hay ung thư đại tràng lên. Có thể thấy hình apxe của viêm manh tràng sau mổ.
Kỹ thuật trong chụp cắt lớp vi tính viêm ruột thừa
Có hai tình huống:
Chụp cắt lớp tập trung hố chậu phải bề dày 5mm, không tiêm thuốc cản quang tĩnh mạch không tạo đối quang trong ống tiêu hóa.
Hoặc chụp cắt lớp ổ bụng tiểu khung có tạo đối quang bằng thuốc cản quang nước trong ống tiêu hoá và có tiêm thuốc cản quang tĩnh mạch.
Trên thực tế chiến lược thăm khám cắt lớp vi tính có thể tùy thuộc vào chỉ định lâm sàng. Nếu có sự nghi ngờ của các triệu chứng lâm sàng có thể thực hiện cắt lớp tập trung hố chậu phải, có thể phát hiện được những biến chứng gần. Nếu chỉ định còn rất lưỡng lự thì chụp toàn bộ ổ bụng có tạo đối quang trong ống tiêu hóa và tiêm thuốc cản quang tĩnh mạch. Có thể dựng 2D, thấy được vị trí giải phẫu của ruột thừa.
Những yếu tố chẩn đoán trên cắt lớp vi tính
Ruột thừa có cấu trúc của ruột tịt, dính với manh tràng thường nhìn thấy ở mặt bên trong. Dấu hiệu viêm nhiễm làm cho tăng thể tích ruột thừa với sự nâng lên cao của thành ruột thừa, hình cocarde, có sự xâm lấn mỡ ngoại vi. Có thể nhìn thấy sỏi phân.
Trong trường hợp có đối quang trong đại tràng, có thể nhìn thấy 30% trường hợp có dày khu trú hình tam giác của thành manh tràng ở chỗ ruột thừa cắm vào, dấu hiệu arrow head sign. Chẩn đoán những trường hợp nặng có thể phát hiện thấy apxe, plastron, viêm phúc mạc.
Những bẫy trong chẩn đoán
Dương tính giả của apxe ruột thừa có thể nhầm với túi thừa đại tràng phải hoặc u manh tràng bội nhiễm có thủng.
Cần phải nghi ngờ khi nhìn thấy ruột thừa bình thường.
Những dương tính giả rất ít gặp và cũng phải điều trị phẫu thuật.
Dương tính giả trên siêu âm có thể là quai hồi tràng bình thường hay bệnh lý ( bệnh Crohn, viêm ruột nhiễm trùng).
Viêm hạch mạc treo có thể lẫn với apxe ruột thừa, nhưng tồn tại dạng nhiều nốt giảm âm nhỏ không có hội chứng u.
Một nửa số âm tính giả trên siêu âm là viêm ruột thừa ở đoạn xa (8%), mà 3cm đầu của ruột thừa bình thường. Ngoài ra còn có các nguyên nhân khác như ruột thừa sau manh tràng khó nhìn thấy, bệnh nhân béo, vướng hơi trong ruột.
Âm tính giả trên cắt lớp vi tính là không thấy sự xâm lấn mỡ quanh ruột thừa, mà lớp mỡ trong ổ bụng không nhiều đối với bệnh nhân gày. Rất hay gặp đối với bệnh nhân bị nhiễm HIV.
BỆNH LÝ U
U lành:
Có thể là u tuyến hay u mỡ, u cơ, u máu, nằm trong thành cơ ở một vị trí, phân biệt bằng tỷ trọng trước và sau khi tiên cản quang.
U ác :
Chỉ chiếm độ 5% u ác tính ống tiêu hoá.
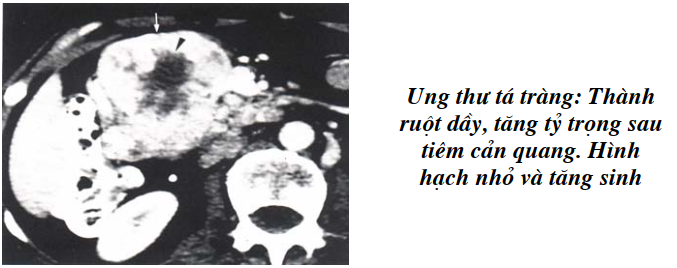
U dạng ung thư (Carcinoid tumor):
Với độ ác tính thấp nhưng lâm sàng rầm rộ, ỉa chẩy mẩn da, hen, hở 3 lá vì có liên quan đến tiết các nội tiết như hitamin, serotonin. Đó là hình nhân hay đường kính từ 1-2 cm. U trong thành cơ làm thành này dầy lên nhiều bờ tua gai, mất do động của quai ruột, quai ruột như bị gẫy góc, tỷ trọng tăng nhiều sau tiêm, có thể thấy trên đoạn dài.
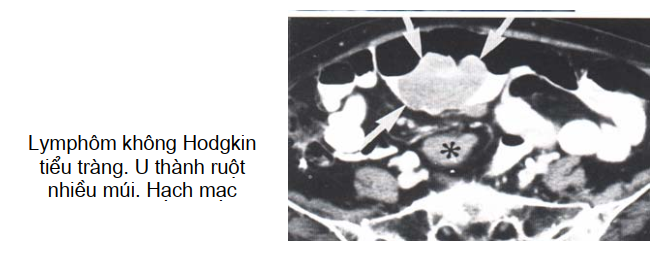
U lymphô ác hay u sarcôm cơ, carcinoma tuyến
Thể hiện trên cắt lớp vi tính bằng khối phát triển ở thành ruột, bờ nhiều vòng kèm hình hạch mạc treo, hạch dọc động mạch chủ kèm theo ngoài u thành ruột. Xung quanh những hạch có hình co kéo hình sao.
Thâm nhiễm lớp mỡ sẽ làm mạc treo co rút lại tạo nên hình nan hoa bánh xe như thấy trên chụp lưu thông ruột.
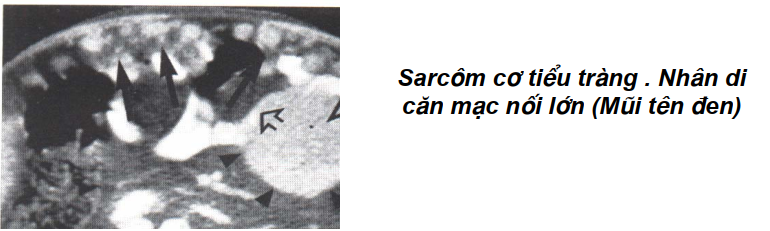
Nếu là sarcome cơ sẽ thấy thành ống tiêu hoá dầy lên không đều, trong thành có những ổ giảm tỷ trọng của hoại tử. Lòng ống khúc khuỷu nham nhở, có ổ giảm tỷ trọng, lệch tâm do u cản trở đường tiêu hoá phần nào gây tắc ruột. Có thể thấy những hình tròn tăng tỷ trọng lấn vào lòng ruột, hình nụ sùi của u. Đường kính đoạn ruột có u to hơn hẳn các đoạn khác. Khi tiêm cản quang thành ruột sẽ lấy cản quang rõ rệt.
Trường hợp u lympho thì có thể thấy hạch chung quanh còn u carcinoid thường không thấy hạch quanh tổn thương.
U tiểu tràng ở thời điểm chẩn đoán thường muộn, tới 40% đã có hạch mạc treo hay di căn vào các tạng.
Loại u này cũng cần chẩn đoán phân biệt với u tuyến nhu mao (villous adenoma), loại u nhiều vòng, chân bám rộng tỷ trọng thấp khoảng 10 HU và cấu trúc đồng nhất.
ĐẠI TRÀNG, TRỰC TRÀNG
Kỹ thuật:
Cho uống cản quang và thụt cản quang baryt 2%, nếu muốn xem thành đại tràng nhiều tác giả chỉ thụt nước thường, cản quang baryt chủ yếu xem những tụ dịch ngoài ruột. Khám trực tràng-đại tràng sigma, bàng quang phải đầy, bằng tiêm 30 ml cản quang 1/2g trước khi chụp. Cắt lớp từ vòm hoành đến xương mu, không và có tiêm cản quang để quan sát gan. Chỗ cần quan sát phải cắt 5mm.
Cần thiết phải đo:
Tỷ trọng những vùng tổn thương, tỷ trọng của mỡ từ -150 đến -75 HU, tăng lên khi có phù, xơ, chảy máu hay thâm nhiễm.
Chiều dầy thành đại tràng, thường có độ dầy 5mm.
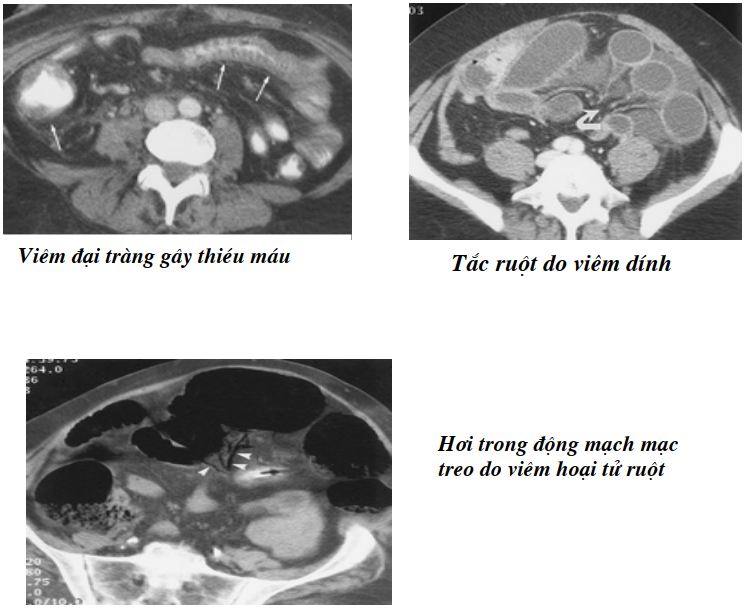
Bệnh Crohn (Viêm đại tràng hạt- Colite granulomateuse):
Hình cũng giống như tiểu tràng trong đó nếu có phối hợp cả tổn thương tiểu tràng và đại tràng tổn thương sẽ gián đoạn kèm theo hình dầy rất nhiều của thành ruột có rải rác ổ dịch trong thành cơ. Nếu tổn thương liên tục thường là nhiễm khuẩn.
Viêm loét và viêm đại tràng-trực tràng chảy máu:
Đó là bệnh lý viêm mãn có đợt cấp và được coi là tổn thương tiền ung thư. Hình tổn thương cũng là thành ruột dầy không đều, tăng tỷ trọng sau tiêm cản quang, thường không quá 1 cm, niêm mạc sưng, có loét, xơ. Tổn thương kéo trên 1 đoạn dài làm khẩu kính ruột nhỏ đều nhông cắt đoạn như bệnh Crohn, trong có dịch hay khí. Hình cắt ngang có hình bia hay hình quầng (halo), tâm là thuốc cản quang, xung quanh là viền niêm mạc dày, ngoài cùng là thành ruột tăng tỷ trọng do có cản quang tĩnh mạch. ít khi thấy đường dò, hạch hay apxe như trong bệnh Crohn.
CHẨN ĐOÁN PHÂN BIỆT RCH VÀ BỆNH CROHN
|
RCH |
Bệnh Crohn |
|
Lan từ trực tràng lên phía trên Tất cả niêm mạc đều tổn thương Thành đại tràng bình thường |
Tổn thương từng đoạn Tổn thương niêm mạc gián đoạn Thành đại tràng dày. |
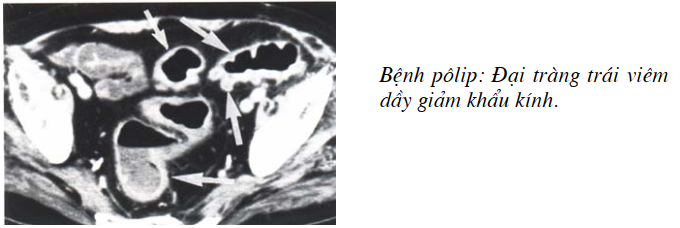
Pôlip đại tràng:
Nội soi làm nhiệm vụ chính cho chẩn đoán, chụp cắt lớp vi tính với thụt nước sẽ cho thấy mức độ nhiều ít, tình trạng dầy mỏng thành đại tràng khi có viêm, và tổn thương xơ mỡ (sclérolipomatose) trong lớp mỡ của viêm đại tràng mãn do pôlip.
Viêm túi thừa đại tràng:
Hay gặp ở người cao tuổi ở các nước phát triển do chế độ dinh dưỡng, có thể gặp trong tam chứng Saint (túi thừa, sỏi mật, thoát vị cơ hoành) khi chụp có cản quang hình túi thừa dễ thấy, bằng những túi nhỏ sát thành đại tràng có hay không cản quang, nếu viêm thành ruột dầy lên, nhưng chu vi vẫn đối xứng nối đều với đoạn lành. Trong túi thừa thường có thuốc cản quang, tuy nhiên không thể đếm chính xác số lượng vì có một số xẹp mỏng hay chứa ít phân nên lẫn với hình ruột chung quanh.
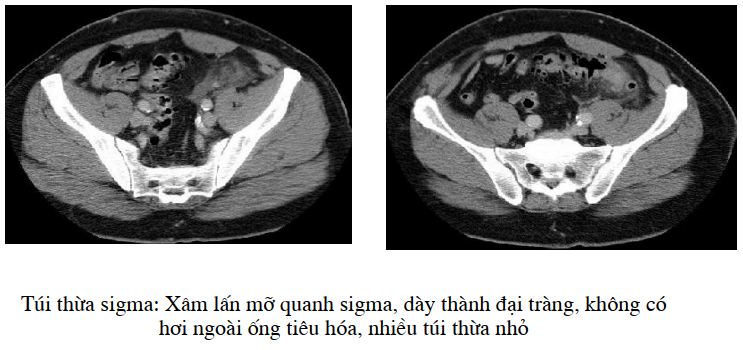
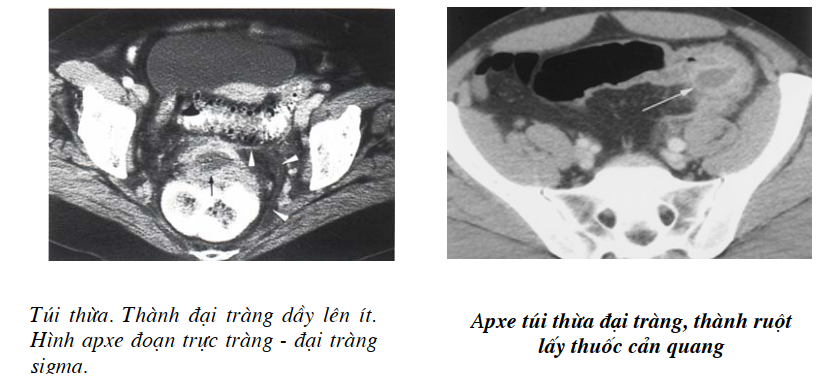
Biến chứng dò với đoạn ruột khác khó thấy trên cắt lớp vi tính, hình apxe cạnh túi thừa là một điểm cần quan sát thể hiện bằng ổ dịch tỷ trọng của mủ lẫn hơi, vị trí thường gặp là sigma. Biến chứng chảy máu do viêm hoaị tử không có dấu hiệu cắt lớp vi tính đặc hiệu: Thủng túi thừa chủ yếu phát hiện qua lâm sàng và chụp X quang bụng không chuẩn bị, không có chỉ định dùng thụt cản quang dù là gastrografin. Bệnh túi thừa lâu ngày (Diverticulosis) ngoài hình túi thừa có thể thấy thành ruột dầy trên 4 mm, có hình tăng tỷ trọng của mô liền kề thể hiện viêm mạn, xơ và đã chữa khỏi.
Ung thư đại tràng trực tràng:
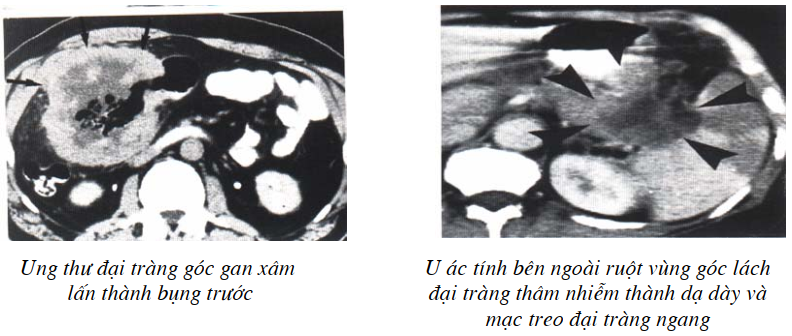
Tổn thương hay do quá trình viêm mãn, pôlíp. Vị trí thường gặp là trực tràng, đại tràng sigma. Di căn lên gan, phổi khá muộn. Nhiệm vụ của cắt lớp vi tính không phải tìm u mà chủ yếu xác định độ lan tràn tại chỗ, lan tràn vùng và lan tràn đi xa.
Hình cắt lớp vi tính là lòng đại tràng thay đổi, các ngấn doãng rộng. Thành thường dầy trên 5mm thấy rõ khi cắt với độ phân giải cao. Cần chú ý quan sát lớp mỡ quanh ruột, ở giai đoạn T3 thì u chỉ ở thành ruột, T4 có thâm nhiễm vào lớp mỡ này, thể hiện bằng hình dầy lên bất thường và giảm tỷ trọng không đều bên trong lớp mỡ, tìm hạch quanh u.
Phân loại ung thư trực tràng trên cắt lớp vi tính có thể theo Balthazar 1988:
|
Stade I |
Khối trong lòng ống, không dày thành. |
|
Stade II |
Dày thành > 6mm, hoặc u tiểu khung không xâm lấn thành tiểu |
|
Stade IIIa |
Dày thành hoặc u tiểu khung với sự lan tràn cấu trúc lân cận |
|
Stade IIIb |
Dày thành hoặc u tiểu khung xâm lấn thành tiểu khung hoặc thành |
|
Stade IV |
Di căn xa. |
Lạc nôị mạc tử cung vào đại tràng
Đoạn trực tràng- đại tràng sigma thương hay bị hơn các đoạn khác. Do bị chẩy máu nhiều lần nên bờ ruột bị cố định, có tua gai co rút như tổn rthương bên ngoài vào. Bệnh cảnh với vị trí tổn thương gợi ý cho chẩn đoán, thường phối hợp với siêu âm.
Ung thư các tạng lân cận vào đại tràng:
Thường là dạ dày, tụy, buồng trứng. Trên cắt lớp vi tính sự liên quan trực tiếp của những tạng này cho phép chẩn đoán, như ung thư đuôi tuỵ, dạ dày. Những khối tiếp giáp hai tạng gây co kéo, đại tràng, làm cố định một đoạn đại tràng là những dấu hiệu gợi ý.
Ung thư trực tràng di căn xung quanh:
Thường tìm di căn vùng ở nữ có thể vào âm đạo, tử cung, nam vào tiền liệt tuyến, túi tinh, cả hai giới có thể vào bàng quang. Khi thấy hạch trên 1cm hay thấy hạch nhỏ thành đám thì có thể chẩn đoán đã có di căn.
Dấu hiệu này thường phải tìm ở những trường hợp sau cắt nối đại tràng do ung thư, đồng thời phải tìm phần dầy lên bất thường của chỗ nối vì tổn thương di căn sau mổ hay ở vị trí ngoài lòng ruột
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






