️ Giải phẫu bệnh học: Bệnh lý hạch limphô (P3)
LIMPHÔM KHÔNG HODGKIN
Limphôm không Hodgkin (LKH) xuất phát từ một tế bào chuyển dạng ác tính thuộc bất cứ giai đoạn nào trong quá trình tăng sinh và biệt hoá của các tế bào dòng B hay T. (Hình 16)
Dịch tễ học và cơ chế bệnh sinh
Tần suất mắc bệnh LKH thay đổi tùy từng vùng trên thế giới, cao nhất ở Mỹ, châu Âu và Úc, thấp nhất ở châu Á. Số trường hợp mắc bệnh hàng năm có khuynh hướng ngày càng gia tăng. Bệnh thường gặp ở giới nam nhiều hơn giới nữ. Tuổi mắc bệnh trung bình nói chung khoảng 60-70 tuổi, một số loại LKH có tuổi mắc bệnh trung bình thấp hơn (thí dụ: khoảng 30 tuổi đối với các limphôm Burkitt).
Đa số các trường hợp không biết được cơ chế bệnh sinh. Tuy nhiên LKH có thể có liên quan với một số yếu tố như bệnh di truyền, tác nhân môi trường, tác nhân nhiễm khuẩn. Một số gia đình có nhiều người cùng mắc LKH có thể là do yếu tố di truyền thực sự hoặc chỉ do cùng chung một môi trường sống. Tiền sử nhiễm virus Epstein - Barr (EBV) gặp trong 95% các trường hợp Burkitt dịch vùng ở châu Phi và 15% các trường hợp Burkitt lẻ tẻ. 90% các trường hợp LKH tế bào T có tiền sử nhiễm HTLV-1 (Human T-cell leukemia/lymphoma virus). Tình trạng suy giảm miễn dịch bẩm sinh hay mắc phải, tiếp xúc với một số hoá chất hoặc chế độ ăn nhiều thịt và mỡ cũng làm gia tăng nguy cơ mắc bệnh LKH.
Biểu hiện lâm sàng
Khác với limphôm Hodgkin, chỉ có 2/3 bệnh nhân LKH có triệu chứng khởi phát với hạch sưng to và không đau ở các vùng ngoại vi như cổ, bẹn, nách hoặc khuỷu tay và rất khó dự đoán được nhóm hạch tiếp theo sẽ bị bệnh lan tràn; 1/3 số bệnh nhân còn lại khởi bệnh với triệu chứng limphôm ngoài hạch như ở da, dạ dày, não bộ. Hệ thống Ann Arbor cũng được sử dụng để xếp giai đoạn lâm sàng, tuy nhiên tiên lượng của bệnh nhân lại phụ thuộc nhiều hơn vào độ ác tính của từng thể loại LKH. Các loại có độ ác thấp như limphôm nang, limphôm tế bào B vùng viền, limphôm limphô bào B nhỏ… bệnh nhân có thể không có triệu chứng, diễn tiến bệnh rất chậm và có khi không cần điều trị; trái lại, những loại có độ ác cao như limphôm lan tỏa loại tế bào B lớn, limphôm loại thoái sản, bệnh diễn tiến nhanh, lan tràn khắp cơ thể và có thể gây tử vong nếu không được điều trị kịp thời.
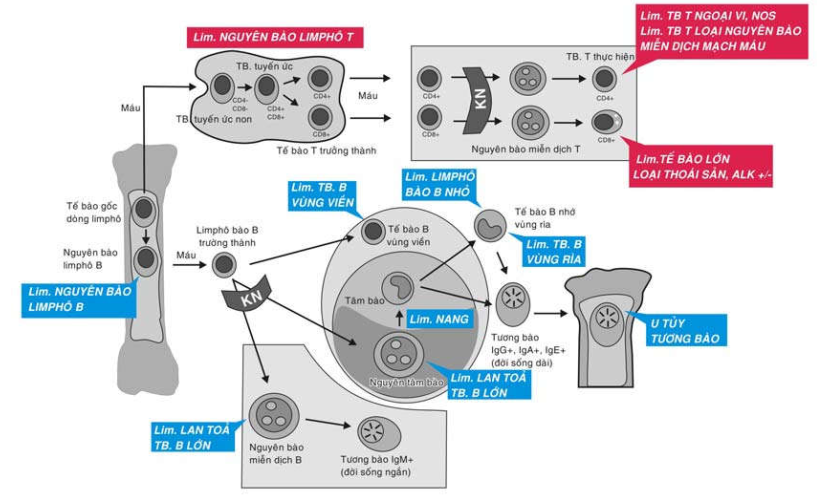
Hình 16: Các loại LKH tương ứng với các giai đoạn biệt hoá của các tế bào limphô dòng T và B
Hình thái tổn thương
Đại thể: hạch to, chắc, mặt cắt đặc trơn láng như thịt cá.
Vi thể: các tế bào limphô tân sinh ác tính có hai kiểu sắp xếp: (1) các tế bào tập trung lại thành từng đám giống nang limphô, được gọi là LKH dạng nang; (2) hoặc các tế bào lan tràn khắp nơi trong hạch, được gọi là LKH dạng lan toả. (Hình 17)
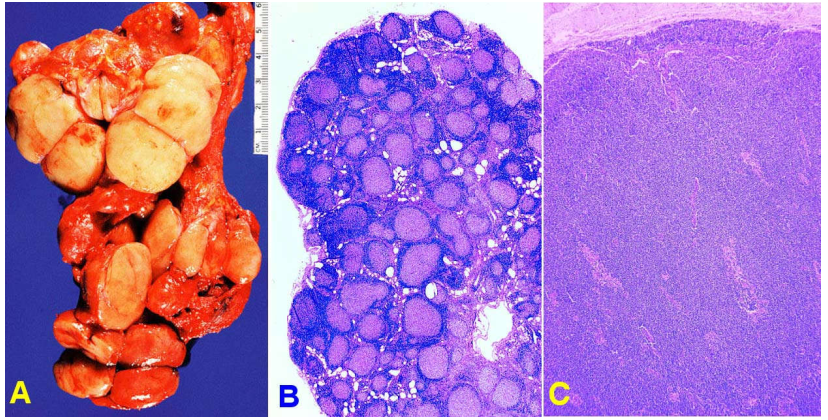
Hình 17: Limphôm không Hodgkin, Hạch to, dính chùm, mặt cắt láng màu trắng xám (A); Các tế bào limphô tân sinh ác tính có hai kiểu sắp xếp: dạng nang (B) và dạng lan toả (C).
Ở người lớn LKH dạng nang chiếm 40%, diễn tiến dần thành dạng lan toả. 60% có dạng lan toả ngay từ đầu. Ở trẻ em chỉ có dạng lan toả và thường có độ ác tính cao.
Dựa trên các đặc điểm về nguồn gốc, hình dạng tế bào, kiểu hình miễn dịch của tế bào, cách sắp xếp thành dạng nang hay dạng lan toả, kiểu đột biến gen và đột biến nhiễm sắc thể, diễn tiến lâm sàng và tiên lượng, đã có nhiều hệ thống phân loại limphôm khác nhau. Tuy nhiên, bảng phân loại đang được áp dụng rộng rãi trên toàn thế giới hiện nay là của Tổ chức Y tế thế giới (WHO), với phiên bản cập nhật gần đây nhất là vào năm 2008. Bảng phân loại u limphô của WHO bao gồm hơn 80 thực thể khác nhau, phân vào 4 nhóm lớn của LKH, như trong bảng 3.
Bảng 3: Phân loại các LKH của WHO (2008) (bảng rút gọn)

Tần suất các loại LKH thường gặp được liệt kê trong bảng 4. Ở người lớn, thường gặp nhất là limphôm lan tỏa loại tế bào B lớn và limphôm nang; ở trẻ em thường gặp các loại limphôm diễn tiến nhanh như limphôm nguyên bào limphô, limphôm Burkitt và limphôm tế bào lớn (bao gồm dạng thoái sản và dạng lan tỏa tế bào B lớn).
Bảng 4: Tần suất các LKH tế bào B và tế bào T/NK thường gặp

Dưới đây là một số thực thể LKH thường gặp tại TP. Hồ Chí Minh.
Limphôm nguyên bào limphô/bệnh bạch cầu cấp nguyên bào limphô
Limphôm/Bệnh bạch cầu cấp nguyên bào limphô là u của các tế bào B hoặc T chưa trưởng thành (các nguyên bào limphô B hoặc T).
85% các trường hợp xuất phát từ nguyên bào limphô B ở tủy xương. Trong đa số trường hợp, nguyên bào limphô B tăng sinh trong tủy xương và/hoặc trong máu ngoại vi, biểu hiện bằng bệnh cảnh bệnh bạch cầu cấp. Bệnh bạch cầu cấp nguyên bào limphô B thường gặp ở trẻ nhỏ. Một số ít trường hợp, nguyên bào limphô B tăng sinh tạo thành khối u đặc ở hạch, biểu hiện bằng bệnh cảnh limphôm. Limphôm nguyên bào limphô B xảy ra ở bệnh nhân trẻ tuổi. Lâm sàng thường thấy tổn thương ở hạch, da, xương. Trên vi thể, tế bào u xâm nhập lan tỏa mô hạch. Tế bào u có nhân tròn hoặc cuộn lại, hạch nhân không rõ, phân bào rất nhiều. Về mặt hình thái thường không phân biệt được nguyên bào limphô B và T.
15% các trường hợp xuất phát từ nguyên bào limphô T. Nguyên bào limphô T tăng sinh ác tính thường tạo thành một khối trong tuyến ức, phát triển nhanh, thường đi kèm với hạch, lách to. Limphôm nguyên bào limphô T thường gặp ở bệnh nhân nam trẻ tuổi. Hình ảnh vi thể đặc trưng là cấu trúc hạch bị xoá, thay thế bởi các nguyên bào có kích thước trung bình, nhân cuộn, hạch nhân không rõ, phân bào rất nhiều. Thường có thấm nhập các bạch cầu đa nhân ái toan. (Hình 18). Chỉ có 25% các trường hợp u xuất phát từ nguyên bào limphô T biểu hiện bằng bệnh bạch cầu.
Bệnh tiến triển nhanh, mau chóng lan tràn vào các hệ cơ quan, tiên lượng xấu.
Kiểu hình miễn dịch: xuất phát từ các nguyên bào limphô T, có TdT+, CD1a+, CD2+, CD5+, CD7+; nếu tế bào u ở giai đoạn biệt hóa muộn hơn của nguyên bào limphô T sẽ có thêm CD3+, CD4+, CD8+. Xuất phát từ các nguyên bào limphô B, có TdT+, CD19+, PAX5+; nếu tế bào u ở giai đoạn biệt hóa muộn hơn của nguyên bào limphô B sẽ có thêm CD10+, CD20, CD79a+, chuỗi nặng IgM trong bào tương.
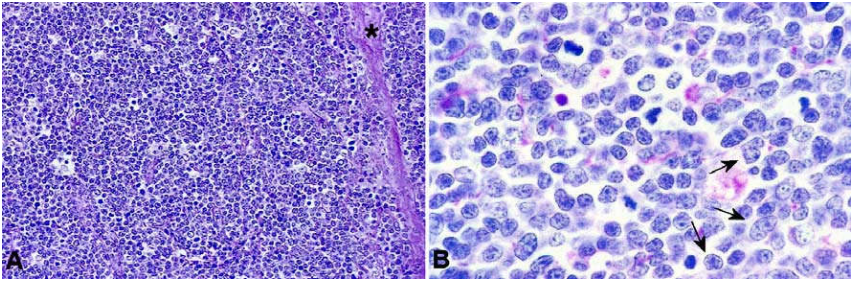
Hình 18: Limphôm nguyên bào limphô T xoá cấu trúc hạch, xâm nhập vỏ bao hạch (*) (A); Tế bào u có nhân tròn hoặc cuộn lại (mũi tên), hạch nhân không rõ, phân bào rất nhiều (B).
Limphôm limphô bào nhỏ
Limphôm limphô bào nhỏ và bệnh bạch cầu mãn dòng limphô là 2 kiểu biểu hiện khác nhau của cùng 1 thực thể là u của limphô bào B nhỏ. Limphôm limphô bào nhỏ có hạch to, tủy xương chưa bị tế bào u xâm nhập nên không có giảm các dòng tế bào máu, số lượng limphô bào B nhỏ trong máu ngoại vi < 5x109/L. Trái lại, trong bệnh bạch cầu mãn dòng limphô, tế bào u xâm nhập vào tủy xương, gây thiếu máu, gan lách to và số lượng limphô bào B nhỏ trong máu ngoại vi ? 5x109/L.
Limphôm limphô bào nhỏ thường gặp ở tuổi trung niên và người lớn tuổi. Đa số bệnh nhân không có triệu chứng lâm sàng. Bệnh tiến triển chậm, khả năng sống còn rất tốt.
Cấu trúc hạch bị xoá, thay vào đó là hình ảnh lan toả một loại tế bào limphô tròn nhỏ, nhân đậm màu, chất nhiễm sắc thô, hạch nhân không rõ, bào tương rất ít. Phân bào hiếm gặp.
Kiểu hình miễn dịch: xuất phát từ limphô bào B nhỏ có sIgM+, CD5+, CD10-, CD23+, CD43+, CD19+, CD20+, CD79a+.
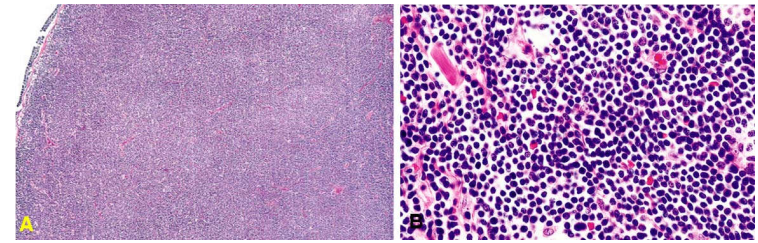
Hình 19: LKH loại limphô bào nhỏ, cấu trúc hạch bị xóa (A); Lan toả một loại tế bào limphô tròn nhỏ (B)
Limphôm tế bào vùng viền
Là u limphô xuất phát phát từ các tế bào B vùng viền bao quanh các trung tâm mầm. Limphôm tế bào vùng viền gặp ở người lớn tuổi, tuổi trung bình là 60, nam mắc bệnh nhiều hơn nữ ; bệnh không gặp ở trẻ em. Đây là loại LKH tiến triển nhanh, không chữa khỏi được, bệnh nhân thường đến ở giai đoạn trễ III hoặc IV ; 1/3 trường hợp tế bào u xâm nhập vào máu ngoại vi.
Tế bào u có kích thước từ nhỏ đến trung bình, màng nhân không đều, có khía, hạch nhân không rõ, bào tương ít, tăng sinh lan tỏa trong hạch hoặc có khi bao chung quanh các trung tâm mầm. (Hình 20)
Kiểu hình miễn dịch: xuất phát từ tế bào B vùng viền phía trong, chưa tiếp xúc kháng nguyên, có cyclin D1+, CD5+, CD23-, CD19+, CD20+, CD79a+.
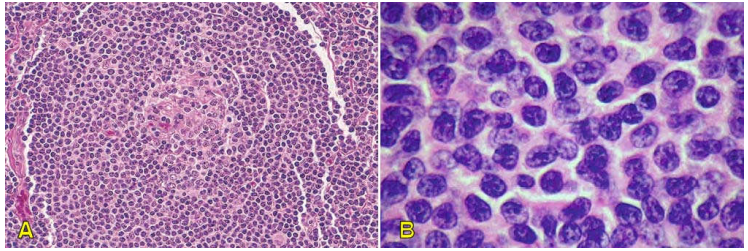
Hình 20: LKH tế bào vùng viền: tế bào u vây quanh tâm mầm (A); Tế bào u có kích thước từ nhỏ đến trung bình, màng nhân không đều, có khía, hạch nhân không rõ, bào tương ít (B).
Limphôm tế bào vùng rìa
Là u limphô xuất phát từ các tế bào B vùng rìa, ở ngoài vùng viền. Limphôm tế bào B vùng rìa có thể xảy ra ở hạch, lách hoặc vị trí ngoài hạch (mô limphô niêm mạc - MALT lymphoma - thường gặp nhất).
Ở hạch, limphôm tế bào B vùng rìa thường gặp ở người lớn, tuổi trung bình là 60, nam nữ mắc bệnh bằng nhau; bệnh cũng có thể gặp ở trẻ em. Đa số bệnh nhân chỉ có triệu chứng hạch ngoại vi to, khu trú hoặc toàn thân. Bệnh diễn tiến chậm, tiên lượng khá tốt, nhưng thường tái phát. 20% chuyển dạng thành limphôm lan tỏa loại tế bào B lớn, khi đó tiên lượng bệnh xấu hơn.
Cấu trúc hạch bị xóa không hoàn toàn. Tế bào u giống tế bào vùng rìa, có kích thước thay đổi từ nhỏ đến trung bình, nhân tròn hoặc hơi có khía, bào tương khá nhiều và sáng. Tế bào u tăng sinh lan toả trong vùng giữa các nang limphô thứ cấp làm vùng này giãn rộng, gây chèn ép nang. (Hình 21)
Kiểu hình miễn dịch: xuất phát từ tế bào B vùng rìa, có CD20+; CD5-; CD23-; Cyclin D1-; CD10-; bcl6-; bcl2+; MUM1+/-; IgM+.
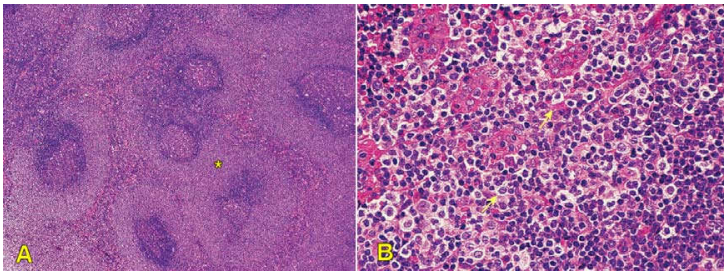
Hình 21: LKH tế bào vùng rìa: tế bào u tăng sinh trong vùng giữa các nang limphô (*), gây chèn ép nang (A); Tế bào u có kích thước nhỏ đến vừa, nhân có khía lõm, hạch nhân không rõ, bào tương sáng, (B).
Limphôm nang
LKH nang là u của tế bào B thuộc trung tâm mầm, gồm các tâm bào và nguyên tâm bào, sắp xếp thành cấu trúc dạng nang.
Thường gặp ở người lớn tuổi. Tuổi mắc bệnh trung bình là 60, nữ hơi nhiều hơn nam. Ở người da trắng, LKH nang chiếm tỉ lệ từ 22% đến 40%, nhưng ở người Châu Á tỉ lệ này chỉ từ 5-10%. Chỉ có 1/3 trường hợp bệnh nhân đến ở giai đoạn I, II. 40-70% trường hợp có lan tràn vào tủy xương. Tiên lượng thay đổi tùy giai đoạn lâm sàng và grad mô học của LKH nang.
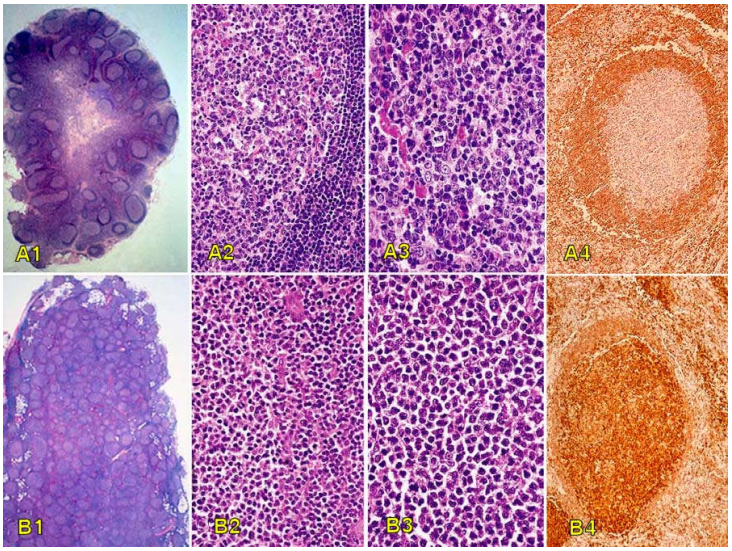
Hình 22: So sánh hạch tăng sản nang và limphôm không Hodgkin dạng nang: Nang limphô tăng sản kích thước to nhỏ, không đều, còn vùng tủy hạch (A1), Còn viền limphô bào nhỏ quanh nang (A2), Nang có hình ảnh đa dạng tế bào, nhiều đại thực bào và phân bào (A3), Tế bào tâm mầm âm tính với Bcl-2 (A4). Nang tân sinh ác tính có kích thước đồng đều, phân bố từ vùng vỏ đến vùng tủy hạch (B1), Nang không còn viền limphô bào nhỏ bao quanh (B2), Nang có hình ảnh đơn dạng một loại tế bào tân sinh ác tính (B3), Tế bào trong nang dương tính với Bcl-2 (B4).
Tế bào u tập trung lại thành từng nang. Cần phân biệt hình ảnh của một LKH dạng nang với hình ảnh tăng sản nang phản ứng của hạch. Nang trong LKH có đặc điểm: (1) cấu trúc bình thường của hạch bị đảo lộn, nang phân bố từ vùng vỏ đến vùng tủy hạch, mất các viền limphô bào nhỏ quanh các "trung tâm mầm"; (2) các nang có kích thước và hình dạng tương đối đồng đều; (3) thành phần tế bào trong nang thường đơn dạng, không có hiện tượng thực bào, phân bào có cả ở trong nang và ngoài nang, có phân bào bất thường; (4) nhuộm hóa mô miễn dịch, tế bào trong nang dương tính với Bcl-2. (Hình 22)
Trong nang của các LKH dạng nang có chứa 2 loại tế bào: (1) tế bào nhỏ giống tâm bào, kích thước xấp xỉ limphô bào bình thường, nhân méo mó, có khía, chất nhiễm sắc thô, hạch nhân không rõ, bào tương rất ít; (2) tế bào lớn giống nguyên tâm bào, kích thước gấp hai lần limphô bào bình thường, viền bào tương rõ, nhân sáng, có 1-3 hạch nhân nằm gần màng nhân.
Limphôm nang được chia thành 3 grad dựa trên số lượng nguyên tâm bào đếm được trên mỗi quang trường VKx 40: ? 5 nguyên tâm bào ≤ grad 1; 6-15 nguyên tâm bào → grad 2; >15 nguyên tâm bào → grad 3. Grad 3 có tiên lượng xấu, thời gian sống còn ngắn hơn grad 1 và 2. (Hình 23)
Kiểu hình miễn dịch: Tế bào u xuất phát từ các tế bào B của trung tâm mầm, có sIg+, CD5-, CD10+, CD43-, CD19+, CD20+, CD79a+, BCL-2+.
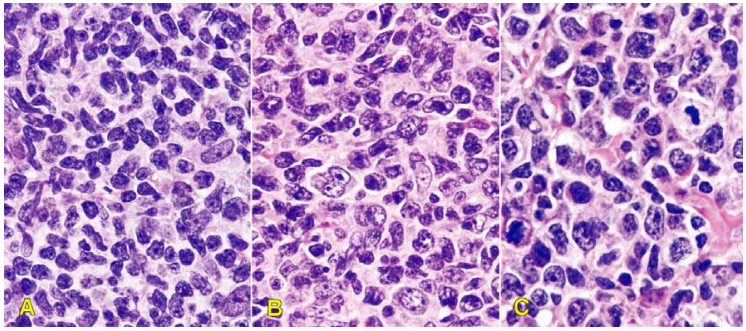
Hình 23: LKH nang: grad 1 (A); grad 2 (B); grad 3 (C)
Limphôm lan tỏa loại tế bào B lớn
Limphôm lan tỏa loại tế bào B lớn là u limphô diễn tiến nhanh của các tế bào B kích thước lớn (kích thước bằng nhân của đại thực bào hoặc lớn hơn hai lần limphô bào nhỏ), có thể khởi phát mới hoặc do chuyển dạng từ một limphôm grad thấp. Limphôm lan tỏa loại tế bào B lớn là một nhóm không thuần nhất gồm nhiều nhóm nhỏ có hình thái, kiểu hình miễn dịch, bất thường về gen và lâm sàng khác biệt nhau : tế bào u xuất phát từ tế bào của tâm mầm (nguyên tâm bào) ; hoặc từ tế bào không phải của tâm mầm (nguyên bào miễn dịch B) ; hoặc do chuyển dạng từ một limphôm vùng rìa ; . . .
Bệnh gặp ở mọi lứa tuổi, đa số ở tuổi 60-70 tuổi, nhưng cũng có thể gặp ở người trẻ và trẻ em. Nam mắc bệnh hơi nhiều hơi nữ. 50% ở giai đoạn I, II. Bệnh tiến triển nhanh, nhưng tế bào u nhạy với hóa trị ; do đó, 60-80% bệnh nhân có thể lui bệnh hoàn toàn sau điều trị.
Cấu trúc hạch bị xóa, thay thế bởi tình trạng tăng sinh lan tỏa các tế bào B lớn, bao gồm các tế bào giống nguyên tâm bào, nguyên bào miễn dịch và những tế bào lớn không điển hình ; tỉ lệ phân bào cao. (Hình 24).
Kiểu hình miễn dịch: Xuất phát từ các tế bào của trung tâm mầm có CD20+, Bcl-6+ lan tỏa và đồng nhất, CD10+, MUM1-; Nếu bcl-6+ không đồng nhất hoặc âm tính, CD10-, MUM1+, tế bào u có nguồn gốc không phải của tâm mầm
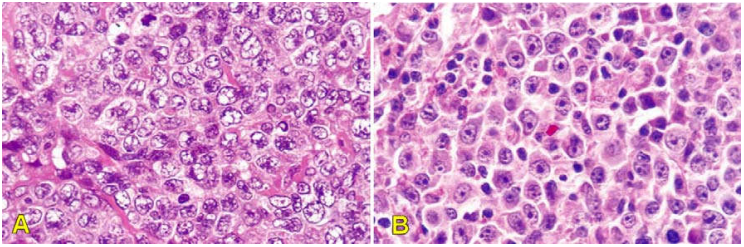
Hình 24: LKH lan tỏa loại tế bào B lớn: loại nguyên tâm bào (A); loại nguyên bào miễn dịch(B)
Limphôm tế bào T ngoại vi, loại không đặc hiệu
Là 1 loại u limphô của tế bào T ngoại vi mà đặc điểm vi thể của nó không cho phép xếp vào các loại limphôm tế bào T ngoại vi khác đã biết, được liệt kê trong bảng phân loại (nhóm IV Bảng 3).
Chiếm 30% các limphôm tế bào T ngoại vi. Đa số bệnh nhân là người lớn, hiếm gặp ở trẻ em. Tỉ lệ nam:nữ là 2:1. Đa số bệnh nhân có hạch to toàn thân, đôi khi có tăng bạch cầu đa nhân ái toan, ngứa, sốt và sụt cân. Tiên lượng xấu.
Tế bào T ác tính đa dạng, kích thước thay đổi từ trung bình đến lớn, nhân tăng sắc méo mó, hạch nhân rõ, tỉ lệ phân bào cao. Tế bào u xâm nhập lan tỏa trong vùng cận vỏ, làm cấu trúc hạch bị xoá và thường có kèm theo nhiều tế bào phản ứng như bạch cầu đa nhân ái toan, đại thực bào. (Hình 25)
Kiểu hình miễn dịch: Xuất phát từ tế bào T trường thành có CD2+, CD3+, CD5+, và thụ thể tế bào Tαβ hoặc γδ, một số có thể có CD4+ hoặc CD8+.
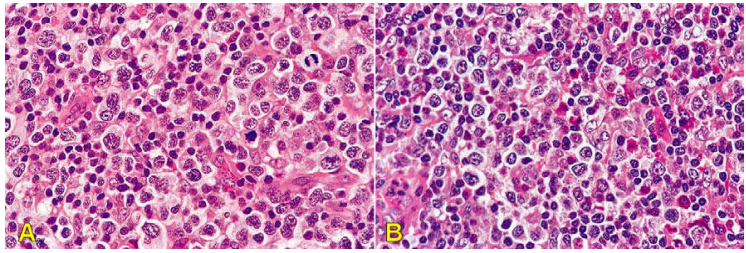
Hình 25: LKH tế bào T ngoại vi không đặc hiệu: Tế bào u có kích thước từ trung bình đến lớn (A); tế bào u trộn lẫn với bạch cầu đa nhân ái toan (B)
Limphôm tế bào lớn loại thoái sản
Limphôm tế bào lớn loại thoái sản là u limphô xuất phát từ tế bào T trưởng thành. U gồm các tế bào kích thước lớn, đa dạng và có dấu ấn CD30+.
Bệnh xảy ra ở hai đỉnh tuổi, một ở người trẻ và một ở người lớn tuổi, có thể ở hạch hoặc vị trí ngoài hạch (thường gặp nhất là ở da). Đa số bệnh nhân đến ở giai đoạn trễ, hạch to toàn thân, biểu hiện bệnh ở vị trí ngoài hạch, xâm nhập tủy xương , có triệu chứng nhóm B. Ở người trẻ, thường có chuyển đoạn gen ALK, biểu hiện protein ALK+, tiên lượng tốt. Ở người lớn tuổi, không có chuyển đoạn gen ALK, biểu hiện protein ALK- , tiên lượng xấu.
Tế bào u có kích thước lớn, dị dạng, chứa 1 hoặc nhiều nhân méo mó, xếp thành hình móng ngựa hoặc vòng hoa; hạch nhân to ; bào tương nhiều và có vùng ái toan đậm gần nhân; đây là loại tế bào chỉ điểm limphôm tế bào lớn loại thoái sản. Tỉ lệ phân bào cao và có nhiều tế bào phản ứng đi kèm như limphô bào nhỏ, tương bào, mô bào, bạch cầu đa nhân trung tính, bạch cầu đa nhân ái toan. Vỏ bao và nhu mô hạch có thể bị xơ hóa. (Hình 26)
Kiểu hình miễn dịch: xuất phát từ tế bào T trưởng thành nhưng thường mất biểu hiện CD3 ; CD45+, CD45RO+ ; CD2+, CD5+, CD4+ trong đa số trường hợp ; CD30+ hầu hết tế bào u; EMA+; CD15-.
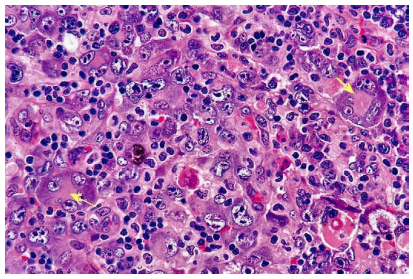
Hình 26: Limphôm tế bào lớn loại thoái sản, tế bào u đa dạng, chứa nhiều xếp hình móng ngựa hoặc vòng hoa, bào tương ái toan vùng cạnh nhân (mũi tên).
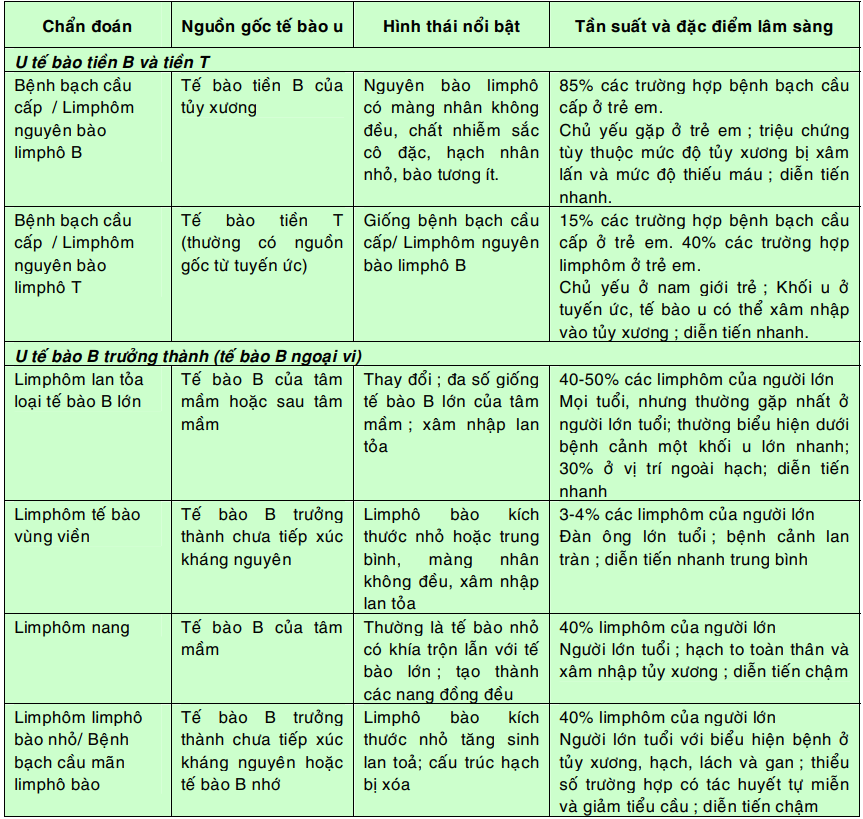
Sau đây là bảng tóm tắt các loại LKH chính thường gặp
Bảng 5 : Tóm tắt các loại LKH chính thường gặp
UNG THƯ DI CĂN HẠCH
Hạch là vị trí di căn rất thường gặp của các ung thư. Tần suất cho di căn hạch thay đổi khác nhau tùy loại ung thư. Các carcinôm và mêlanôm thường hay cho di căn hạch. Ngược lại, hiếm khi các sarcôm cho di căn hạch, ngoại trừ sarcôm cơ vân, sarcôm dạng biểu mô, sarcôm hoạt mạc, sarcôm không biệt hoá tế bào đa dạng.
Tế bào ung thư di căn theo mạch bạch huyết đến hạch vùng.
Khởi đầu, các tế bào ung thư xâm nhập vào các xoang bạch huyết dưới vỏ, rồi đến các xoang quanh nang, xoang tủy. Sau đó, từ các xoang bạch huyết, tế bào ung thư tăng sinh xâm nhập vào nhu mô hạch, hậu quả là cấu trúc bình thường của hạch bị xoá đi, một phần hay toàn bộ mô hạch bị thay thế bởi các đám tế bào ung thư. Cũng có khi do khối ung thư di căn phát triển gây lấp tắc mạch bạch huyết trong hạch, dòng bạch huyết bị trào ngược lại, mang các tế bào ung thư vào hạch lân cận bằng mạch bạch huyết đi của hạch này và xâm nhiễm trước tiên tại vùng tủy hạch. (Hình 27)
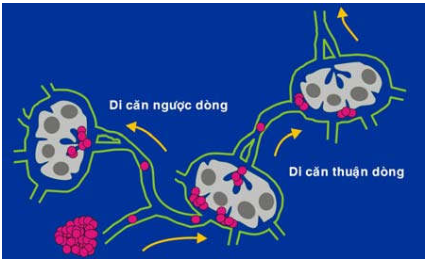
Hình 27: Tế bào ung thư di căn đến hạch theo đường bạch huyết; đôi khi di căn ngược dòng.
Khi đã biết khối ung thư nguyên phát, việc khảo sát tìm hạch di căn có ý nghĩa hết sức quan trọng. Có hay không có hạch di căn, cũng như mức độ di căn là một yếu tố giúp đánh giá giai đoạn ung thư để lựa chọn phương pháp điều trị thích hợp.
Di căn hạch cũng có khi là triệu chứng được phát hiện đầu tiên của một ung thư. Thông thường, khi kích thước khối ung thư nguyên phát càng lớn thì tỉ lệ cho di căn hạch càng tăng. Nhưng trong một số trường hợp ung thư mũi hầu, khẩu hầu, khối ung thư nguyên phát có kích thước rất nhỏ đã cho di căn hạch cổ. Cũng có trường hợp hạch bị di căn nhưng không rõ ổ nguyên phát.
Chẩn đoán phân biệt giữa ung thư nguyên phát của hạch và ung thư di căn đến hạch đôi khi rất khó khăn. Các đặc điểm gợi ý một ung thư di căn gồm: tế bào ác tính có khuynh hướng kết dính tạo thành từng ổ, giới hạn rõ với mô limphô chung quanh, có thể kèm theo hiện tượng hoại tử và tăng sản xoang phản ứng. Đôi khi trên mô học không phân biệt được giữa ung thư nguyên phát hay thứ phát tại hạch, người ta phải sử dụng những phương pháp nhuộm đặc biệt hoặc hóa mô miễn dịch để xác định chẩn đoán.
Vị trí hạch di căn và hình ảnh vi thể cho nhiều gợi ý để tìm khối ung thư nguyên phát. Ung thư vùng sàn miệng thường cho di căn hạch dưới cằm. Ung thư di căn đến nhóm hạch cổ cao thường là từ đường hô hấp và tiêu hoá trên. Ung thư di căn đến nhóm hạch cổ giữa với hình ảnh nhú trên vi thể gợi ý một ung thư dạng nhú nguyên phát từ tuyến giáp; nếu có hình ảnh tế bào gai, khối u nguyên phát có thể ở đường hô hấp hay tiêu hoá trên như hầu, thanh quản. Ung thư di căn đến hạch trên đòn đa số là từ phổi hay tuyến vú. Nếu là hạch trên đòn trái, nhiều khả năng khối ung thư nguyên phát nằm ở dạ dày, tụy, tuyến tiền liệt và tinh hoàn. Ung thư di căn đến hạch nách thường là từ tuyến vú. Ung thư di căn hạch bẹn thường là các ung thư của cơ quan sinh dục ngoài, mêlanôm ác hoặc carcinôm tế bào gai ở chi dưới. (Hình 28)
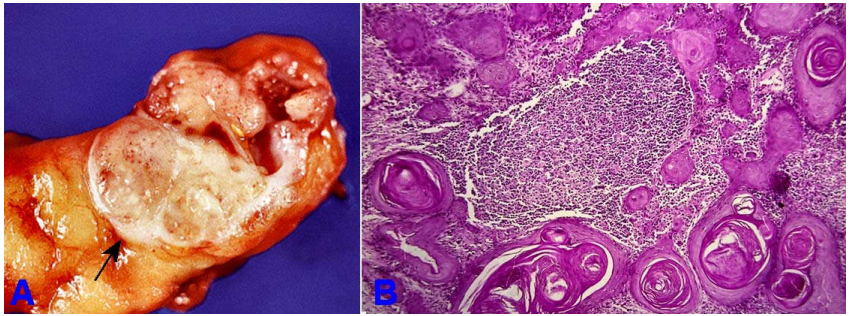
Hình 28: Carcinôm tế bào gai di căn hạch, một phần mô hạch bị xâm nhiễm bởi khối ung thư di căn (mũi tên) (A); Tế bào gai ung thư biệt hoá rõ tạo nhiều cầu sừng (B).
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






