️ Khái niệm về xạ trị (P1)
1. CƠ CHẾ TÁC DỤNG CỦA XẠ TRỊ
1.1. Chu kỳ sống bình thường của tế bào
Phóng xạ là năng lượng của các sóng hoặc một luồng các hạt nhỏ li ti được gọi là tia. Nó có thể làm thay đổi gen (DNA) và một số phân tử của tế bào. Các gen kiểm soát quá trình phát triển và phân chia của tế bào. Để hiểu được xạ trị được dùng để điều trị như thế nào, chúng ta cần biết chu kỳ sống bình thường của tế bào. Chu kỳ tế bào có 5 pha (giai đoạn) trong đó chỉ có 1 pha là tế bào phân chia thật sự. Khi tế bào phân chia thành 2 tế bào khác nhau, người ta gọi đó là sự phân bào.
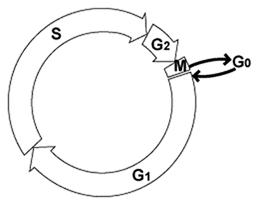
Chu kỳ tế bào:
G0 = Tế bào đang trong giai đoạn nghỉ
G1 = Tạo RNA và protein
S = Tạo DNA
G2 = Xây dựng các cơ cấu để phân bào
M = Phân bào (tế bào phân ra làm 2 tế bào khác nhau)
Pha G0 (giai đoạn nghỉ): Tế bào chưa bắt đầu phân chia, chiếm phần lớn thời gian sống của tế bào. Tùy thuộc vào loại tế bào mà giai đoạn này có thể kéo dài từ vài giờ hay nhiều năm. Khi tế bào nhận được tín hiệu sinh sản, nó sẽ chuyển sang pha G1.
Pha G1: Trong pha này, tế bào bắt đầu tạo ra nhiều protein hơn để sẵn sàng phân chia. Pha G1 kéo dài khoảng 18 đến 30 giờ.
Pha S: Ở pha S, các nhiễm sắc thể chứa mã di truyền (DNA) được sao chép để cả 2 tế bào mới đều có DNA giống nhau. Pha này kéo dài khoảng 18 đến 20 giờ.
Pha G2: Pha G2 xảy ra ngay trước khi tế bào bắt đầu phân chia thành 2 tế bào mới. Pha này kéo dài từ 2 đến 10 giờ.
Pha M (Mitosis - phân bào): Ở pha này, tế bào thật sự phân chia thành 2 tế bào mới. Pha này chỉ kéo dài khoảng từ 30 đến 60 phút.
1.2. Chu kỳ tế bào và phóng xạ
Chu kỳ tế bào rất quan trọng trong điều trị ung thư, do tia xạ thường cho tác dụng tốt nhất trên các tế bào đang hoạt động hoặc phân chia nhanh chóng và không có tác dụng ở những tế bào đang ở pha nghỉ (G0) hoặc phân chia chậm. Độ nhạy cảm phóng xạ là thuật ngữ dùng để chỉ mức độ nguy cơ một tế bào bị phóng xạ làm tổn thương.
Xạ trị tấn công các tế bào ung thư đang phân chia với tốc độ nhanh nhưng nó cũng ảnh hưởng đến các tế bào đang phân chia khác của mô bình thường. Những tổn thương trên các tế bào bình thường gây ra các tác dụng phụ. Khi thực hiện xạ trị người ta phải quan tâm tới sự phá hủy các tế bào ung thư và tránh gây tổn thương các tế bào bình thường.
Trước đây, người ta nghĩ rằng khi một khu vực đã được điều trị bằng tia xạ một lần rồi thì không thể điều trị thêm lần nữa được do sự tổn thương của các tế bào bình thường ở khu vực điều trị. Nhưng những nghiên cứu gần đây cho thấy ở một số trường hợp có thể xạ trị tiếp lần thứ hai.
2. CÁC LOẠI XẠ TRỊ
Tia xạ dùng trong điều trị ung thư được gọi là bức xạ ion hóa do nó biến các nguyên tử hay phân tử trong tế bào thành các ion nơi mà nó đi qua do giải phóng các electron ra khỏi nguyên tử (Ion là các nguyên tử mang điện tích do nhận thêm hoặc mất đi các electron). Hiện tượng này có thể tiêu diệt các tế bào hoặc làm thay đổi cấu trúc gen.
Một dạng khác của tia xạ như sóng radio, microwave, sóng ánh sáng được gọi là bức xạ không ion hóa. Chúng không có nhiều năng lượng bằng các bức xạ ion hóa và không có khả năng ion hóa các tế bào.
Bức xạ ion hóa có thể được chia ra làm 2 loại chính:
- Photon (tia X và tia gamma) được dùng rộng rãi nhất.
- Bức xạ hạt (electron, proton, neutron, hạt alpha, và hạt beta).
Một số loại bức xạ ion hóa mang năng lượng nhiều hơn những loại khác. Năng lượng càng cao, tia xạ càng có thể xuyên thủng sâu hơn vào bên trong mô. Cách hoạt động của một số loại bức xạ rất quang trọng trong xây dựng kế hoạch xạ trị. Các bác sĩ xạ trị ung thư sẽ lựa chọn loại và năng lượng phóng xạ phù hợp nhất đối với mỗi khối u của bệnh nhân.
Những loại bức xạ thường gặp dùng để điều trị ung thư bao gồm:
Photon năng lượng cao: bắt nguồn từ những nguồn phóng xạ như coban, cesium, hoặc máy gia tốc tuyến tính (linear accelerator - còn được gọi tắt là linac). Chúng là loại xạ trị được dùng nhiều nhất ngày nay.
Tia electron: được sản xuất bởi máy gia tốc tuyến tính, dùng cho những khối u gần bề mặt cơ thể do độ xuyên thấu của chúng kém hơn khi đến các mô sâu hơn.
Proton: là một dạng điều trị mới. Proton là một phần của nguyên tử gây ra những tổn thương nhỏ cho các mô mà chúng đi qua những chúng rất tốt để tiêu diệt những tế bào ở cuối đường đi của chúng. Điều này có nghĩa là các tia proton cho phép đưa nhiều bức xạ đến ung thư hơn nhưng lại gây ra ít tác dụng phụ cho những mô bình thường xung quanh hơn. Proton được dùng thường xuyên cho một số loại ung thư nhưng cũng cần phải nghiên cứu thêm để điều trị những loại ung thư khác. Một số kỹ thuật dùng trong điều trị bằng proton cũng có thể thực hiện ở những bệnh nhân điều trị bằng neutron. Điều trị bằng tia xạ proton đòi hỏi phải có những thiết bị mang tính chuyên biệt cao và hiện nay chỉ được thực hiện ở một số cơ sở y tế mà thôi.
Neutron: được dùng điều trị cho một số loại ung thư ở đầu, cổ và tiền liệt tuyến. Đôi khi chúng cũng có ích khi những dạng xạ trị khác không có tác dụng. Tuy nhiên, chúng được sử dụng ngày càng ít đi do những tác dụng phụ lâu dài mà chúng gây ra.
3. MỤC TIÊU ĐIỀU TRỊ
Xạ trị được xem là cách điều trị cục bộ do chỉ có những tế bào bên trong và xung quanh ung thư là bị ảnh hưởng. Chúng không có ích khi điều trị những ung thư đã xâm lấn ra những phần xa của cơ thể do hầu hết các loại xạ trị không có tác dụng trên toàn bộ cơ thể. Xạ trị có thể được dùng để:
Trị hết hoặc thu nhỏ những khối u ở giai đoạn sớm: Một số ung thư rất nhạy cảm với tia xạ. Trong những trường hợp đó xạ trị có thể được dùng để thu nhỏ khối u lại hoặc làm chúng biến mất hoàn toàn. Đối với các loại ung thư khác, xạ trị thường được thực hiện trước phẫu thuật để thu nhỏ khối u lại (trị liệu tiền phẫu) hoặc sau phẫu thuật để phòng ngừa ung thư xuất hiện trở lại (trị liệu hỗ trợ). Xạ trị cũng được sử dụng cùng với hóa trị trong một số trường hợp. Khi sử dụng xạ trị cùng với những phương pháp điều trị khác, kế hoạch điều trị sẽ được thiết lập bởi các bác sĩ phẫu thuật, bác sĩ ung bướu, bác sĩ xạ trị và bệnh nhân.
Ngăn ung thư tái phát ở khu vực khác: Nếu một loại ung thư đã được biết có khả năng lan đến một khu vực nhất định nào đó, các bác sĩ thường cho rằng một ít tế bào ung thư có thể đã lan đến những khu vực đó, ngay cả khi những khảo sát hình ảnh (MRI hoặc CT) không phát hiện thấy khối u. Khu vực đó có thể được xạ trị để giữ những tế bào ung thư không thể phát triển thành khối u được. Chẳng hạn như, những bệnh nhân bị một số thể ung thư phổi có thể cần phải được xạ trị dự phòng (prophylactic) ở vùng đầu do loại ung thư này thường lan đến não.
Điều trị triệu chứng ở những trường hợp ung thư nặng: Một số loại ung thư đã phát triển xa đến mức không thể chữa khỏi được. Nhưng điều đó không có nghĩa là không thể điều trị được nữa để giúp bệnh nhân cảm thấy khá hơn. Xạ trị có thể giúp làm giảm những triệu chứng như đau, khó nuốt hoặc khó thở, hoặc những triệu chứng tiêu hóa có thể gây ra bởi ung thư giai đoạn nặng.
4. CÁC PHƯƠNG PHÁP XẠ TRỊ
Hầu hết mọi người đều cho rằng xạ trị được thực hiện từ một loại máy nằm bên ngoài cơ thể. Nhưng thật ra có nhiều cách để xạ trị khác nhau.
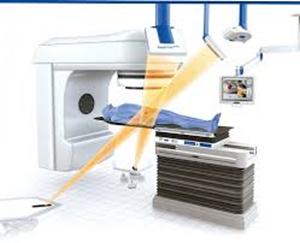
4.1. Xạ trị từ bên ngoài
4.1.1. Khái niệm
Là cách xạ trị được dùng rộng rãi nhất. Tia xạ xuất phát từ máy nằm ngoài cơ thể và tập trung vào khu vực bị ảnh hưởng bởi ung thư. Nó gần giống với khi chụp X quang nhưng với thời gian lâu hơn. Loại tia xạ này thường được phát ra bởi máy gia tốc tuyến tính.
Tia xạ sẽ được hướng đến khối u nhưng cũng có thể ảnh hưởng đến những mô bình thường mà nó đi qua trên đường đi vào và ra khỏi cơ thể. Xạ trị từ bên ngoài cho phép điều trị một vùng lớn trên cơ thể và có thể điều trị nhiều vùng cùng lúc chẳng hạn như khối u chính và những hạch bạch huyết gần đó. Cách này thường được sử dụng để điều trị mỗi ngày trong vòng vài tuần.
Một số loại mới của cách xạ trị này làm cho phương pháp xạ trị trở nên an toàn hơn và hiệu quả hơn.
Kế hoạch điều trị: tiến trình lên kế hoạch điều trị rất phức tạp và có thể mất vài ngày để hoàn thành. Nhưng nó lại là một trong những bước chính yếu của quá trình xạ trị. Bác sĩ sẽ thiết kế quá trình điều trị. Người bệnh sẽ nhận được liều xạ trị mạnh nhất đến khối u nhưng những mô lành được bảo vệ nhiều nhất có thể. Do đó, có thể giúp người bệnh giảm những tác dụng phụ có thể mắc phải.
Bước đầu tiên của quá trình lên kế hoạch được gọi là bước mô phỏng. Người bệnh sẽ được yêu cầu nằm im trên bàn trong khi bác sĩ tính toán tư thế điều trị tốt nhất cho người bệnh. Sau đó họ sẽ đánh dấu vùng xạ trị là vị trí chính xác trên cơ thể của người bệnh mà tia xạ sẽ được nhắm đến. Bác sĩ có thể sẽ dùng những khảo sát hình ảnh như CT scan để kiểm tra kích thước của khối u, dự đoán xem nó có khả năng lan đến vùng nào nhiều nhất, vạch ranh giới những mô lành nằm bên trong khu vực điều trị, đo đạc và vạch ra kế hoạch điều trị.
Qua một quá trình đo đạc phức tạp, các chương trình trên vi tính sẽ tính ra mức độ phóng xạ mà những cấu trúc bình thường bên cạnh sẽ phải đón nhận để từ đó tính ra được liều phóng xạ điều trị.
Các bác sĩ và những nhà đo đạc sẽ làm việc với nhau để quyết định liều phóng xạ mà người bệnh sẽ nhận và những cách tốt nhất để nhắm nó đến khối u dựa vào các yếu tố như: kích thước khối u, độ nhạy cảm đối với tia xạ của khối u và mức độ chịu đựng của những mô lành ở khu vực đó.
4.1.2. Tính liều và điều trị
Tổng liều xạ trị mà người bệnh sẽ nhận được tính bằng đơn vị Gray (Gy). Thông thường liều sẽ được thể hiện bằng centigray (cGy), bằng 0.01 Gy. Đối với xạ trị từ bên ngoài, liều tổng cộng thường được chia ra thành nhiều liều nhỏ và được cho trong vài tuần. Như vậy bệnh nhân sẽ nhận được liều tốt nhất trong khi mô lành ít bị tổn thương nhất. Chẳng hạn như quá trình điều trị thường được cho 5 ngày mỗi tuần trong vòng 5 đến 8 tuần.
Đối với một số loại ung thư, bệnh nhân có thể được điều trị nhiều hơn 1 lần mỗi ngày:
Xạ trị tăng phân liều: là khi liều mỗi ngày được chia ra làm 2 đợt điều trị mà không thay đổi độ dài quá trình điều trị. Ở trường hợp này, người bệnh sẽ được điều trị 2 lần mỗi ngày trong vòng vài tuần.
Xạ trị tăng tốc: là khi tổng liều xạ trị được cho trong một khoảng thời gian ngắn hơn bằng cách cho cùng một liều xạ trị nhưng với mức độ thường xuyên hơn (nhiều hơn 1 lần/ngày).
Lịch xạ trị này giúp điều trị hiệu quả hơn trong một số ung thư nhưng mặt trái của nó là những tác dụng phụ sẽ xuất hiện sớm hơn và có thể nặng nề hơn.
Điều quan trọng là người bệnh được xạ trị với chính xác cùng một cách mỗi lần để tia xạ với một liều lượng chính xác có thể đến được đúng vị trí. Đối với xạ trị từ bên ngoài, người bệnh có thể sẽ phải bị đánh một dấu nhỏ, lâu phai hoặc tồn tại vĩnh viễn (hình xăm) lên cơ thể để xác định vị trí tia xạ cần nhắm đến. Người bệnh sẽ phải giữ cùng một tư thế trong suốt mỗi đợt điều trị có thể kéo dài khoảng 30 phút. Đôi khi có thể cần phải dùng khung để giữ cho phần cơ thể được điều trị ở cùng một vị trí trong lúc xạ trị. Các bác sĩ cũng có thể sẽ làm cho người bệnh những áo giáp đặc biệt để bảo vệ những phần còn lại của cơ thể khỏi bị tiếp xúc với tia xạ.
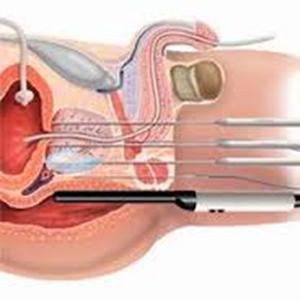
4.2. Xạ trị từ bên trong
4.2.1. Đặt nguồn phóng xạ vào bên trong
Một vật chứa chất phóng xạ sẽ được đặt vào bên trong khối u hoặc bên trong khoang của cơ thể gần với khối u. Ưu điểm của phương pháp này là có thể truyền một liều xạ lớn đến một vùng nhỏ. Nó hữu ích trong những trường hợp cần liều xạ cao hoặc liều xạ cao hơn mức chịu dựng của những mô bình thường nếu được đưa vào từ bên ngoài. Xạ trị từ bên trong có những loại chính sau:
Xạ trị trong kẽ: nguồn bức xạ được đặt trực tiếp vào bên trong hoặc bên cạnh khối u bằng những viên, hạt nhỏ, dây, ống hoặc đồ đựng.
Xạ trị trong khoang: túi đựng vật chất phóng xạ được đặt vào một trong các khoang của cơ thể như ngực, tử cung, hoặc âm đạo.
Các bác sĩ có thể dùng siêu âm, X quang, hoặc CT để giúp đặt nguồn phóng xạ vào đúng vị trí. Nguồn phóng xạ có thể được đặt lâu dài hoặc tạm thời:
Xạ trị từ bên trong lâu dài các bác sĩ sử dụng những vật chứa nhỏ có kích thước bằng một hạt gạo đặt trực tiếp vào khối u bằng các cây kim nhỏ và rỗng ruột. Khi đã được đặt vào đúng vị trí, các vật chứa này có thể phát phóng xạ trong vòng vài tuần đến vài tháng. Do chúng rất nhỏ và chỉ gây một chút khó chịu nên sau khi vật chất phóng xạ đã được sử dụng hết, chỉ cần giữ chúng lại y nguyên chỗ cũ.
Xạ trị từ bên trong tạm thời: có thể sử dụng ở liều cao hoặc thấp. Cả hai cách này đều phải đặt tạm thời một cây kim rỗng, ống hoặc bóng có chứa đầy dịch vào khu vực cần điều trị. Những vật chất phóng xạ có thể được đặt vào vật chứa trong một khoảng thời gian ngắn rồi sau đó được lấy đi. Đối với xạ trị tạm thời liều cao, nguồn phóng xạ sẽ được đặt trong khoảng 10 đến 20 phút mỗi lần rồi sau đó được lấy ra. Tiến trình này có thể được lặp lại 2 lần mỗi ngày trong vòng vài ngày hoặc một lần mỗi tuần trong vòng vài tuần. Đối với xạ trị tạm thời liều thấp, nguồn xạ trị được đặt trên 7 ngày. Để tránh nguồn xạ trị được đặt vào cơ thể bị lệch khỏi vị trí, người bệnh cần phải nằm tại giường và tương đối im lặng. Do đó, có thể người bệnh sẽ được giữ lại bệnh viện khi phải xạ trị tạm thời liều thấp.
Trong quá trình xạ trị ít khi người bệnh gặp những cơn đau hoặc mệt mỏi nặng nề. Người bệnh có thể sẽ cảm thấy buồn ngủ, yếu ớt, buồn nôn trong một khoảng thời gian ngắn do thuốc mê được dùng khi được cấy nguồn xạ trị vào cơ thể. Cần căn dặn người bệnh báo cho y tá bất kỳ tác dụng phụ bất thường nào như nóng rát hoặc vã mồ hôi. Thông thường không cần phải sử dụng thuốc tê khi lấy nguồn phóng xạ ra khỏi cơ thể. Hầu hết các trường hợp có thể được lấy ra ngay trong bệnh phòng. Nếu người bệnh phải nằm tại giường trong quá trình điều trị, họ có thể sẽ phải nằm lại bệnh viện thêm một ngày nữa để có thể lấy nguồn phóng xạ ra.
Khi nguồn phóng xạ được lấy ra, sẽ không còn phóng xạ bên trong cơ thể người bệnh nữa. Bác sĩ sẽ thông báo cho người bệnh nếu như cần phải hạn chế vận động thể lực một thời gian. Hầu hết các bệnh nhân được khuyến khích làm theo ý thích càng nhiều càng tốt. Nhiều người cần được ngủ thêm hoặc nghỉ ngơi trong ngày đầu tiên về nhà, nhưng người bệnh có thể sẽ cảm thấy mạnh hơn một cách nhanh chóng. Đôi khi, vùng cơ thể được xạ trị sẽ bị đau hoặc nhạy cảm sau khi điều trị.
4.2.2. Thuốc xạ trị
Thuốc xạ trị là những loại thuốc có chứa chất phóng xạ, chúng có thể được đưa vào cơ thể qua đường tiêm tĩnh mạch, đường uống, hoặc đưa vào các khoang của cơ thể. Tùy thuộc vào thuốc và cách đưa thuốc vào cơ thể, những vật chất phóng xạ sẽ đến nhiều vùng khác nhau của cơ thể để điều trị ung thư.
- Điều trị đau xương
Strontium 89 và samarium 153 là những thuốc xạ trị thường được sử dụng cho các khối u đã lan đến xương (di căn xương). Những thuốc khác hiện nay đang được nghiên cứu. Những thuốc này được cho qua đường tĩnh mạch và bám vào những vùng của xương có các tế bào ung thư. Tia xạ sẽ tiêu diệt các tế bào ung thư và làm giảm những cơn đau gây ra do di căn xương.
Đối với những ung thư đã lan đến nhiều xương khác nhau thì cách điều trị này tốt hơn nhiều so với cách bắn chùm tia xạ từ bên ngoài vào từng xương một. Loại thuốc này cũng được dùng cùng lúc với xạ trị từ bên ngoài hướng đến những di căn xương gây đau nhất. Sự kết hợp này đã giúp nhiều nam giới bị ung thư tiền liệt tuyến, nhưng công dụng của nó với những loại ung thư khác vẫn chưa được nghiên cứu nhiều.
Một số bệnh nhân cảm thấy cơn đau xương tăng lên trong vòng 1 hoặc 2 ngày sau điều trị. Những loại thuốc này cũng làm giảm số lượng tế bào máu, đặc biệt là bạch cầu (làm tăng nguy cơ nhiễm trùng) và tiểu cầu (làm tăng nguy cơ bị bầm tím hoặc chảy máu).
- Điều trị ung thư tuyến giáp
Tuyến giáp hấp thu gần như toàn bộ iod bên trong máu, do đó iod phóng xạ (còn được gọi là iod 131) có thể được dùng để tiêu hủy tuyến giáp và ung thư tuyến giáp mà chỉ cho rất ít tác dụng phụ đối với phần còn lại của cơ thể. Cách điều trị này thường được dùng sau khi phẫu thuật ung thư tuyến giáp để tiêu hủy bất kỳ các tế bào giáp nào vẫn còn sót lại hoặc điều trị một số loại ung thư tuyến giáp đã di căn đến các hạch bạch huyết và những vùng khác của cơ thể.
Xạ trị liều thấp có thể không đòi hỏi bệnh nhân phải nhập viện, nhưng liều điều trị ung thư giáp thông thường đòi hỏi bệnh nhân phải nhập viên từ 2 đến 3 ngày. Iod phóng xạ sẽ ra khỏi cơ thể vài tuần sau điều trị. Tại thời điểm này, các bác sĩ có thể kiểm tra xem độ hiệu quả của điều trị.
Iod phóng xạ ít cho tác dụng phụ ngắn hạn nhưng có thể bao gồm nhạy cảm đau ở cổ, buồn nôn và kích thích dạ dày, nhạy cảm đau ở các tuyến nước bọt và khô miệng. Liều cao có thể gây giảm tế bào máu. Nam giới có thể bị vô sinh sau khi được điều trị liều cao.
Iod phóng xạ cũng có thể cho một số nguy cơ lâu dài,. Những cuộc nghiên cứu lớn cho thấy có thể có sự gia tăng rất nhẹ nguy cơ bị bệnh bạch cầu trong tương lai.
Những phụ nữ trong độ tuổi sinh đẻ nên tránh có thai trong vòng ít nhất 1 năm sau khi điều trị, ngay cả khi chưa có bằng chứng gây dị tật bẩm sinh nếu có thai sau khi điều trị.
- Phosphorus 32
Dạng phosphorus này (còn có tên là P-32 hoặc cromic phosphate P 32) được đặt bên trong khối u não dạng nang (rỗng) để tiêu diệt khối u mà không gây tổn thương cho những mô bình thường xung quanh. Trước đây, P-32 được cho qua đường tĩnh mạch và là cách điều trị phổ biến cho một bệnh về máu có tên là tăng hồng cầu nguyên phát (polycythemia vera). P-32 cũng được đặt vào bên trong bụng (trong khoang phúc mạc) để điều trị ung thư buồng trứng. Ngày nay cách này hiếm còn được dùng nữa.
- Kháng thể gắn phóng xạ
Những kháng thể đơn dòng là phiên bản nhân tạo của các protein của hệ thống miễn dịch chỉ tấn công trên những mục tiêu phân tử chuyên biệt ở các tế bào ung thư nhất định. Các nhà khoa học đã biết cách gắn những kháng thể này với các nguyên tử phóng xạ. Khi được tiêm vào máu, các kháng thể chỉ tấn công vào đúng mục tiêu của chúng và mang phóng xạ đến trực tiếp vị trí của các tế bào ung thư.
Kháng thể gắn phóng xạ được sử dụng để điều trị một số thể lymphoma không Hodgkin, đặc biệt là ở những trường hợp không đáp ứng với những cách điều trị khác. Chúng có thể gây các phản ứng dị ứng khi sử dụng lần đầu. Chúng cũng có thể làm giảm số lượng tế bào máu làm tăng nguy cơ nhiễm trùng và giảm tiểu cầu gây tăng nguy cơ thâm tím hoặc chảy máu.
5. AN TOÀN CHO BỆNH NHÂN VÀ NGƯỜI THÂN
Những bệnh nhân được xạ trị thường lo lắng xạ trị có thể làm tăng nguy cơ cho họ hoặc những người xung quanh.
Nếu người bệnh được xạ trị từ bên ngoài, họ không mang tính phóng xạ và không cần phải thực hiện những biện pháp phòng ngừa đặc biệt để bảo vệ những người xung quanh khỏi các bức xạ. Quá trình điều trị được thực hiện trong những phòng đặc biệt có phóng xạ. Các bác sĩ xạ trị không ở trong phòng trong quá trình điều trị nhưng có thể nhìn thấy người bệnh và nói chuyện với người bệnh qua hệ thống liên lạc trong suốt quá trình điều trị.
Nếu người bệnh được cho thuốc xạ trị chẳng hạn như iod phóng xạ, nó sẽ rời khỏi cơ thể trong vòng vài tuần, chủ yếu là qua nước tiểu, nhưng cũng có thể qua nước bọt, và phân. Để giảm nguy cơ tiếp xúc cho những người khác, người bệnh sẽ được yêu cầu tuân thủ một số hướng dẫn cơ bản trong vòng vài ngày sau điều trị. Các bác sĩ sẽ trao đổi với người bệnh về những biện pháp phòng ngừa đặc biệt, chúng có thể bao gồm:
Rửa tay sạch sẽ sau khi dùng toilet.
Dội rửa toilet vài lần sau khi sử dụng.
Dùng những dụng cụ ăn uống hàng ngày và khăn tắm riêng (quần áo có thể cần phải giặt riêng).
Uống nhiều nước để giúp tống iod phóng xạ ra khỏi cơ thể.
Tránh hôn hoặc quan hệ tình dục.
Giữ khoảng cách bằng chiều dài 1 cánh tay giữa người bệnh và những người khác ở bên cạnh nhiều hơn 2 giờ trong mỗi 24 giờ, đặc biệt tránh tiếp xúc lâu với trẻ sơ sinh, trẻ em và phụ nữ có thai, thậm chí là vật nuôi trong nhà.
Đối với liệu pháp xạ trị từ bên trong, chất phóng xạ được niêm phong bên trong vật đựng bằng kim loại. Nếu được cấy vào cơ thể tạm thời, người bệnh sẽ cần phải thực hiện một số biện pháp an toàn đặc biệt chỉ khi phóng xạ còn nằm bên trong cơ thể để tránh phóng xạ tiếp xúc với những người xung quanh. Những dịch cơ thể như nước tiểu, mồ hôi, máu hoặc phân thường không được xem là có tính phóng xạ và không cần phải có những biện pháp phòng vệ đặc biệt nào. Các bác sĩ sẽ cung cấp cho người bệnh những hướng dẫn chuyên biệt hơn.
Nếu người bệnh cần phải ở lại bệnh viện khi cấy, thường người bệnh sẽ được ở trong một phòng riêng. Mặc dù các y tá và những nhân viên chăm sóc khác cho người bệnh không thể ở lại trong phòng lâu được nhưng họ vẫn có thể cung cấp cho người bệnh tất cả sự chăm sóc cần thiết. Cũng cần phải giới hạn người khác viếng thăm khi người bệnh có nguồn phóng xạ đang trong người. Hầu hết các bệnh viện không cho phép những phụ nữ có thai hoặc trẻ nhỏ hơn 18 tuổi được thăm bệnh nhân đang mang nguồn phóng xạ. Khách viếng thăm phải ngồi cách xa ít nhất 1,8m trong một khoảng thời gian ngắn mỗi ngày (10 đến 30 phút).
Đối với những nguồn phóng xạ được cấy vĩnh viễn, độ phóng xạ của chúng sẽ yếu hơn và bệnh nhân thường có thể về nhà sau khi cấy ghép. Nếu người bệnh được cấy vĩnh viễn, người bệnh sẽ cần phải tránh tiếp xúc gần với những người khác trong vòng vài ngày đầu khi phóng xạ có tính hoạt động cao nhất. Nguồn phóng xạ sẽ mất dần năng lượng mỗi ngày. Trong vòng từ vài tuần đến vài tháng sau khi cấy, người bệnh sẽ được yêu cầu không được tiếp xúc gần hằng ngày đối với những phụ nữ có thai, trẻ em trong vòng nhiều hơn vài phút. Người bệnh cũng thường được khuyên sử dụng bao cao su mỗi khi quan hệ trong một giai đoạn ngắn. Các bác sĩ sẽ cho người bệnh biết nếu như có những lưu ý cẩn trọng chuyên biệt nào khác mà người bệnh cần phải thực hiện tại nhà.
Xem tiếp: Khái niệm về xạ trị (P2)
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






