️ Siêu âm can thiệp quản lý đau: can thiệp vùng cổ tay và bàn tay (Phần 1)
DÂY THẦN KINH GIỮA (HỘI CHỨNG ỐNG CỔ TAY)
Giới thiệu
Đau dây giữa có thể gây đau và dị cảm trong vùng chi phối của dây giữa. Khi không được điều trị, thì yếu và teo cơ gấp ngắn ngón cái, cơ đối chiếu ngón cái, và cơ khép ngón cái có thể xảy ra. Hội chứng ống cổ tay gây ra bởi sự chèn ép dây giữa do nó đi qua ống cổ tay tại mặt gan cổ tay.
Dây giữa có nguồn gốc từ đám rối đánh tay với nguyên ủy từ tủy trong và ngoài (bao gồm rễ thần kinh C5-T1). Dây giữa đi trong khoang trước, ở phía trong cánh tay xuống đến cẳng tay, và đi vào bàn tay bằng cách đi qua ống cổ tay. Tại cánh tay, nó tách ra hai nhánh: dây trong xương trước và dây bì lòng bàn tay. Sau khi vượt qua ống cổ tay, nó tách ra thêm hai nhánh: nhánh quặt ngược (chi phối vận động các cơ ô mô cái) và nhánh da bì (chi phối cảm giác cho 3,5 ngón tay ngoài và chi phối vận động cho các cơ giun) (Hình. 7.1 và 7.2). Chú ý, nhánh bì lòng bàn tay (chi phối cảm giác lòng bàn tay) thường được bảo tồn bởi vì nó tách ra ở đoạn cao và sau đó đi trên dây chằng vòng.
Lựa Chọn Bệnh Nhân
Chẩn đoán được bắt đầu bằng khai thác tiền sử với các tính chất gồm kiểu đau và vị trí đau. Tiền sử nên liên quan đến các dấu hiệu mong muốn của chèn ép dây giữa bởi vì nó đi qua ống tại cổ tay. Các triệu chứng bao gồm đau kiểu bỏng buốt kèm theo tê bì và cảm giác như kiến bò ở mặt gan của ngón cái, ngón trỏ, ngón giữa và nữa ngoài ngón nhẫn. Cảm giác lòng bàn tay và ngón út vẫn còn. Các triệu chứng thường nặng lên vào ban đêm và sau khi lặp lại hành động. Các nghiệm pháp khám thực thể để tạo ra sự chèn ép thần kinh gồm Tinel’s sign và Phalen’s test đều không có độ nhạy và độ đặc hiệu cao. Teo ô mô cái có thể giúp góp phần chẩn đoán. Các xét nghiệm chẩn đoán gồm đo dẫn truyền điện thần kinh (dẫn truyền thần kinh và điện cơ) và đo dây giữa trên siêu âm.
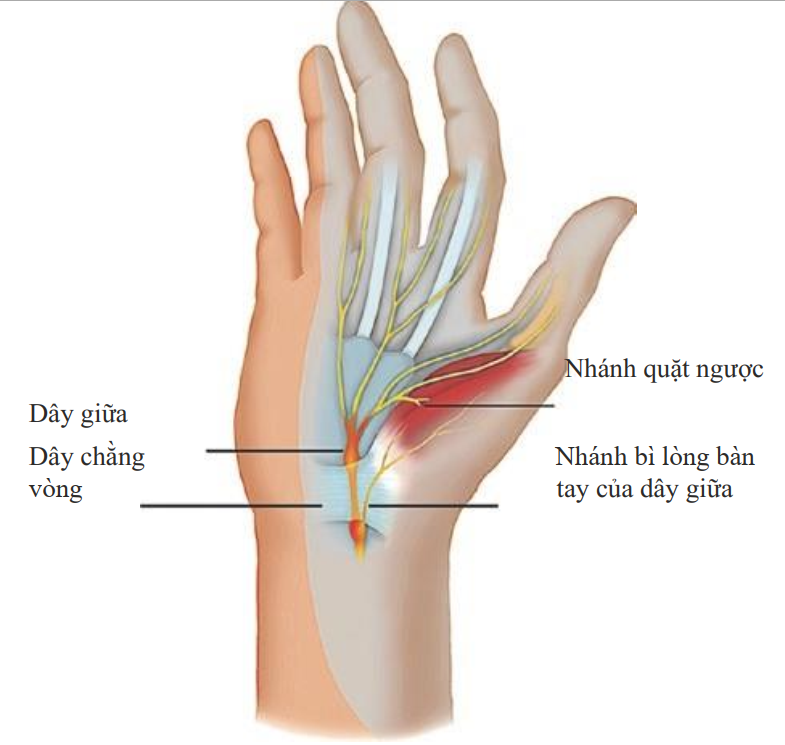
Hình. 7.1 Ống cổ tay.
Chú ý đến nhánh quặt ngược và nhánh da lòng bàn tay của dây giữa. (Reprinted with permission from Philip Peng Educational Series)
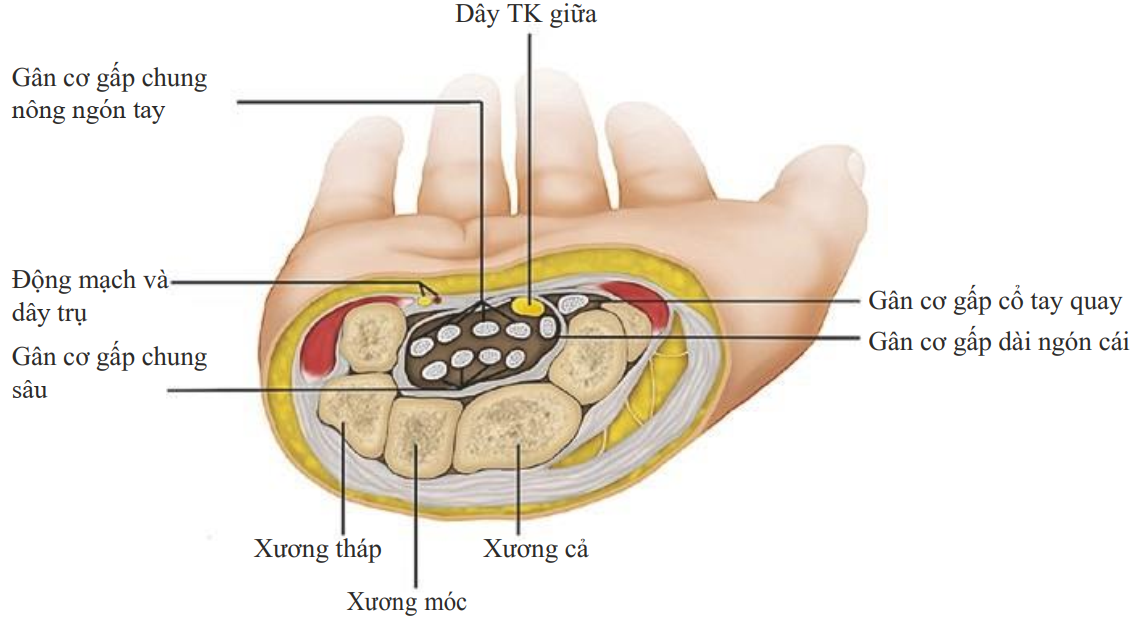
Hình. 7.2 Ảnh cắt ngang cổ tay tại mức ống cổ tay. (Reprinted with permission from Philip Peng Educational Series)
Mặt Cắt Siêu Âm
Tư thế: Ngồi với cánh tay ngữa, bàn tay đặt thoải mái trên bàn. Có thể dùng miếng đệm dưới để cổ tay duỗi nhẹ.
Đầu dò: Linear tần số cao (10 MHz+); Hockey stick linear probe được ưu tiên.
Trục ngắn trên nếp lằn cổ tay (Hình. 7.3)
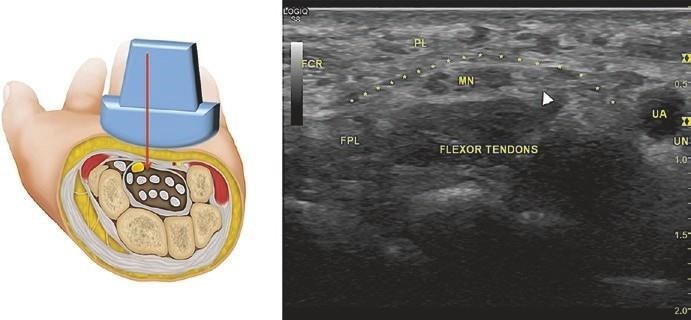
Giới hạn của ống thấy được là xương thuyền và xương thang ở ngoài và xương móc và xương đậu ở trong. Trần của ống là dây chằng vòng (đánh dấu bằng các *). Xác định cơ gấp cổ tay quay (FCR) và cơ gan tay bé (PL) ở trên dây chằng vòng. Dây giữa (MN) sẽ biểu hiện giống như tổ ong (honeycomb-like) trong ống dọc theo các gân giảm âm của cơ gấp chung sâu (flexor tendons), cơ gấp chung nông (flexor tendons), và cơ gấp ngắn ngón cái (FPL). Để xác định dây giữa, quét gần và xa. Tiêm lý tưởng khi có dây giữa được xác định ở mức xương đậu dưới dây chằng cổ tay ngang. Sử dụng doppler màu để xác định động mạch trụ (UA) như hình phía dưới bên phải. Hình bên trái chỉ vị trí đầu dò và các cấu trúc bên dưới.
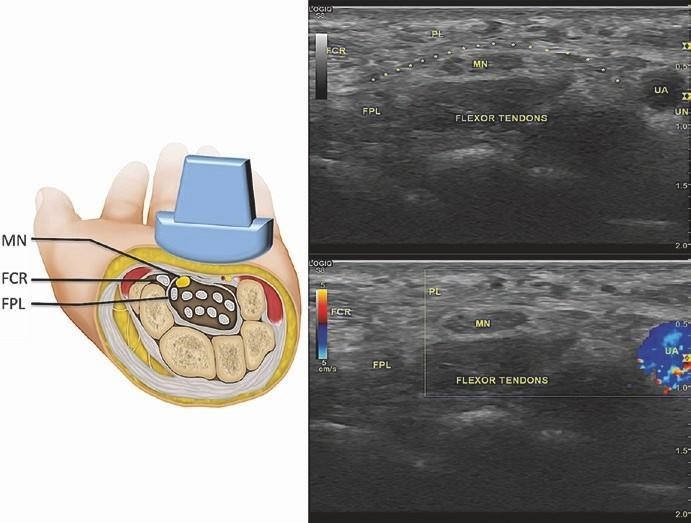
Hình. 7.3 Siêu âm ống cổ tay. (Reprinted with permission from Philip Peng Educational Series)
Thủ Thuật
Tiêm trong mặt phẳng
Kim: 25G–27G 1.5 inch
Thuốc: 1–3 mL gây tê tại chỗ (0.25% plain bupivacaine)
0.5 mL steroid (depomedrol)
Tiêm trong mặt phẳng được thực hiện từ trụ sang quay bằng cách đặt kim cách đầu dò 1 – 3 cm và song song với đầu dò, đi kim ngay dưới dây TK và động mạch trụ bằng cách dốc nhẹ kim hướng xuống dưới (Hình. 7.4). Kim (mũi tên) sẽ được quan sát thấy trong ống. Tại đây, kim nằm cạnh và dưới dây thần kinh giữa (MN).
Lúc này thuốc có thể được bơm vào. Bởi vì đây là một khoang kín, nên thuốc sẽ lan và ngấm vào dây thần kinh.
Tiêm ngoài mặt phẳng
Trục ngắn trên nếp gấp cổ tay (Hình. 7.5). Đặt đầu dò với đích đến từ dây trụ đến dây giữa, lúc này tiêm ngoài mặt phẳng được thực hiện bằng cách đặt kim vuông góc với đầu dò với một góc dốc, hướng đến vị trí mặt trụ của dây TK giữa (MN). Một chẩm nhỏ tăng âm sẽ thấy ở mặt trụ của dây TK giữa (chính là đầu kim được chỉ ra bằng đầu mũi tên ở hình dưới). Khi tiêm ngoài mặt phẳng phải thận trọng để đảm bảo đầu kim dưới đầu dò. Sau đó tiêm vào bên cạnh dây TK.
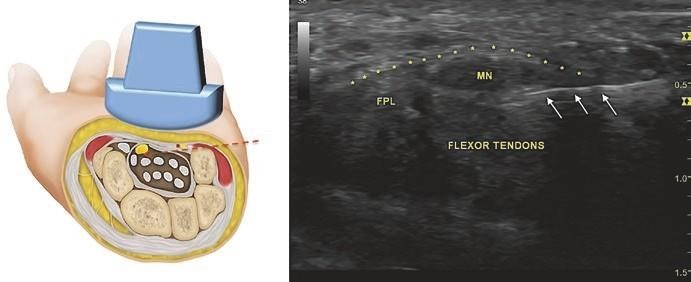
Hình. 7.4 Tiêm trong mặt phẳng. FPL – Gân cơ gấp dài ngón cái. (Reprinted with permission from Philip Peng Educational Series)
Hình. 7.5 Tiêm ngoài mặt phẳng. (Reprinted with permission from Philip Peng Educational Series)
Clinical Pearls
Khi quan sát dây TK giữa, chính là một vùng giảm âm tương đối được bao bọc bởi các gân tăng âm trong mặt cắt ngang.
Khi nghiêng/ chỉnh góc đầu dò hoặc yêu cầu bệnh nhân gấp hoặc duỗi cổ tay: thì dây TK vẫn không thay đổi.
Tìm kiếm dính, cái mà có thể điều trị được bằng bóc tách sử dụng tiêm chấthydrodissection.
Dịch đò dò lên trên nếu khó quan sát dây TK.
Sử dụng đệm gel nếu cổ tay quá nhỏ để đạt được hướng đi kim nông.
Sử dụng Doppler để xác định các cấu trúc mạch máu như động mạch persistent medial artery.
Khuyên bệnh nhân tạm thời ngừng lái xe bởi vì có thể xảy ra dị cảm/ yếu tạm thời bàn tay.
Literature Review
Tiêm dưới siêu âm tại ống cổ tay cho phép người làm quan sát dây TK giữa, đánh giá các cấu trúc hoặc các khối bất thường, và cuối cùng là đưa thuốc vào đúng vị trí mà không gây tổn thương dây TK. Block dây thần kinh giữa đã được chứng minh tạo ra hiệu quả giảm đau ở những bệnh nhân bị hội chứng ống cổ tay. Tiêm corticosteroid dưới siêu âm với đích đến là dây thần kinh giữa có tỷ lệ đúng vượt trội so với tiêm trực tiếp và có cải thiện đáng kể sau tiêm trong test monofilament, tốc độ dẫn truyền thần kinh, và test so sánh ngón 4 (so sánh độ nhạy của dây trụ và giữa tại ngón 4). Hội American Academy of Orthopedic Surgeons gợi ý rằng sử dụng steroid tại chỗ trước khi cân nhắc phẫu thuật đối với hội chứng ống cổ tay. Các nghiên cứu gần đây chỉ ra rằng tiêm trong mặt phẳng ưu việt ở so với tiêm ngoài mặt phẳng.
VIÊM BAO GÂN DE QUERVAIN’S
Giới thiệu
Đau hoặc ấn đau tại khoang duỗi ngón 1 của cổ tay quay ngang mức mõm trâm trụ gây ra do bệnh lý gân cơ dạng dài ngón cái (APL) và cơ duỗi ngắn ngón cái (EPB) được biết là viêm bao gân De Quervain’s (Hình. 7.6). Những gân này liên quan đến dạng và duỗi của ngón cái. Qua quá trình cọ sát, các gân này trở nên bị kích thích và gây ra triệu chứng.
Vị trí gân dạng dài ngón cái và duỗi ngắn ngón cái tại mặt mu ngón 1 ngang mức mõm trâm quay (Hình. 7.7). Gân APL có nguyên ủy tại xương trụ và bám vào tại nền của xương bàn ngón 1. Gân EPB có nguyên ủy tại 1/3 dưới của xương quay và bám vào nền đốt gần ngón 1.
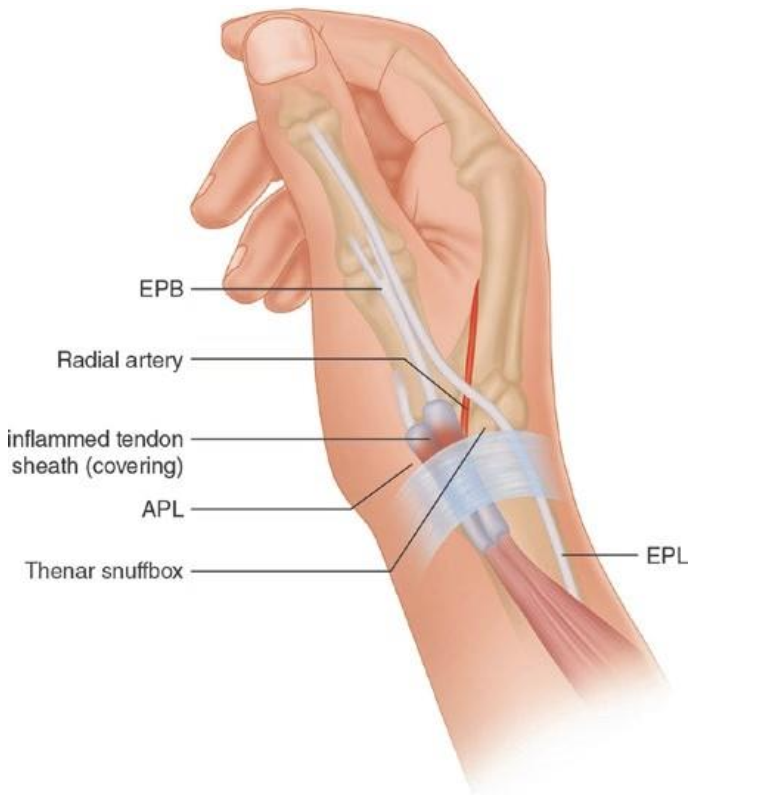
Hình. 7.6 Giải phẫu vùng cổ tay quay. EPB, Gân cơ duỗi ngắn ngón cái; APL, Gân cơ dạng dài ngón cái; EPL, Gân cơ duỗi dài ngón cái
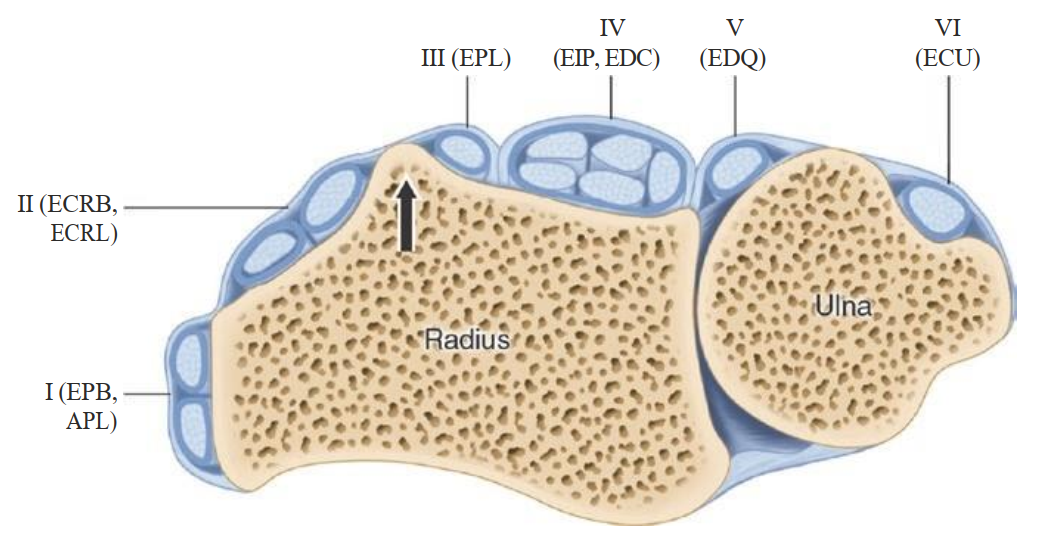
Hình. 7.7 Six compartments of the extensor tendons in the wrist. First compartment, abductor pollicis longus (APL) and extensor pollicis brevis (EPB); second compartment, extensor carpi radialis longus (ECRL) and extensor carpi radialis brevis (ECRB); third compartment, the extensor pollicis longus (EPL); fourth compartment, extensor indicis proprius (EIP) and extensor digitorum (EDC); fifth compartment, the extensor digiti quinti (EDQ); sixth compartment, extensor carpi ulnaris (ECU). Lister tubercle (arrow) separates the second from the third compartment
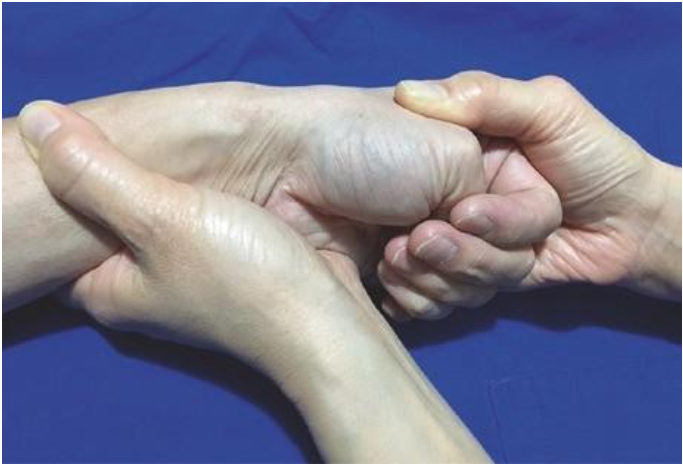
Hình. 7.8 Finkelstein maneuver. (Reprinted with permission from Philip Peng Educational Series)
Lựa Chọn Bệnh Nhân
Những bệnh nhân có biểu hiện đau cổ tay mặt bên quay tại nền ngón cái với tiền sử vận động quá nhiều mà không có chấn thương cấp trực tiếp. Có một tỷ lệ cao đau xảy ra ở cổ tay. Thường ấn đau tại vị trí của các gân APL và EPB.
Điển hình, nghiệm pháp Finkelstein sẽ gây ra triệu chứng khi hai gân ngón cái này bị kéo giãn ra bằng cách gấp ngón cái và bẻ cổ tay về mặt trụ (Hình. 7.8). Chẩn đoán hình ảnh thường không hữu ích bởi vì Xquang sẽ không có gì đặc biệt. Với siêu âm, bạn có thể thấy dày mạc giữ gân duỗi (extensor retinaculum) gợi ý đến khả năng viêm bao gân.
Mặt Cắt Siêu Âm
Tư thế: Ngồi và tay ở thư thế khuỷu gấp và mõm trâm quay hướng lên trên, phần còn lại đặt thoải mái trên bàn.
Đầu dò: High-frequency linear array transducer (10 MHz+); Hockey stick probe được ưu tiên.
Mặt cắt 1
Mặt cắt trục ngắn
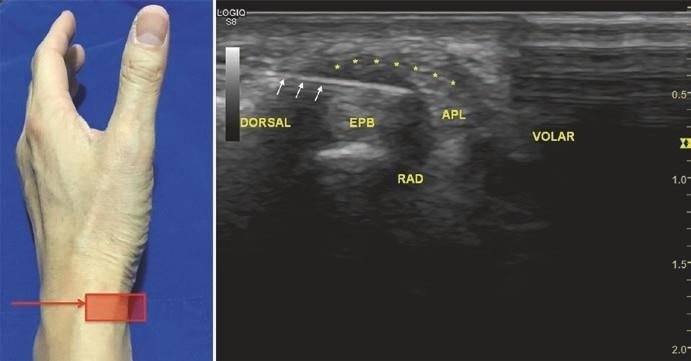
Trên mõm trâm quay, đầu dò được đặt ngang, trục ngắn để quan sát khoang duỗi 1 (Hình. 7.9). Gân dạng dài ngón cái (APL) và gân duỗi ngắn ngón cái (EPB) được quan sát thấy. Mạc giữ gân duỗi (đánh dấu bằng ) nằm nông trên các gân này và xương quay nằm sâu dưới các gân này. Chú ý vị trí động mạch quay trước khi tiêm.
Mặt cắt 2
Mặt cắt trục dài của mõm trâm quay và gân APL
Trên mõm trâm quay, đầu dò được xoay dọc (Hình. 7.10). Gân dạng dài ngón cái (APL) và gân duỗi ngắn ngón cái (EPB) được thấy dọc theo trục dài của nó trên xương quay
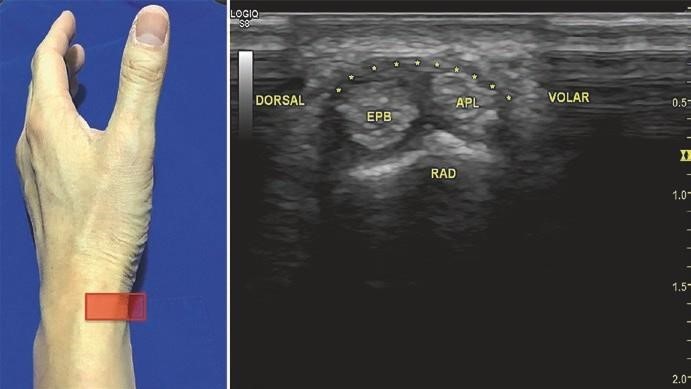
Hình. 7.9 Siêu âm khoang duỗi 1. (Reprinted with permission from Philip Peng Educational Series)
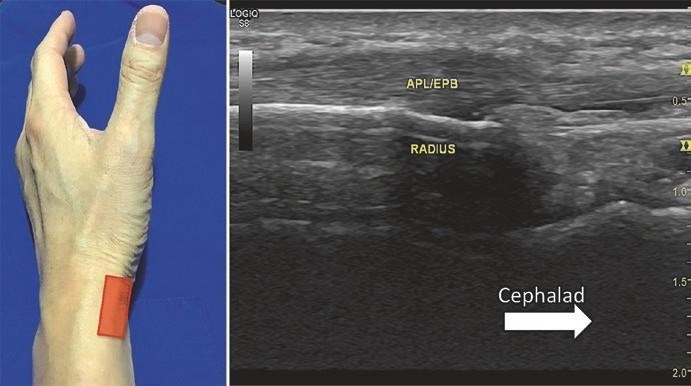
Hình. 7.10 Mặt cắt trục dài của khoang duỗi 1. (Reprinted with permission from Philip Peng Educational Series)
Thủ thuật
Kim: 25G 1.5 inch needle
Thuốc: 1–3 mL gây tê tại chỗ (0.25% plain bupivacaine)
0.5 mL steroid (depomedrol)
Tiêm trong mặt phẳng
Đặt đầu dò trục ngắn trên gân dạng dài ngón cái (APL) và gân duỗi ngắn ngón cái (EPB) cạnh mõm trâm quay. Tiêm trong mặt phẳng được thực hiện từ mặt mu đến gan với đầu kim cách đầu dò 1–3 cm (Hình. 7.11). Bơm thuốc khi đầu kim (mũi tên) được thấy gần bao gân trên các gân APL và EPB.
Tiêm ngoài mặt phẳng
Đặt đầu dò trục ngắn trên gân dạng dài ngón cái (APL) và gân duỗi ngắn ngón cái (EPB) cạnh mõm trâm quay. Chú ý động mạch quay sẽ ở vị trí hướng đến mặt gan. Khi tiêm ngoài mặt phẳng, kim được đặt dốc cạnh và trung tâm đầu dò (Hình. 7.12). Giữ kim ở nông, quan sát thấy một chấm tăng âm chạm đến đích (đầu kim được chỉ bằng đầu mũi tên) của bao gân trước khi bơm thuốc. Reprinted with permission from Philip Peng Educational Series.
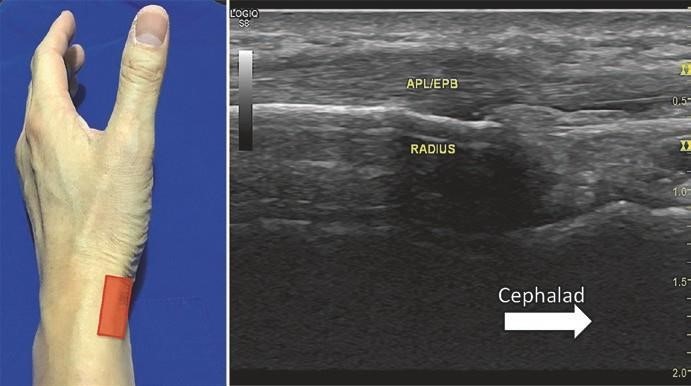
Hình. 7.11 Tiêm trong mặt phẳng. (Reprinted with permission from Philip Peng Educational Series)
Hình. 7.12 Tiêm ngoài mặt phẳng. (Reprinted with permission from Philip Peng Educational Series)
Clinical Pearls
Trên mặt cắt trục dài, dày bao gân có thể gợi ý đến viêm bao gân.
Quét từ mõm trâm quay xuống dưới để quan sát thấy điểm bám các gân.
Sử dụng doppler màu để quan sát các cấu trúc mạch máu và động mạch quay.
Nếu đầu dò quá lớn, xem xét sử dụng đệm gel hoặc tiêm trong mặt phẳng theo trục dài để cải thiện khả năng quan sát kim.
Bởi vì nhánh nông của dây quay thường nằm trên mặt mu ngón 1, nên bệnh nhân có thể có triệu chứng block dây quay.
Thận trọng với nguy cơ chảy máu, vỡ gân và giảm điểm chức năng. Nếu sử dụng corticosteroid thì chú ý đến mất sắc tố tại chỗ và tiêu xương nền ngón cái.
Nếu quan sát thấy vách, thì nên tiêm thuốc vào mỗi khoang để cho phép thuốc được phân tán hoàn toàn.
Literature Review
Tiêm dưới siêm âm đối với khoang duỗi ngón 1 cho phép người làm quan sất thấy được các gân EPB và APL bảo đảm đặt đầu kim đúng vị trí. So với kỹ thuật tiêm dựa vào mốc giải phẫu, thì sử dụng siêu âm cho phép cải thiện độ chính xác. Tiêm dưới siêu âm đối với khoang duỗi 1 tạo ra hiệu quả giảm đau đáng kể, cải thiện đau và chức năng, khi sử dụng steroid. Kết hợp steroids và hyaluronic acid đã chứng minh là có hiệu quả giảm triệu chứng đáng kể. Chỉ dưới siêu âm mới có thể quan sát được sự biểu hiện của vách ngăn giữa các khoang. Nếu quan sát thấy các khoang bị phân tách riêng, thì nên tiêm vào mỗi khoang. Bằng chứng mức độ ủng hộ kết hợp tiêm corticosteroid sau đó đeo đai cố định ngón cái để làm tăng hiệu quả.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






