️ Rửa phổi toàn bộ
ĐẠI CƯƠNG
Rửa phổi hay còn gọi là rửa toàn bộ phế quản phế nang với một lượng dịch ≥ 20 lít, đó là một kỹ thuật được coi là phương pháp hữu hiệu sử dụng để điều trị một số bệnh lý hô hấp: bệnh bụi phổi silic, bệnh bụi phổi than, bệnh tích protein phế nang… Kỹ thuật được thực hiện dưới gây mê đặt nội khí quản (NKQ) Carlens 2 nòng, thông khí một phổi, tiến hành rửa bên phổi không thông khí. Phương pháp này có tác dụng loại bỏ các lipoprotein, bụi silic, bụi than lắng đọng trong phế nang giúp cải thiện chức năng phổi.
CHỈ ĐỊNH
Bệnh bụi phổi chủ yếu bệnh bụi than.
Áp dụng điều trị dự phòng cho công nhân làm việc lâu năm trong môi trường ô nhiễm bụi than, bụi đá…
Chủ yếu áp dụng điều trị cho người bệnh mắc bệnh tích protein phế nang.
CHỐNG CHỈ ĐỊNH
Rối loạn đông máu nặng.
Nguy cơ dị ứng với các thuốc gây tê, gây mê.
Suy gan, suy thận nặng.
Suy tim, suy hô hấp nặng.
CHUẨN BỊ
Người thực hiện
Kíp bác sĩ thực hiện rửa phổi: 2 bác sĩ (01 bác sĩ chính: nội soi kiểm tra cuff, đưa dịch vào phổi cần rửa và 01 bác sĩ phụ: vỗ rung lồng ngực bên phổi rửa, phụ cho bác sĩ chính khi cần), 1 điều dưỡng của chuyên khoa hô hấp.
Kíp gây mê có kinh nghiệm đặt NKQ Carlens: 01 bác sĩ và 01 điều dưỡng chuyên khoa gây mê hồi sức.
Phương tiện
Dụng cụ
Hệ thống nội soi phế quản ống mềm cỡ 2,5mm: 01 bộ.
Hệ thống nội soi phế quản ống mềm cỡ 5mm: 01 bộ.
Bộ dụng cụ đặt nội khí quản: 01 bộ.
Ống nội khí quản Carlens: 02 chiếc (cỡ 37, 39).
Bơm tiêm điện: 01 chiếc.
Máy monitoring, máy hút dịch, đờm, máy thở, tủ ấm.
Bơm tiêm 50ml: 2 chiếc, 20ml: 5 chiếc, 5ml: 5 chiếc.
Giường thủ thuật vận hành bằng điện.
Ống đựng bệnh phẩm: 02 cái.
Thuốc
Natriclorua 0,9% x 20 lít ở 37oC.
Các thuốc gây tê, gây mê: Xylocain, Propofol, Fentanyl...
Các thuốc giãn phế quản tác dụng nhanh, corticoides.
Các thuốc chống sốc.
Người bệnh
Được giải thích trước về kỹ thuật, về các nguy cơ tai biến có thể xẩy ra trong và sau thủ thuật.
Người bệnh và gia đình ký cam kết làm thủ thuật.
Hồ sơ bệnh án
Các xét nghiệm trước rửa phổi: CTM, đông máu cơ bản, khí máu, AST, ALT, creatinin, điện giải đồ, bilirubin, glucose, nhóm máu, TPT nước tiểu, X quang phổi, cắt lớp vi tính phổi, điện tim, chức năng hô hấp, nội soi phế quản chẩn đoán.
CÁC BƯỚC TIẾN HÀNH
Kiểm tra hồ sơ và các xét nghiệm của người bệnh
Kiểm tra người bệnh
Tên, tuổi, mạch, nhiệt độ, huyết áp, khám tim phổi.
Thực hiện kỹ thuật
Bước 1: đặt nội khí quản Carlens
Đặt NKQ Carlens (kích cỡ được lựa chọn tuỳ thuộc vào thể trạng của người bệnh).
Kiểm tra vị trí cuff bằng nội soi phế quản ống mềm đường kính 2,5mm.
Tiến hành bơm cuff khi thấy cuff đã ở đúng vị trí cần.
Kiểm tra rò cuff bằng cách: thông khí bên phổi cần rửa, trong khi đó nhúng nhánh còn lại của ống nội khí quản Carlens vào cốc nước NaCl 0,9% để tìm bóng khí.
Bước 2: tư thế người bệnh
Đặt người bệnh nằm nghiêng, bên phổi rửa lên trên.
Để người bệnh nguyên ở tư thế nằm nghiêng, sau đó thông khí thử (auto PEEP) trong 20 phút với FiO2 cao (thậm chí đến 100%).
Bước 3: tiến hành rửa và theo dõi
Tiếp tục thông khí với FiO2 cao (60%) trong suốt quá trình rửa.
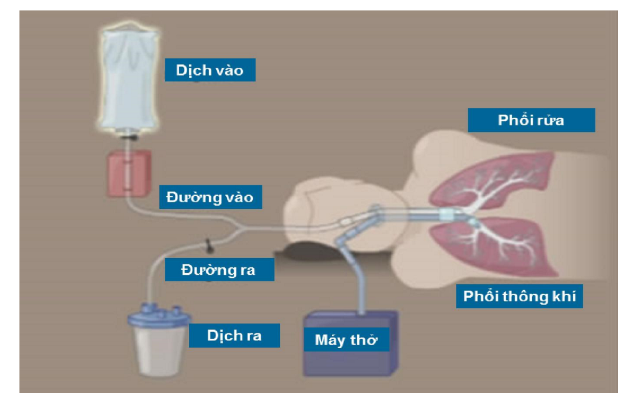
Thông khí một phổi, đặt ống dẫn lưu dịch vào một nòng của ống nội khí quản Carlens vào bên phổi cần rửa, ống dẫn lưu này được nối với bình đựng dịch để rửa và bình nước thải bằng ống thông chữ y.
Bình đựng dịch rửa (NaCl 0,9% ấm) được đặt ở độ cao khoảng 50cm so với xương ức của người bệnh.
Bình đựng nước thải để thấp hơn so với người bệnh khoảng 60cm.
Bơm mỗi lần 1 lít Natriclorua 0,9% ở nhiệt độ 37oC, sau đó tiến hành vỗ rung bên phổi rửa trong 4 - 5 phút, thay đổi tư thế người bệnh, thay đổi VC của máy thở, rồi để dịch tự chảy ra ngoài.
Làm nhắc lại nhiều lần cho đến khi dịch rửa trong.
Lượng dịch rửa tới: 15-20 lít cho mỗi bên tùy thuộc vào mức độ trong của dịch rửa và tình trạng người bệnh.
Theo dõi trong quá trình rửa: Vt và áp lực đường thở của phổi thông khí để phát hiện rò dịch vào phổi thông khí (nếu thấy tăng áp lực đường thở và Vt giảm tức là có sự rò dịch vào phổi thông khí và giảm sự giãn nở của phổi đó). Theo dõi liên tục: SpO2, mạch, huyết áp, điện tim, thân nhiệt.
Bước 4: kết thúc quá trình rửa
Thay lại ống nội khí quản 1 nòng. Tiếp tục thông khí thêm khoảng 24giờ.
Rút ống nội khí quản tùy theo tình trạng người bệnh sau đó có thể hỗ trợ bằng thở máy CPAP nếu cần hoặc thở oxy mũi và theo dõi tiếp.
Có thể tiến hành rửa bên đối diện ngay hoặc sau 1 tuần.
THEO DÕI
Xét nghiệm sau rửa
X quang phổi, điện tâm đồ.
Khí máu động mạch.
CTM, điện giải đồ, AST, ALT, creatinin, glucose, bilirubin.
Theo dõi điều trị sau rửa
Bù điện giải: đặc biệt là kali nếu thiếu.
Khí dung hoặc truyền salbutamol, khí dung pulmicort, corticoid tĩnh mạch, kháng sinh.
Hướng dẫn người bệnh tập thở sau rút nội khí quản.
CÁC TAI BIẾN VÀ XỬ TRÍ
Hạ oxy máu
Cho người bệnh thở oxy với FiO2 100%.
Hạ thân nhiệt
Ủ ấm cho người bệnh.
Rối loạn điện giải
Điều chỉnh theo mức độ rối loạn.
Co thắt cơ trơn phế quản
Dùng các thuốc giãn phế quản, corticoid.
Tràn dịch, tràn khí màng phổi
Dẫn lưu khoang màng phổi.
Rối loạn nhịp tim
Điều trị bằng các thuốc chống loạn nhịp tim.
Rò dịch vào phổi thông khí
Dùng ống soi mềm để hút dịch ra khỏi phổi thông khí qua nội khí quản, cho phổi thông khí giãn nở một cách hiệu quả, đặt người bệnh nằm ngửa cẩn thận để tránh nội khí quản bị di lệch.
Ngừng tuần hoàn
Cấp cứu ngừng tuần hoàn
SƠ ĐỒ TÓM TẮT QUY TRÌNH RỬA PHỔI
TÀI LIỆU THAM KHẢO
Bộ Y tế “Hướng dẫn quy trình kĩ thuật bệnh viện tập 1”. Nhà Xuất bản Y học (1999).
Jonh F. Murray, Jay A. Nadel "Textbook of respiratory medicine 5th edition",
W.B Saunders company, 2010.
Gaëtane Michaud, MD; Chakravarthy Reddy; Armin Ernst, Whole-Lung Lavage for Pulmonary Alveolar Proteinosis, Chest. 2009; 136(6):1678-1681.
Seymour J, Presneill J. Pulmonary alveolar proteinosis: progress in the first 44 years. Am J Respir Crit Care Med. 2002;166:215-235.
Beccaria M, Luisetti M, Rodi G, et al. Long-term durable benefit after whole lung lavage in pulmonary alveolar proteinosis. Eur Respir J. 2004;23:526-531.
Trapnell BC, Whitsett JA, Nakata K. Pulmonary alveolar proteinosis. N Engl J Med. Dec 25 2003;349(26):2527-39.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






