️ Phòng ngừa sai sót, sự cố y khoa trong phẫu thuật
BẰNG CHỨNG NGHIÊN CỨU
Phẫu thuật là một kỹ thuật y tế được thực hiện với mục đích để chẩn đoán bệnh, điều trị, chỉnh hình, ghép tạng, giảm đau … được tiến hành phổ biến trong chăm sóc người bệnh. Tuy nhiên trong quá trình tiến hành phẫu thuật, sai sót và sự cố có thể xảy ra. Mọi biến cố và tai biến có thể xảy ngay trước cuộc mổ bắt đầu (phản ứng thuốc mê, tê ) … cho đến thời gian về sau, thậm chí hàng năm sau khi người bệnh đã ra viện ( để quên đồ..trong cơ thể người bệnh ), gây ảnh hưởng sức khỏe, cả về thể lực và tâm lý lâu dài. Hậu quả không chỉ làm ảnh hưởng đến chất lượng cuộc mổ, còn làm tăng thời gian điều trị và nằm viện, tăng chi phí điều trị, người bệnh giảm thu nhập, tăng tỷ lệ mắc và tử vong, những đau đớn mà người bệnh phải gánh chịu cũng như vấn đề kiện cáo và pháp luật .
Theo báo cáo của Tổ chức Y tế thế giới WHO, mỗi năm trên toàn thế giới ước chừng có trên 230 triệu năm ca phẫu thuật được thực hiện tương đương (1 : 25 người), gấp 2 lần số trẻ được sinh ra. Biến chứng xảy ra gây nguy hiểm đến tính mạng tới 7 triệu trường hợp ( khoảng 16%), trong đó gần 1 triệu trường hợp tử vong liên quan đến an toàn phẫu thuật ( gần 10%) các biến chứng chết người xảy ra tại các phòng mổ lớn. Cứ 150 người bệnh nhập viện, có 1 trường hợp tử vong do sự cố y khoa và 2/3 sự cố xảy ra trong bệnh viện liên quan đến phẫu thuật. Sự cố y khoa tác động đến 1/10 bệnh nhân trên toàn thế giới.
Theo những báo cáo gần đây cho thất tỷ lệ sự cố (Adverse events ) liên quan đến phẫu thuật chủ yếu xảy ra ở các nước kém và đang phát triển chiếm khoảng 18%. Các bệnh lý cần can thiệp phẫu thuật ngày càng tăng do : bệnh lý tim mạch tăng, tăng tai nạn thương tích và nhiều người bệnh chấn thương, bệnh lý ung thư, tăng tuổi thọ… Và đương nhiên nguy cơ xảy ra sự cố hoặc sai sót y khoa liên quan hầu hết đến phẫu thuật.
Theo báo cáo của Bộ Y Tế Anh, trong suốt 4 năm qua đã có tới 762 bệnh nhân tử vong vì những lỗi sai lầm ngớ ngẩn của các bác sĩ trong quá trình phẫu thuật. Trong số đó có tới 322 người bệnh tử vong vì bác sĩ bỏ quên dụng cụ y tế trong người và 214 ca bệnh thiệt mạng vì các bác sĩ cắt nhầm các bộ phận nội tạng của bệnh nhân. Ngoài ra, 73 tai nạn khác là do các y tá nhầm lẫn đưa thức ăn vào dẫn lưu màng phổi của bệnh nhân thay vì đưa vào dạ dày và 58 trường hợp các bệnh nhân qua đời do bị cấy ghép nhầm nội tạng hoặc chân tay giả. Tiến sĩ Mile Durkin, giám đốc Trung Tâm bảo vệ sự an toàn của bệnh nhân thuộc Bộ Y Tế Anh cho biết bên cạnh những lỗi sai của các bác sĩ ở các bệnh viện gây nguy hiểm tới tính mạng của các bệnh nhân đã được thống kê, còn rất nhiều tai nạn khác chưa được các bệnh viện báo cáo chính xác. Vị giám đốc này cho biết Ban quan lý dịch vụ chăm sóc sức khỏe của Anh cam kết sẽ không cho phép bất kỳ sơ xuất nào gây nguy hại tới tính mạng bệnh nhân xảy ra trong thời gian sắp tới. Ngoài ra ông còn nói thêm rằng dù chỉ là 1 lỗi sai, một tai nạn cũng đã đáng báo động đối bất kỳ bệnh viện nào.
Năm 2011, Bộ Y tế Đài Loan đã có báo cáo chấn động về 5 trường hợp bệnh nhân được ghép tạng từ một người cho chết não có nhiễm HIV. Nguyên nhân được xác định sau đó là do sai sót từ trung tâm điều phối ghép tạng đã nhầm lẫn dữ liệu của bệnh nhân chết não với một bệnh nhân khác.
Viện Y học Mỹ ( Institute of Medicine) báo cáo gần đây tại Mỹ cho thấy từ 1500 đến 2500 các trường hợp phẫu thuật sai vị trí xảy ra hàng năm tại nước này. Điều tra 1050 phẫu thuật viên bàn tay thấy 21% trong số họ đã từng ít nhất 1 lần mổ sai vị trí trong sự nghiệp của mình, cũng như vậy sự cố xảy ra 1 / 4 phẫu thuật viên chỉnh hình có trên 25 kinh nghiệm làm việc… Ước tính hàng năm tại Mỹ có gần 98,000 trường hợp tử vong và 1,000,000 trường hợp bị thương tổn do sự cố y khoa. Người ta cũng ước tính năm 2000, riêng chi phí để giải quyết sự cố y khoa cũng mất khoảng 887 triệu đô la.
Cơ quan đánh giá chất lượng bệnh viện ( Joint Commission on Accreditation of Healthcare Organization ) sáng lập tổ chức theo rõi WSS – Wrong Site Surgery – Phẫu thuật sai vị trí cho biết sự cố nhầm vị trí phẫu thuật chiếm tỷ xuất là 1 /27,686 bệnh nhân nhập viện, hoặc 1/112,994 trường hợp phẫu thuật.
PHÂN LOẠI SAI SÓT, SỰ CỐ Y KHOA LIÊN QUAN TỚI PHẪU THUẬT
Định nghĩa sự cố, sai sót y khoa liên quan tới phẫu thuật, thủ thuật.
Sai sót (Error): Là thất bại khi thực hiện kế hoạch được đề ra trước đó hoặc là triển khai sai kế hoạch nên không thể để đạt được mục đích. Đôi khi là đưa ra kế hoạch sai dẫn đến sai sót. Sai sót cũng có thể xảy ra khi làm ngược lại với kế hoạch. Ví dụ điều dưỡng để quên gạc khi phẫu thuật viên đóng ổ bụng và làm cho phẫu thuật viên phải mở lại bụng tìm gạc để quên.
Sự cố y khoa (Adverse event) : Hoặc các tai biến/biến chứng xảy ra ngoài ý muốn, hậu quả làm cho việc điều trị kéo dài, tăng tỷ lệ mắc và tử vong của người bệnh.
Nếu sự cố do nguyên nhân sai sót, hoàn toàn có thể phòng tránh được. Ví dụ trường hợp sót gạc được lấy ra và có thể tránh được áp xe trong ổ bụng. Tuy nhiên những trường hợp sau phẫu thuật bụng có biến chứng áp xe nhưng không phải do nguyên nhân sót gạc, thì khó có thể phòng tránh. Theo các chuyên gia, đến hơn 50% các trường hợp sự cố là có thể phòng tránh được.
Những sai sót trong phần hành chính của phẫu thuật: sai bệnh nhân, sai vị trí phẫu thuật, sai về cơ quan nội tạng, quên dụng cụ phẫu thuật trong cơ thể bệnh nhân.
Sai sót trong phẫu thuật: Phẫu thuật viên có thể cắt sai hoặc phạm các sai sót khác.
Sai sót trong gây mê: Nhiều thuốc gây mê quá hoặc ít quá (đau hoặc tỉnh dậy trong lúc mổ).
Các biến chứng của phẫu thuật : Chảy máu, thủng tạng, tổn thương tạng khác …
Nhiễm khuẩn sau phẫu thuật: Còn gọi là nhiễm khuẩn do thầy thuốc.
Truyền sai nhóm máu.
Phân loại sự cố, sai sót theo mức độ nguy hại :
Sự cố, sai sót gần như sắp xảy ra
Do điều kiện làm việc không đảm bảo
Sự cố xảy ra nhưng không ảnh hưởng đến người bệnh do may mắn
Sự cố xảy ra nhưng không ảnh hưởng đến người bệnh do phản ứng kịp thời của nhân viên y tế
Sự cố xảy ra nhưng không nguy hại đến người bệnh
Sự cố tác động đến người bệnh nhưng không nguy hại, hoặc sai sót do sự sao nhãng, ví dụ quên đưa thuốc , thuốc đưa không đúng liều cho người bệnh.
Sự cố tác động đến người bệnh nhưng được theo dõi giám sát chặt chẽ đề phòng nguy hại xảy ra.
Sự cố nguy hại đến người bệnh
Người bệnh bị ảnh hưởng tạm thời, cần phải điều trị can thiệp phẫu thuật để sửa chữa
Người bệnh bị ảnh hưởng tạm thời, cần phải kéo dài thời gian nằm viện
Người bệnh bị ảnh hưởng gây tác hại thường xuyên
Người bệnh bị ảnh hưởng và cần phải can thiệp điều trị để cứu tính mạng
Chết
Hậu quả sự cố làm dẫn đến tử vong
NGUYÊN NHÂN CỦA CÁC SAI SÓT, SỰ CỐ Y KHOA LIÊN QUAN TỚI PHẪU THUẬT, THỦ THUẬT
Các biến chứng xảy ra liên quan đến nhiều yếu tố như: lỗi con người, lỗi kỹ thuật, thiếu sự phối hợp đồng bộ trong quá trình thực hiện phẫu thuật nhất là nhóm gây mê và phẫu thuật viên, cũng như lỗi phương tiện sử dụng do thiếu hoặc hỏng hóc.
Các thao tác phẫu thuật thường rất phức tạp và thường vấp nhiều sai sót. Công việc hành chính trong khoa ngoại cũng có thể dẫn đến sai sót. Trong một số trường hợp, có những biến chứng và nguy cơ của phẫu thuật dù đã được dự báo trước nhưng cũng không thể tránh khỏi được.
Những nguyên nhân chính dẫn đến sai sót, sự cố được xếp theo mức độ:
Bất cẩn/thiếu quan tâm
Nhân viên chưa được đào tạo/thiếu kinh nghiệm
Tuổi và sức khoe của “ Nhóm phẫu thuật “
Thiếu thông tin liên lạc
Chẩn đoán sai
Nhân viên làm việc quá sức, áp lực công việc
Đọc toa thuốc sai hoặc sai sót trong cấp phát thuốc, bao gồm cả việc ghi chép không “ rõ ràng “ trong hồ sơ bệnh án hoặc do nhầm nhãn
Thiếu công cụ ( Bảng kiểm ) để chắc chắn mọi thứ được kiểm tra kỹ lưỡng
“ Nhóm Phẫu thuật “ chưa thực sự ăn ý và gắn kết
Áp lực giảm thời gian phẫu thuật
Phương pháp phẫu thuật yêu cầu các thiết bị hoặc tư thế người bệnh khác biệt
Văn hóa tổ chức/ làm việc
Mức độ thân thiện, an toàn của môi trường làm việc
Chăm sóc / theo dõi tiếp tục sau phẫu thuật
Đặc điểm người bệnh, nhất là khi người bệnh có nguy cơ như: béo phì, bất thường giải phẫu,
Sự hiểu nhầm giữa Người bệnh – Nhóm phẫu thuật do bất đồng ngôn ngữ: khách du lịch, dân tộc thiểu số …
Do bản thân người bệnh gây ra: do rối loạn ý thức, thiếu sự hợp tác.
MƯỜI MỤC TIÊU AN TOÀN PHẪU THUẬT THEO KHUYẾN CÁO CỦA TỔ CHỨC Y TẾ THẾ GIỚI
Dựa trên kết quả áp dụng thử trên thế giới, theo ý kiến các chuyên gia, WHO đã đề ra 10 mục tiêu chính trong việc thực hiện An Toàn Phẫu Thuật – ATPT :
Phẫu thuật đúng bệnh nhân, đúng vùng mổ
Khi làm giảm đau, xử dụng các phương pháp phù hợp tránh gây tổn hại cho bệnh nhân.
Đánh giá và chuẩn bị đối phó hiệu quả với nguy cơ tắc đường thở và chức năng hô hấp
Đánh giá và chuẩn bị tốt để xử lý nguy cơ mất máu.
Tránh xử dụng đồ hay thuốc gây dị ứng ở những bệnh nhân biết có nguy cơ dị ứng
Áp dụng tối đa các phương pháp giảm thiểu nguy cơ nhiễm trùng ngoại khoa
Tránh để quên dụng cụ mổ hay bông gạc trong vùng mổ
Kiểm tra đối chiếu kỹ bệnh phẩm phẫu thuật
Thông báo kết quả và trao đổi thông tin đến người tổ chức thực hiện an toàn phẫu thuật
Các Bệnh viện và hệ thống Y tế thành lập bộ phận có nhiệm vụ thường xuyên theo dõi số lượng và kết quả phẫu thuật.
HƯỚNG DẪN SỬ DỤNG BẢNG KIỂM AN TOÀN PHẪU THUẬT CỦA TỔ CHỨC Y TẾ THẾ GIỚI
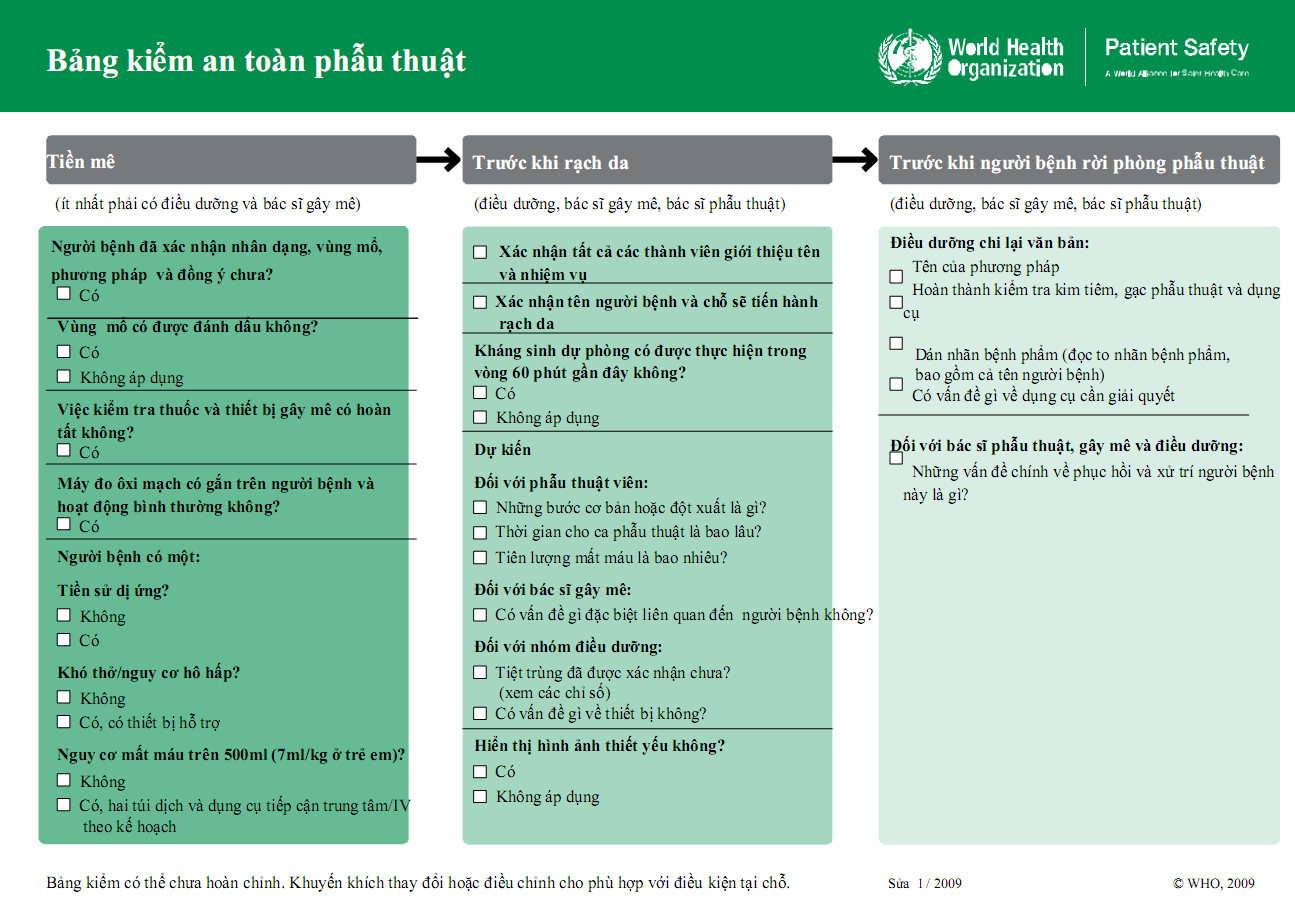
Trong Bảng kiểm này cụm từ “ Nhóm phẫu thuật “ được hiểu là bao gồm các bác sĩ phẫu thuật, bác sĩ gây mê, điều dưỡng và kỹ thuật viên và các nhân viên khác của nhóm liên quan đến phẫu thuật. Tuy phẫu thuật viên đóng vai trò quan trọng đối với thành công cuộc mổ, xong việc chăm sóc người bệnh cần phải có sự phối hợp của toàn nhóm. Mỗi thành viên của “ Nhóm phẫu thuật “ đều có vai trò riêng trong việc đảm bảo sự an toàn và thành công của ca phẫu thuật.
Bảng kiểm được chia ra làm 3 giai đoạn, mỗi giai đoạn lại tương ứng với một thời điểm cụ thể trong quy trình thao tác : Giai đoạn tiền mê – Giai đoạn gây mê và trước khi rạch da – Giai đoạn trong suốt quá trình phẫu thuật, ngay sau khi đóng da và chuẩn bị chuyển người bệnh ra khỏi phòng mổ.
Người phụ trách Bảng kiểm cần phải xác nhận rằng nhóm mình đã hoàn thành những phần việc trước khi chuyển sang giai đoạn khác.
Giai đoan tiền mê:
Tất cả những bước cần được kiểm tra bằng lời với mỗi thành viên có liên quan trong “ Nhóm phẫu thuật “ để đảm bảo rằng những hành động chủ chốt được thực hiện. Do vậy trước khi gây mê người phụ trách Bảng kiểm sẽ kiểm tra lại bằng lời với bác sĩ gây mê và người bệnh ( trường hợp người bệnh có thể nói được ) để xác định nhận dạng, phương pháp và vùng mổ là đúng khi đó người bệnh đồng ý cho tiến hành phẫu thuật. Trường hợp người bệnh không thể xác nhận được vì nhiều lý do như : bệnh nhân mê, trẻ em … một người giám hộ của gia đình người bệnh sẽ đứng ra chịu trách nhiệm. Tình huống cấp cứu mà không có ai giám hộ được, cả nhóm sẽ hội ý thống nhất để thực hiện bước này.
Người phụ trách “ Nhóm phẫu thuật “ diễn đạt bằng lời và hình ảnh xác nhận rằng vùng mổ đã được đánh dấu ( nếu phù hợp ). Việc đánh dấu vết mổ do phẫu thuật viên thực hiện (thường bằng bút) nhất là trong trường hợp có liên quan đến những vị trí có ở cả hai bên ( bên trái và bên phải ) hoặc phối hợp nhiều lớp, tầng ( ngón tay, chân, đốt sống …). Việc đánh dấu nhất quán trong tất cả các trường hợp, nhiều khi là cơ sở để xác nhận đúng thủ thuật và đúng chỗ cần phẫu thuật.
Sau đó họ sẽ trao đổi với bác sĩ gây mê các vấn đề quan tâm: nguy cơ mất máu, khó thở, dị ứng của người bệnh, cũng như hoàn tất việc kiểm tra toàn bộ máy móc gây mê và thuốc gây mê. Lý tưởng nhất là phẫu thuật viên nên có mặt thời điểm này vì những thông tin trao đổi sẽ giúp cho bác sĩ phẫu thuật biết được diễn biến ca mổ và những nguy cơ có thể xảy ra như tiên lượng máu mất, dị ứng, các yếu tố biến chứng khác của người bệnh.
Kiểm tra thiết bị đo bão hòa oxy trong máu gắn trên người bệnh để đảm bảo thiết bị hoạt động bình thường là một khâu quan trọng, nên để chỗ dễ quan sát thấy của cả nhóm. Việc sử dụng thiết bị đo bão hòa oxy máu được WHO đặc biệt khuyến cáo để bảo đảm an toàn gây mê. Trường hợp bệnh nhân cần phẫu thuật khẩn cấp để cứu tính mạng, nhưng thiết bị này có vấn đề thì cả nhóm cần phải thống nhất bỏ qua và có sự theo dõi chặt chẽ trong suốt quá trình phẫu thuật.
Ngoài các vấn đề được lưu ý như người bệnh có tiền sử dị ứng ? người bệnh có biểu hiện khó thở/nguy cơ hít khí thở …để điều chỉnh phương pháp gây mê phù hợp, ví dụ gây mê vùng nếu có thể và chuẩn bị sẵn các thiết bị cấp cứu cần thiết. Việc gây mê chỉ có thể tiến hành khi bác sĩ gây mê xác nhận đã có đầy đủ các thiết bị và sự hỗ trợ cần thiết bên cạnh người bệnh đối với những người bệnh có nguy cơ ảnh hưởng đường thở hoặc có biểu hiện khó thở.
Việc mất máu trong quá trình phẫu thuật được dự tính trước, đặc biệt lưu ý khả năng mất trên 500ml máu ( hoặc tương đương 7 ml/kg ở trẻ em). Trước mổ cần được tính toán để dự trữ máu. Trong quá trình phẫu thuật, phẫu thuật viên thường xuyên trao đổi với bác sĩ gây mê và nhóm điều dưỡng để chuẩn bị đường truyền khi cần.
Giai đoạn gây mê và trước khi rạch da :
Trước khi rạch da, mỗi thành viên trong nhóm sẽ giới thiệu tên tuổi và vai trò. Nếu là nhóm tham gia phẫu thuật hàng ngày thì chỉ cần xác nhận mọi người trong nhóm đã có mặt đầy đủ và xác nhận mọi người trong nhóm đều biết nhau. Lần nữa toàn nhóm cần xác nhận họ thực hiện phẫu thuật cho đúng người bệnh và xác nhận bằng lời giữa các thành viên, sau đó là những điểm chủ yếu trong các kế hoạch phẫu thuật sử dụng Bảng kiểm làm cơ sở hướng dẫn.
Mọi người cùng xác nhận việc sử dụng kháng sinh dự phòng trong vòng 60 phút trước mổ. Nếu kháng sinh dự phòng chưa được dùng, cần cho ngay trước khi rạch da. Trường hợp đã cho người bệnh sử dụng kháng sinh quá 60 phút “ Nhóm phẫu thuật “ có thể cân nhắc để bổ xung nếu cần. Trường hợp kháng sinh dự phòng được cho là không phù hợp ( không rạch da, người bệnh đã bị nhiễm khuẩn trước đó và đã dùng kháng sinh rồi ) thì sẽ đánh dấu vào ô “ không áp dụng “ với sự xác nhận của cả nhóm.
Tiếp theo đó, cả nhóm cần liên tục trao đổi các thông tin như: Tiên lượng các biến cố, những bước chính và dự tính có xảy ra việc gì bất thường trong mổ ? Thời gian phẫu thuật dự kiến ? Những lo ngại về phía phẫu thuật viên, về phía bác sĩ gây mê …
Điều dưỡng kiểm tra lại tình trạng vô trùng của vùng mổ người bệnh, cũng như các dụng cụ, thiết bị trước khi tiến hành rạch da: máy hút, dao mổ điện, dàn mổ nội soi …
Hình ảnh hiển thị tại phòng mổ là việc cần thiết đảm bảo cho việc lên kế hoạch mổ như đường mổ, cách thức phẫu thuật ..Hiển thị hình ảnh cần được đảm bảo cả trong suốt quá trình phẫu thuật.
Giai đoạn trong suốt quá trình phẫu thuật, ngay sau khi đóng da và chuẩn bị chuyển người bệnh ra khỏi phòng mổ:
Trước khi rời phòng mổ, cả nhóm đánh giá lại cuộc mổ, hoàn thành việc kiểm tra thiết bị sử dụng cho cuộc mổ, gạc phẫu thuật và dán mác bệnh phẩm phẫu thuật. Do trong quá trình phẫu thuật có thể thay đổi hoặc mở rộng tùy theo tình trạng tổn thương nên người phụ trách Bảng kiểm cần xác nhận với “ Nhóm phẫu thuật “ xem chính xác là phẫu thuật/thủ thuật gì đã được thực hiện. Câu hỏi thường đặt ra như “ Chúng ta vừa tiến hành thủ thuật/phẫu thuật gì ?? “ hoặc xác nhận “ Chúng ta vừa tiến hành thủ thuật X có đúng không ??”
Một bước không kém phần quan trọng là dán nhãn bệnh phẩm hoặc đọc to nhãn bệnh phẩm bao gồm cả tên người bệnh. Do việc dán nhãn không đúng bệnh phẩm là nguy cơ tiềm ẩn đối với người bệnh, thậm chí mất bệnh phẩm sẽ dẫn đến những sai sót hoặc khó khăn trong việc điều trị người bệnh về sau nên việc dán nhãn cần được lưu ý. Người phụ trách cần xác nhận việc dán nhãn bệnh phẩm thu được trong quá trình phẫu thuật là đúng bằng cách đọc to tên người bệnh, mô tả bệnh phẩm và ghi thông tin người bệnh lên trên.
Nhóm phẫu thuật cũng cần đánh giá lại hoạt động của trang thiết bị, những hỏng hóc xảy ra nếu có hoặc những vấn đề liên quan cần giải quyết.
Cuối cùng cả nhóm sẽ trao đổi kế hoạch chính và những vấn đề liên quan tới xử lý hậu phẫu và phục hồi của người bệnh trước khi chuyển người bệnh ra khỏi phòng mổ.
Trong quá trình phẫu thuật, đặc biệt các phẫu thuật phức tạp, nhiều chuyên khoa … việc cử người phụ trách Bảng kiểm để giám sát mọi thành viên, tránh bỏ sót trong tất cả mọi Giai đoạn. Chừng nào mà các thành viên của “ Nhóm phẫu thuật “ còn phải làm quen với những khâu liên quan, người phụ trách Bảng kiểm sẽ tiếp tục hướng dẫn cả “ Nhóm phẫu thuật “ thông qua quy trình bảng kiểm này.
Do người phụ trách Bảng kiểm có quyền dừng không cho tiến hành các bước tiếp theo nếu các bước trước đó chưa được hoàn thành, đảm bảo cho cuộc mổ an toàn nên họ có thể gặp xung đột với một vài các thành viên khác của nhóm. Vì vậy việc lựa chọn người phụ trách Bảng kiểm cần phù hợp: có trách nhiệm và cả có tiếng nói đối với mọi người






