️ Những câu hỏi thường gặp về điều trị vô sinh
Tổng quan chung
Với một số người, mang thai có thể rất đơn giản, nhẹ nhàng, nhưng với những người khác, đó lại là một trong những thời điểm căng thẳng nhất trong cuộc đời họ. Bạn có thể nghe những câu nói như “sắp hết trứng rồi kìa”, “bạn bè có con hết rồi đấy” và mong muốn mang thai cứ quẩn quanh trong suy nghĩ của bạn.
Phụ nữ ở độ tuổi từ 20-30 sẽ có 25% cơ hội mang thai trong mỗi chu kỳ kinh nguyệt, tuy nhiên điều này không dễ dàng như vậy với một vài người. Hơn nữa ở cả nam và nữ, cơ hội thụ thai tự nhiên sẽ giảm dần theo tuổi.
Nếu bạn và bạn đời của bạn đang gặp các vấn đề về vô sinh, thì việc có kiến thức cơ bản về các phương pháp điều trị là rất quan trọng để bạn có thể tận dụng tối đa buổi khám với bác sĩ của mình.
Các câu hỏi sau đây chỉ là một số gợi ý. Bác sĩ mới là người có thể cho bạn lời khuyên tốt nhất dựa trên tình trạng của riêng bạn.
Phương pháp điều trị vô sinh đầu tay là gì?
Một số cặp vợ chồng có thể cảm thấy hoàn toàn sụp đổ khi nghe thấy từ “vô sinh”. Nhưng thật may mắn là những tiến bộ y học có thể giúp bạn mang thai bằng các biện pháp can thiệp.
Thuốc thường là phương pháp điều trị đầu tay nếu bác sĩ chẩn đoán bạn bị vô sinh. Những loại thuốc này được làm ra để giúp tăng khả năng thụ thai và mang thai.
Thuốc có thể là dạng thay thế hormone để kích thích rụng trứng ở phụ nữ hoặc có thể là thuốc điều trị rối loạn cương dương ở nam giới.
Các bác sĩ cũng có thể kê đơn các loại thuốc khác để tăng khả năng dưỡng thai khi bạn mang thai, tùy thuộc vào lý do sẩy thai trước đó của bạn.
Ngoài ra, bác sĩ có thể đề nghị vợ chồng bạn thay đổi lối sống, chẳng hạn như ăn uống lành mạnh, hạn chế uống rượu bia hoặc ngừng hút thuốc.
Sức khỏe ảnh hưởng như thế nào đến khả năng sinh sản trước khi thụ thai?
Mặc dù khả năng sinh sản có thể giảm dần theo tuổi tác, nhưng đôi khi liên quan đến sức khỏe của bạn khi bạn già hơn. Ví dụ, tình trạng tuyến giáp ở phụ nữ có thể ảnh hưởng đến khả năng sinh sản. Nhiễm trùng, ung thư và dinh dưỡng kém có thể ảnh hưởng đến cơ hội sinh sản của cả nam và nữ.
Cũng vậy, hút thuốc, uống rượu, một số thuốc có thể ảnh hưởng đến khả năng sinh sản. Kiểm tra thuốc mà bạn cũng như chồng bạn sử dụng có ảnh ảnh hưởng tới việc thụ thai hay không.
Tốt nhất, bạn và chồng của bạn nên chuẩn bị sức khỏe tốt trước khi thụ thai. Vì điều này không chỉ giúp tăng khả năng mang thai mà còn vì sức khỏe của ba mẹ ảnh hưởng trực tiếp đến sức khỏe của thai nhi.
Một tổng quan năm 2019 về các nghiên cứu đã cho thấy rằng việc uống rượu ở nam giới 6 tháng trước khi thụ thai cũng có thể làm tăng nguy cơ mắc các bệnh tim bẩm sinh ở trẻ. Các nhà khoa học khuyến cáo rằng phụ nữ nên ngừng uống rượu một năm trước khi quyết định mang thai.
Bác sĩ sẽ đưa ra những khuyến nghị cụ thể để giúp bạn có được sức khỏe tốt nhất có thể khi khám sức khỏe.
Điều trị vô sinh ở nam và nữ
Phụ nữ thường nghỉ rằng họ là nguyên nhân gây vô sinh nhưng ta không thể chắc chắn được nếu không có xét nghiệm đánh giá cả hai vợ chồng. Bác sĩ có thể xác định liệu rằng vô sinh là do nam hay nữ (hoặc cả hai).
Số lượng tinh trùng thấp hoặc rối loạn cương dương có thể ảnh hưởng đến khả năng sinh sản ở nam giới. Trong một số trường hợp, thuốc điều trị rối loạn cương dương có thể hữu ích. Giảm số lượng hoặc chất lượng tinh trùng không có nghĩa là không thể mang thai, nhưng nó khiến việc thụ thai khó khăn, và tốn thời gian hơn.
Rụng trứng là nguyên nhân phổ biến gây vô sinh ở nữ giới. Phụ nữ gặp phải tình trạng này có thể yên tâm vì có nhiều phương pháp để hỗ trợ.
Một số đơn giản chỉ cần kích thích hoặc điều hòa quá trình rụng trứng. Bác sĩ cũng có thể kê đơn các loại hormone liều cao, chẳng hạn như estrogen, để giúp kích thích rụng trứng.
Các loại thuốc mạnh hơn có dạng tiêm được sử dụng để kích trứng có kiểm soát (controlled ovarian hyperstimulation (COH).
Vô sinh có thể được điều trị bằng phương pháp thụ tinh trong ống nghiệm (IVF). Quá trình này thụ tinh tinh trùng với trứng trong phòng lab. Khi hoàn tất phôi sẽ được chuyển vào tử cung của bạn trong giai đoạn rụng trứng.
IVF là một giải pháp tốt, nhưng giá thành lại khá cao.
Một giải pháp thay thế mới hơn và rẻ hơn cho IVF được gọi là INVOcell (IVC). Nghiên cứu năm 2016 cho thấy “cả IVF và IVC đều tạo ra các phôi bào giống nhau nên có tỷ lệ sinh sống tương tự nhau”.
Sự khác biệt chính giữa hai quy trình là với IVC, âm đạo được sử dụng làm nơi nuôi phôi nang (sẽ phát triển thành em bé trong tương lai) trong khoảng thời gian 5 ngày trước khi được chuyển vào tử cung. Quy trình này bao gồm ít thuốc hỗ trợ sinh sản hơn IVF, vì vậy nó ít tốn kém hơn.
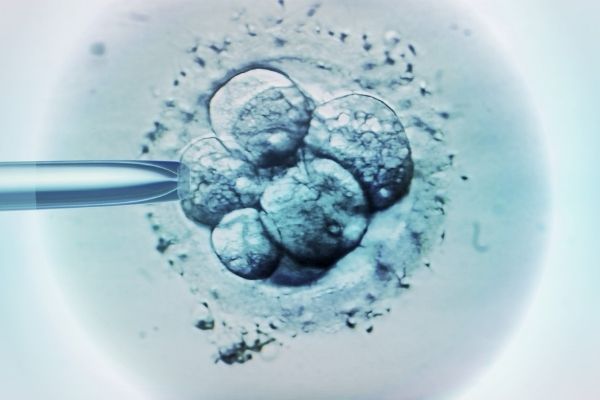
Kỹ thuật hỗ trợ sinh sản hoạt động như thế nào?
Khi các cặp vợ chồng đang mong muốn có thai nghe về các phương pháp điều trị sinh sản, họ thường chỉ nghĩ đến thuốc và thụ tinh ống nghiệm (IVF), nhưng vẫn còn có những lựa chọn khác.
Kỹ thuật hỗ trợ sinh sản (Assisted Reproductive Technologies – ART) là tên gọi chung cho những kỹ thuật và thủ thuật trong điều trị vô sinh. Trong đó bao gồm cả IVF, IUI (một thủ thuật bơm tinh trùng trực tiếp vào buồng tử cung để hỗ trợ thụ thai).
Ngoài ra, các cặp vợ chồng có thể lựa chọn ART do bên thứ ba hỗ trợ, họ có thể hiến tặng trứng, phôi hoặc tinh trùng. Quyết định hiến trứng, tinh trùng hoặc phôi có thể là một quyết định rất khó khăn, đặc biệt về mặt cảm xúc nên bác sĩ sẽ tư vấn cho bạn những ưu và nhược điểm của giải pháp này.
Với ART, để thụ thai được bạn phải có sự hỗ trợ của phòng lab vô sinh còn COH thì có thể không cần, đây là sự khác biệt chính giữa ART và COH.
Khi nào phẫu thuật được sử dụng trong điều trị hiếm muộn?
Bác sĩ có thể đề nghị phẫu thuật nếu họ phát hiện các bất thường cơ quan sinh sản của bạn. Phẫu thuật để sửa chữa ống dẫn trứng bị rách hoặc bị tắc khi đó trứng có thể gặp được tinh trùng và thụ tinh thành công.
Phẫu thuật sinh sản ở nữ giới cũng có thể giúp điều trị:
- Sẹo ở đường sinh dục
- U xơ tử cung
- Lạc nội mạc tử cung
- Polyp tử cung
Ở nam, phẫu thuật có thể được sử dụng để sửa chữa chứng giãn tĩnh mạch, được gọi là chứng giãn tĩnh mạch thừng tinh, có thể gây vô sinh ở một số người (dù không phải ai mắc chứng này cũng ảnh hưởng đến khả năng sinh sản).
Có tới 15% nam giới mắc phải giãn tĩnh mạch thừng tinh trong đời, chiếm 35% nam giới bị vô sinh nguyên phát (không rõ nguyên nhân).
Đánh giá năm 2012 về các nghiên cứu cho thấy phẫu thuật giãn tĩnh mạch thừng tinh cải thiện tình trạng vô sinh nguyên phát – mặc dù các nhà nghiên cứu chỉ ra rằng cần có nhiều nghiên cứu hơn để báo cáo tỷ lệ trẻ sống sau sinh hoặc tỷ lệ mang thai hơn là kết quả dự kiến. Phẫu thuật đôi khi cũng được sử dụng để giúp thông ống dẫn tinh đến dương vật.
Cha mẹ và em bé có thể gặp phải rủi ro gì?
Tuy hầu hết các thủ thuật y tế đều có một số rủi ro, nhưng công nghệ đã phát triển giúp nhiều phương pháp điều trị sinh sản ngày nay trở nên khá an toàn cho các bậc cha mẹ và những đứa trẻ sắp chào đời.
Phẫu thuật có thể những nguy cơ như nhiễm trùng và cũng có thể làm tăng nguy cơ mang thai ngoài tử cung khi phẫu thuật ống dẫn trứng (một tình trạng mà trứng và thai nhi phát triển ở bên ngoài tử cung).
Hỏi bác sĩ những vấn đề cần thiết để đảm bảo bạn biết và có thể chấp nhận bất kỳ nguy cơ tiềm ẩn nào trước khi bắt đầu điều trị.
Các nhà khoa học đang cố gắng xác định xem các phương pháp điều trị sinh sản có gây ra bất kỳ mối đe dọa nào đối với sức khỏe của đứa trẻ sau khi chúng được sinh ra hay không. Một nghiên cứu năm 2019 từ Trusted Source chứng minh trẻ sinh ra sau khi chuyển phôi đông lạnh có tăng nguy cơ nhẹ mắc ung thư. Tuy nhiên, điều này chỉ đúng với trường hợp chuyển phôi đông lạnh, không đúng với trẻ sinh ra sau khi thụ tinh ống nghiệm hoặc các phương pháp điều trị khác.
Những rủi ro khác có thể xảy ra ở những trẻ có trọng lượng sơ sinh thấp. Theo một nghiên cứu năm 2015, thai phụ có khả năng sinh non cao hơn khi được sử dụng ART để hỗ trợ sinh sản. Sinh non có nghĩa là con bạn được sinh ra sớm hơn 37 tuần tuổi thai. Nguy cơ thậm chí còn cao hơn nếu bạn mang đa thai.
Khả năng mang đa thai là bao nhiêu?
Điều trị ART có thể tạo ra đa thai cùng một lúc. Tuy những trường hợp như vậy đang giảm, các nhà nghiên cứu ước tính rằng đến năm 2011, khoảng 35% các ca sinh đôi và 77% các ca sinh ba trở lên ở Hoa Kỳ là do thụ thai được hỗ trợ bởi các phương pháp điều trị vô sinh.
Các bác sĩ hiện có thể giảm thiểu điều này bằng cách hạn chế số lượng phôi được chuyển vào tử cung cùng một lúc.
Tỷ lệ thành công của các phương pháp điều trị vô sinh là bao nhiêu?
Theo Hiệp hội Y học Sinh sản Hoa Kỳ, từ 85 – 90% các trường hợp vô sinh có thể điều trị được. Đây là tin vui đối với nhiều gia đình vô sinh ở Mỹ. Nhưng ngoài tuổi tác và sức khỏe, tỷ lệ thành công còn phụ thuộc vào loại hình điều trị bạn chọn.
Ví dụ, IUI có thể có tỷ lệ mang thai thành công là 20% trong khi đó, tỷ lệ thành công khi hiến phôi là 50%. Bác sĩ có thể giúp bạn biết rõ hơn về khả năng thành công của bạn dựa trên các phương pháp điều trị khác nhau.
Mất bao lâu để các phương pháp điều trị vô sinh có hiệu quả?
Rất tiếc, không có câu trả lời cụ thể nào ở đây. Một số cặp vợ chồng đã thành công trong tháng đầu tiên điều trị, trong khi những cặp khác phải điều trị trong nhiều năm. Quá trình điều trị có thể kéo dài và gây mệt mỏi, làm bạn căng thẳng hơn nếu thất bại nhiều lần.
Để giúp bạn lựa chọn các phương pháp điều trị tốt nhất có thể, bác sĩ sẽ xem xét bệnh án của bạn và tìm vấn đề tiềm ẩn ở cả bạn và chồng của bạn.
COH có thể được thử trước ART, tùy thuộc vào kết quả kiểm tra của bác sĩ. Ngay cả khi điều trị ART, có thể phải mất nhiều lần điều trị thì bạn mới có thai. Trên hết, những điều này được thực hiện mỗi tháng một lần, vì trung bình phụ nữ chỉ rụng trứng một lần trong khoảng thời gian 28 ngày.
Lựa chọn phương pháp điều trị hiếm muộn không phải là việc dễ dàng, nhưng bác sĩ có thể giúp bạn xác định liệu trình phù hợp để có kết quả thành công nhất.
Tổng kết
Đối với các cặp vợ chồng đang cố gắng có em bé, họ mong muốn có một thai kỳ khỏe mạnh và tận hưởng điều kỳ diệu khi trở thành cha mẹ.
Có đến 9 trong số 10 người được chẩn đoán vô sinh có thể được điều trị bởi các phương pháp hỗ trợ sinh sản. Vì một số phương pháp điều trị có thể tốn kém, gây mệt mỏi và tiềm ẩn rủi ro, nên hãy trò chuyện với bác sĩ để có lựa chọn tốt nhất.

Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






