LOÉT DO ÁP LỰC
Loét do áp lực là gì?
Loét do áp lực là tổn thương da và mô mềm do chịu áp lực trong một thời gian dài. Cụ thể, chúng liên quan đến sự phá vỡ da, mô dưới da và đôi khi cả những cấu trúc sâu hơn (gân, cơ, xương) do áp lực tích tụ gây ra và thường liên quan đến tình trạng sức khỏe hoặc chấn thương đã có từ trước.
Loét do áp lực còn được gọi là loét do tì đè, loét tư thế hay loét do nằm. Vị trí thường gặp là trên các vùng xương của cơ thể với lớp mô mềm mỏng bao phủ.
Ai bị loét do áp lực?
Loét do áp lực có thể ảnh hưởng đến bất kỳ ai, nhưng thường thấy nhất ở người già và bệnh nặng, những người bất động trong thời gian dài.
Các nhóm có nguy cơ cao bao gồm bệnh nhân được chăm sóc giảm nhẹ, bệnh nhân hôn mê, liệt tứ chi, bệnh nhân bị chấn thương tủy sống, người già bị gãy xương chỉnh hình và trẻ em bị rối loạn chức năng thần kinh (ví dụ: nứt đốt sống, bại não hoặc chấn thương tủy sống).
Loét do tì đè mang lại gánh nặng kinh tế và tâm lý cao, do phải nhập viện để điều trị các biến chứng của loét và làm giảm chất lượng cuộc sống của bệnh nhân.
Nguyên nhân
Nguyên nhân quan trọng nhất của loét tì đè là áp lực bên ngoài tại một vị trí da trong thời gian dài, mặc dù cơ chế chính xác rất phức tạp và chưa được hiểu rõ.
Một cơ chế được đề xuất liên quan đến sự tương tác phức tạp của thiếu máu cục bộ, tổn thương tái tưới máu, tăng tính thấm mao mạch, tăng khả năng tự thực và lão hóa tế bào gây ra tổn thương trực tiếp đến tế bào da. Sau khi không còn áp lực kích thích bên ngoài, thời gian tái tưới máu của bệnh nhân bị chậm lại làm tăng nguy cơ hình thành vết loét.
Một giả thuyết khác về “ giai đoạn viêm kéo dài ” cũng đã được đề xuất, theo đó các vết loét do tì đè không tuân theo quỹ đạo bình thường của quá trình viêm, tái tạo và trưởng thành, mà thay vào đó các tế bào sẽ bị bắt giữ lâu hơn trong giai đoạn “viêm” của quá trình lành vết thương.
Việc xác định các yếu tố nguy cơ bên ngoài và bên trong là rất quan trọng để ngăn ngừa hoặc giảm thiểu loét tì đè.
Các yếu tố bên ngoài bao gồm:
- Chấn thương da
- Cắt cụt chi
- Hạn chế về thể chất hoặc sử dụng thuốc an thần, bất động lâu dài
- Bệnh nhân bất động kém xoay trở
- Các thiết bị y tế không phù hợp (ví dụ: nẹp Jewett, ống thông mũi và dạ dày, ống mở khí quản, bộ phận giả, băng bột và nẹp).
Các yếu tố bên trong bao gồm:
- Bệnh thần kinh (cả vận động và giác quan)
- Hội chứng chuyển hóa (ví dụ: béo phì, đái tháo đường)
- Bệnh tim mạch
- Bệnh tắc động mạch ngoại vi
- Suy dinh dưỡng
- Người lớn tuổi.
Các đặc điểm lâm sàng
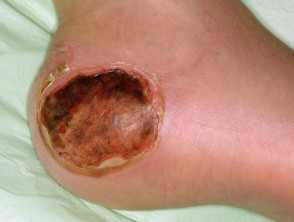
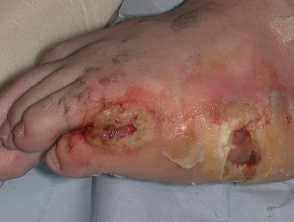
Các đặc điểm lâm sàng của loét tì đè bao gồm từ biểu hiện viêm đến loét nghiêm trọng tới cơ, gân và thậm chí cả xương. Các vị trí thường thấy là vùng trên xương cụt, cột sống, gót chân, mắt cá chân và khuỷu tay.
Đối với những bệnh nhân nằm nghiêng trong thời gian dài, mào chậu, các mấu chuyển và vành tai có thể bị ảnh hưởng. Trong thời gian điều trị nằm sấp kéo dài đối với bệnh nhân mắc bệnh hô hấp nặng do COVID gây ra, các vết loét do tì đè thường xuyên xảy ra.
Hệ thống phân loại giai đoạn chấn thương do tì đè của Hội đồng cố vấn quốc gia sửa đổi (NPUAP) được sử dụng rộng rãi trong việc đánh giá giai đoạn và mức độ nghiêm trọng của loét tì đè dựa trên các đặc điểm lâm sàng của chúng.
Các hệ thống tính điểm khác như thang điểm Braden, cũng được sử dụng trong một số cơ sở chăm sóc sức khỏe.
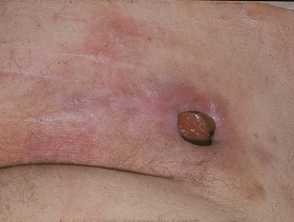
Loét tì đè giai đoạn 1:
- Da nguyên vẹn với các mức độ ban đỏ khác nhau không tái nhợt (chuyển sang màu trắng) khi tì đè
- Da có thể căng, ngứa hoặc đau.
Loét tì đè giai đoạn 2:
- Da đỏ, sưng và đau.
- Mất da đến lớp bì
- Các vết loét bóng hoặc khô với nền vết thương màu đỏ hồng kèm các mụn nước chứa huyết thanh
- Các lớp trên của da bắt đầu hoại tử
- Giai đoạn này vết loét chưa thấy mô mỡ, mô hạt, da mủn và vảy tiết.
Loét tì đè giai đoạn 3:
- Mất da đến lớp hạ bì
- Loét hình phễu
- Có thể thấy mô mỡ nhưng không thấy cơ, gân, dây chằng, sụn hoặc xương
- Độ sâu của tổn thương mô thay đổi tùy theo vị trí giải phẫu (ví dụ: vết loét nông ở những vị trí ít mỡ như vùng chẩm và mắt cá, trong khi những vùng nhiều mỡ như vùng mông có thể xuất hiện sâu)
- Vết thương dễ bị nhiễm trùng.
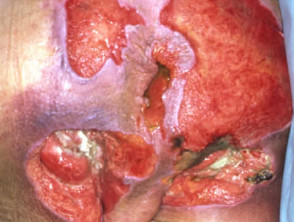
Loét áp lực giai đoạn 4:
- Loét tới mô cơ, gân, dây chằng, sụn, khớp hoặc xương lộ ra
- Mô hoại tử bị thâm đen có thể thấy ở những vết thương hở sâu
- Nguy cơ viêm tủy xương là rất cao.
Chẩn đoán
Loét tì đè vẫn là một chẩn đoán lâm sàng. Da của bệnh nhân nên được kiểm tra kỹ lưỡng từ da đầu đến ngón chân. Phải đặc biệt chú ý đến da ở những vị trí chịu áp lực thường xuyên, vùng da dưới các thiết bị y tế và nếp gấp da ở những bệnh nhân có thể trạng mập.
Thuật ngữ ghi nhớ 'BEST SHOT' được chiến dịch NHS Stop the Pressure sử dụng làm danh sách kiểm tra các vị trí loét do tỳ đè phổ biến:
- Mông ( Buttocks)
- Khuỷu tay và tai ( Elbows and ears )
- Xương cùng ( Sacral area )
- Mấu chuyển ( Trochanters )
- Cột sống và vai (Spine and shoulders)
- Gót chân ( Heels)
- Chẩm ( Occiput)
- Ngón chân ( Toes).
Các công nghệ cảm biến nhiệt độ như nhiệt kế hồng ngoại (IRT) đã được phát triển để hỗ trợ dự đoán và chẩn đoán sớm các vết loét do tì đè. Trong một nghiên cứu tiền cứu mù đôi với 70 bệnh nhân trong ICU, IRT đã cho thấycó thể phát hiện những thay đổi trên da 5–18 ngày trước khi xuất hiện các vết loét do tì đè.
Các đặc điểm lâm sàng khác nhau ở các loại da khác nhau
Các vết loét do tỳ đè giai đoạn 1 có thể bị bỏ sót ở các loại da sẫm màu hơn (ví dụ: Fitzpatrick loại 4–6) do không nhìn thấy rõ vết thâm hoặc ban đỏ.
Các thông số khác như cảm giác da thay đổi, độ ấm và độ săn chắc của da nên được đánh giá ở những bệnh nhân có loại da sẫm màu hơn.
Các biến chứng
- Nhiễm trùng (viêm mô tế bào, áp xe, viêm tủy xương, viêm khớp nhiễm trùng, viêm cân hoại tử, nhiễm trùng huyết)
- Tiến triển ác tính
- Loét tái phát
- Chẩn đoán phân biệt cho loét tì đè
- Chấn thương ma sát bề mặt hoặc trầy xước
- Bỏng nhiệt
- Viêm mô tế bào
- Loét Marjolin
- Loét Martorell
- Viêm mạch, ví dụ viêm mạch giới hạn ở da
- Chấn thương bức xạ như viêm da do bức xạ
- Mề đay áp lực
- Loét bàn chân do đái tháo đường
- Loét chân như loét ứ đọng, loét động mạch
- Viêm da mủ hoại thư.
Điều trị
- Các biện pháp chung
- Làm giảm bớt các yếu tố bên ngoài, ví dụ: làm sạch và lau khô da, sử dụng các loại kem bảo vệ và chất làm mềm da
- Các loại băng đặc biệt và các chế phẩm mật ong có thể được sử dụng để giúp quá trình lành thương nhanh
- Cắt lọc mô chết
- Cải thiện các yếu tố bên trongnhư dinh dưỡng của bệnh nhân
- Giảm thiểu áp lực lên vùng da bị ảnh hưởng bằng cách xoay và sử dụng các thiết bị giảm áp lực (đệm, nệm).
- Các biện pháp cụ thể
- Băng vết thương để duy trì môi trường vết thương ẩm.
- Đánh giá chăm sóc vết thương và bệnh nhân thường xuyên với đa chuyên khoa ( bác sĩ nội tiết, bác sĩ thần kinh, bác sĩ lão khoa, y tá chăm sóc vết thương, chuyên gia về bệnh truyền nhiễm, bác sĩ chuyên khoa bàn chân, chuyên gia dinh dưỡng và chuyên gia trị liệu nghề nghiệp).
- Băng áp lực âm cho vết loét trầm trọng
- Loại bỏ chất hoại tử và vảy
- Cắt lọc thủy trị liệu, sử dụng dung dịch muối trong ống tiêm hoặc vòi phun áp lực nước
- Kháng sinh khi nhiễm trùng.
- Ghép da tự thân
- Da sinh học cũng là một liệu pháp thay thế mới cho ghép da.
- Trong những tình huống nghiêm trọng hoặc đe dọa đến tính mạng, có thể cần phải cắt cụt chi.
Phòng ngừa
Phòng ngừa loét tì đè có thể được phân loại thành 3 điểm chính : thúc đẩy vận động, giảm áp lực và phân phối áp lực.
Các chiến lược phòng ngừa bao gồm:
- Chăm sóc da tỉ mỉ, ví dụ như chất làm mềm da, chất tẩy rửa nhẹ nhàng, tránh ma sát và lực căng
- Tối ưu hóa dinh dưỡng và vận động của bệnh nhân
- Giường và nệm hơi áp suất luân phiên (thường được sử dụng trong các cơ sở chăm sóc sức khỏe để giảm và phân phối áp lực cho bệnh nhân nhập viện)
- Các bề mặt xốp đàn hồi dạng sóng
- Nâng gót đặc biệt và ủng Prevalon
- Cá thể hoá bệnh nhân và lựa chọn nệm phù hợp cho từng đối tượng trong môi trường cộng đồng như cơ sở chăm sóc người cao tuổi nội trú.
Tiến triển
Việc phòng ngừa và phát hiện sớm là rất quan trọngvì các vết loét ở giai đoạn 3-4 phải mất hàng tuần đến hàng tháng để chữa lành và tốn nhiều nguồn lực, tiền bạc.
Phẫu thuật chỉ được chỉ định ở những bệnh nhân có vết thương khó điều trị bằng phương pháp điều trị không xâm lấn; những bệnh nhân này cũng cần phải phù hợp để phẫu thuật.
Nhiễm trùng và nhiễm trùng huyết có thể nghiêm trọng và đe dọa tính mạng; liệu pháp kháng sinh toàn thân có thể được cân nhắc.
Các thiết bị bơm chân không nên hạn chế sử dụng thường xuyên vì chúng cần nhân viên y tế có kinh nghiệm; sử dụng không đúng cách có thể dẫn đến làm trầm trọng thêm các vết loét do tì đè.
Nguồn: https://dermnetnz.org/topics/pressure-ulcer
Người dịch: Đơn vị Da liễu - Thẩm mỹ da
Giới thiệu Đơn vị Da liễu - Thẩm mỹ da Bệnh viện Nguyễn Tri Phương
Đơn vị Da liễu - Thẩm mỹ da Bệnh viện Nguyễn Tri Phương được triển khai dịch vụ thăm khám, chăm sóc và điều trị các tình trạng về da như mụn, sẹo, nám, tàn nhang… với tiêu chí đem lại sự thay đổi tích cực về diện mạo cũng như sự hài lòng của khách hàng sau khi sử dụng dịch vụ.
Với nguồn nhân lực chất lượng có chuyên môn cao là các Phó giáo sư, tiến sĩ, bác sĩ đến từ Bộ môn Da liễu - Đại học Y Dược TPHCM & Bệnh viện Nguyễn Tri Phương có kinh nghiệm nhiều năm trong giảng dạy, nghiên cứu và điều trị Da liễu – Thẩm mỹ da; sẽ trực tiếp thăm khám, lên phác đồ điều trị và trực tiếp trị liệu cho bệnh nhân, đảm bảo hiệu quả cao nhất.
Thông tin liên hệ
-
Đơn vị da liễu – Thẩm mỹ da Bệnh viện Nguyễn Tri Phương.
-
Số 468 Nguyễn Trãi, Phường 8, Quận 5, Tp.Hồ Chí Minh.
-
Hotline tư vấn đặt lịch Bác sĩ: 0899777709 / Zalo/Viber






