️ Hội chứng tăng áp lực tĩnh mạch cửa
ĐẠI CƯƠNG:
Định nghĩa:
Hội chứng tăng áp lực tĩnh mạch cửa (TALTMC) là hội chứng của nhiều nguyên nhân, trên lâm sàng biểu hiện: lách to, cổ trướng tuần hoàn bàng hệ và áp lực tĩnh mạch cửa tăng trên 10cm nước.
Vài đặc điểm của tĩnh mạch cửa:
Tĩnh mạch cửa còn gọi là tĩnh mạch gánh, vì nó chia nhánh ở 2 đầu. Tĩnh mạch cửa được tạo nên bởi: tĩnh mạch lách, tĩnh mạch mạc treo tràng trên, tĩnh mạch mạc treo tràng dưới. Thân tĩnh mạch cửa dài 6 - 10cm, đường kính 10 - 12mm.
Khi tới gan tĩnh mạch cửa phân chia nhỏ dần: đầu tiêu là hai nhánh gan trái, gan phải, rồi các nhánh của tiểu thuỳ cho tới tận các xoang gan, rồi từ xoang gan máu lại đổ vào các tĩnh mạch trung tâm tiểu thuỳ, các tĩnh mạch này dần dần tụ lại thành các nhánh của tĩnh mạch trên gan, cuối cùng đổ vào tĩnh mạch chủ dưới và về tim.
Tĩnh mạch cửa và tĩnh mạch chủ có các vòng nối với nhau:
Vòng nối tâm vị thực quản: nối tĩnh mạch vành vị (hệ cửa) với với tĩnh mạch thực quản dưới (hệ chủ). Khi tăng áp lực tĩnh mạch cửa thì vòng nối này dễ vỡ.
Vòng nối quanh rốn: tĩnh mạch rốn (Arantius) nối giữa tĩnh mạch gan (hệ cửa) với nhánh tĩnh mạch thành bụng trước (hệ chủ).
Vòng nối tĩnh mạch quanh trực tràng: tĩnh mạch trực tràng trên (hệ cửa) với tĩnh mạch trực tràng dưới và giữa (hệ chủ).
Vòng nối thành bụng sau: các nhánh tĩnh mạch cửa chạy trong mạc treo tràng nối với tĩnh mạch thành bụng sau ở những vùng có các tạng dính với thành bụng trong mạc Told và mạc Treitz.
Bình thường các vòng nối này không có giá trị về chức năng. Trong tăng áp lực tĩnh mạch cửa các tĩnh mạch vòng nối này cũng giãn to, có thể vỡ gây chảy máu.
Tĩnh mạch cửa là tĩnh mạch không có van, thành dầy có nhiều thớ cơ chun giãn dễ dàng. Vì vậy khi có cản trở gây tăng áp lực ở phần dưới chỗ tắc thì tĩnh mạch giãn to ra, thân tĩnh mạch cửa giãn ra 2 - 3 cm, máu dồn vào nên các nhánh cũng rộng ra.
Tĩnh mạch cửa mang máu về gan (máu chứa nhiều NH3), lưu lượng: 1,25 lít/phút (bằng 1/4 lu lượng tim). Lưu lượng này không thay đổi khi huyết áp động mạch từ trên mức 80mmHg.
Các phương pháp đo áp lực tĩnh mạch cửa:
Đo áp lực lách: thực ra do áp lực lách không phản ánh trung thành áp lực của hệ thống tĩnh mạch cửa, tuy nhiên áp lực ở lách cao cũng phản ánh áp lực tĩnh mạch cửa cao. Người ta dùng một kim to (1-1,2mm) và dài (10-12cm) chọc vào lách và hướng tới vòng cuống lách. Đo áp lực của lách là đo được áp lực tĩnh mạch cửa. Phương pháp này dễ có biến chứng gây chảy máu.
Đo áp lực tĩnh mạch cửa qua tĩnh mạch rốn: do Ostavie Gonzales Carbalhaes mô tả năm 1959. Rạch da bụng ở đường trắng trên rốn nhưng chưa qua phúc mạc vào trong ổ bụng, rồi kéo dây chằng tròn ra cắt ngang một đoạn tĩnh mạch rốn, rồi luồn một ống catete bằng chất dẻo vào (tất nhiên phải đục thủng màng ngăn ở chỗ tiếp giáp giữa tĩnh mạch cửa và tĩnh mạch rốn) ống thông sẽ vào nhánh trái của tĩnh mạch cửa, rồi vào thân tĩnh mạch cửa. Phương pháp này có ưu điểm do áp lực ở ngay thân tĩnh mạch cửa rất chính xác, để lâu được (7-10 ngày) và kết hợp chụp X quang tĩnh mạch cửa, nhưng nhược điểm là dễ nhiễm khuẩn.
Đo áp lực ở xoang gan: đơn giản là cho kim thẳng vào gan. Nhưng phương pháp này không chính xác vì ít khi đầu kim nằm ở xoang gan mà thường nằm ở một nhánh nào đó của tĩnh mạch cửa hoặc của tĩnh mạch trên gan. Do đó người ta dùng phương pháp thông tĩnh mạch trên gan để đo áp lực tĩnh mạch trên gan. Người ta đo hai loại áp lực:
Áp lực tĩnh mạch trên gan tự do.
Áp lực tĩnh mạch trên gan bít: đưa đầu ống thông xuống thật sâu, áp lực tĩnh mạch trên gan bít chính là áp lực xoang gan. Tốt nhất là thực hiện hai phương pháp đo áp lực tĩnh mạch cửa cùng một lúc: chọc kim vào lách đo áp lực lách, thông tĩnh mạch trên gan để đo áp lực xoang. Nhưng thực tế rất khó thực hiện mà phải tiến hành làm hai lần liên tiếp nhau, do đó nên thông tĩnh mạch trên gan trước.
Kỹ thuật thông tĩnh mạch trên gan: bằng đường tĩnh mạch cánh tay hoặc tĩnh mạch cảnh đưa ống thông bằng chất dẻo vào nhĩ phải, rồi xuống ngay tĩnh mạch chủ dưới và vào tĩnh mạch trên gan, hoặc bằng đường tĩnh mạch đùi đi lên, rồi vào tĩnh mạch trên gan, không qua tim phải. Thông tĩnh mạch trên gan ít tai biến hơn chọc kim vào lách nhưng phải làm dưới sự hướng dẫn của màn huỳnh quang.
Đo áp lực, khi dầu cathete vào tĩnh mạch trên gan và đầu ống thông còn tự do (bình thường áp lực tĩnh mạch trên gan tự do là 9cm nước). Tiếp tục đẩy ống thông vào sâu đến khi không còn đẩy được nữa, lúc đó đo được áp lực gọi là áp lực trên gan bít hay áp lực xoang (bình thường áp lực xoang là 10 cm nước).
Phân loại tăng áp lực tĩnh mạch cửa:
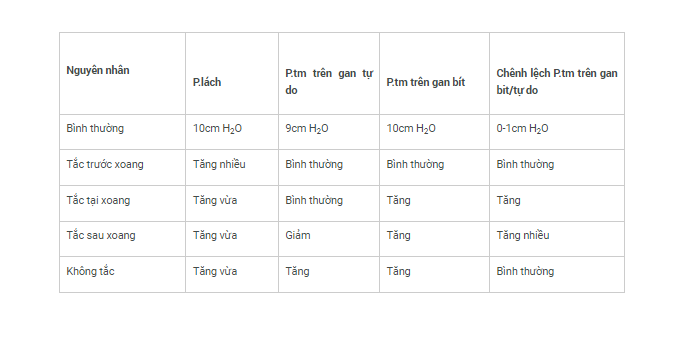
Theo kết quả đo áp lực chia thành 4 loại:
Tăng áp lực tĩnh mạch cửa theo kết quả đo áp lực chia thành 4 loại:
Tăng áp lực tĩnh mạch cửa do tắc trước xoang:
Tắc ở ngoài gan: do các nguyên nhân chèn ép từ các nhánh lớn tĩnh mạch cửa trở ra.
Tắc ở trong gan: do các nguyên nhân chèn ép từ các nhánh nhỏ tĩnh mạch cửa (tiểu thuỳ) trở lên.
Tăng áp lực tĩnh mạch cửa do tắc tại xoang: xoang bị gan chèn ép.
Tăng áp lực tĩnh mạch cửa do tắc sau xoang:
Tắc ở trong gan: do chèn ép tĩnh mạch trên gan nhỏ (tiểu thuỳ)
Tắc ở ngoài gan: do chèn ép tĩnh mạch trên gan trở lên.
Tăng áp lực tĩnh mạch cửa không tắc còn gọi là tăng áp lực tĩnh mạch cửa tiên phát, tăng áp lực tĩnh mạch cửa do luồng máu đến nhiều, hoặc tăng áp lực tĩnh mạch cửa không rõ nguyên nhân... trước đây quen gọi là bệnh Banti.
Ngoài 4 loại tăng áp lực tĩnh mạch cửa nêu trên người ta còn chia ra:
Tăng áp lực tĩnh mạch cửa cục bộ: chỉ một nhánh nào đó của tĩnh mạch cửa bị tắc.
Tăng áp lực tĩnh mạch cửa toàn bộ: tắc ở thân tĩnh mạch cửa trở lên hoặc do máu đến quá nhiều.
Bảng thay đổi áp lực (P) của các loại tăng ALTMC
TRIỆU CHỨNG
Bệnh cảnh lâm sàng của các trường hợp bị tăng áp lực tĩnh mạch cửa rất khác nhau, vì không phải một bệnh, mà là hội chứng của nhiều bệnh.
Lâm sàng:
Triệu chứng cơ năng:
Theo P. N. Napankov (1975), Harissons(1987) có những dấu hiệu:
Khó tiêu: dai dẳng xảy ra sau khi ăn (không có bệnh dạ dày).
Chướng bụng và cảm giác đầy bụng vùng thượng vị: xảy ra nhanh chóng sau khi ăn bất kỳ thức ăn gì.
Cảm giác đầy căng ruột thường xuyên (cả khi không có táo bón).
Gầy mòn dần dần và bắt đầu có dấu hiệu thiếu vitamin (trong khi ăn uống vẫn đầy đủ) ăn vẫn ngon miệng.
Ỉa chảy có chu kỳ không kèm theo đau bụng, sốt.
Các triệu chứng trên xảy ra dần dần. Sớm hơn là những than phiền của bệnh nhân:
Giảm khả năng lao động (chân tay, trí óc).
Cảm giác khó chịu, đau chu kỳ vùng thượng vị, hạ sườn phải.
Chảy máu tái phát: miệng, lợi, nôn máu, ỉa máu.
Triệu chứng thực thể.
Lách to: gặp 80 - 90% các trường hợp, lách to, nhiều mức độ, sau khi nôn ra máu thì lách có thể nhỏ lại. Lách to lâu ngày, tổ chức xơ phát triển, có dấu hiệu cường lách (thiếu máu, vàng da, lách to).
Tuần hoàn bàng hệ:
Nhìn thấy các tĩnh mạch dưới da bụng nổi lên rõ, màu xanh:
Tuần hoàn bàng hệ trên rốn (nối cửa với chủ trên), tuần hoàn bàng hệ vùng rốn và hai bên mạng sườn (nối cửa với chủ dưới).
Trong hội chứng Budd-chiarie: tuần hoàn bàng hệ dầy đặc vùng mũi ức, trong hội chứng Cruveilhier - Braumgarten thì tuần hoàn bàng hệ ở giữa bụng dọc đường thẳng từ rốn lên có khi lên tận ức, tĩnh mạch nổi lên rất to ngoằn ngoèo như một búi giun ở đường trắng trên rốn, cách rốn 1 - 2 cm, có một điểm trên tĩnh mạch giãn rất to, do đó có thể nghe thấy tiếng thổi tâm thu hoặc liên tục ở vùng rốn.
Dấu hiệu tuần hoàn bàng hệ là dấu hiệu muộn của tăng ALTMC.
Cổ trướng: là cổ trướng tự do (nhìn bụng to bè, rốn lồi, mất nếp nhăn, gõ trong vùng rốn, đục vùng thấp).
Cận lâm sàng.
Chụp thực quản:
Chụp thực quản bằng baryte trong các tư thế chếch trước phải và trái thấy: Các nếp niêm mạc bị rối loạn, hình giãn tĩnh mạch có dạng các quai vòng vèo, các hình khuyết vòng cung (dấu hiệu chuỗi vòng cổ của Bradiczka Tochưakert, Prevot), các hình khuyết quanh co hoặc có hình quân bài nhép.
Soi thực quản bằng ống soi mềm:
Nhìn thấy các hình giãn tĩnh mạch hoặc những búi tĩnh mạch giãn như những búi giun
Đo áp lực tĩnh mạch cửa
(Xem phần đại cương). >12cm nước
Chụp cản quang tĩnh mạch cửa, nếu có tăng áp lực tĩnh mạch cửa thấy:
Tĩnh mạch cửa giãn to.
Thấy chỗ tắc.
Có hình ảnh trào ngược thuốc cản quang lên tĩnh mạch vành vị.
Soi ổ bụng:
Nếu có tăng áp lực tĩnh mạch cửa thấy hình ảnh: dây chằng tròn xung huyết, thấy dịch trong ổ bụng.
Siêu âm tĩnh mạch cửa:
Cho biết tĩnh mạch cửa giãn to.
Huyết khối trong tĩnh mạch cửa.
Đo lưu lượng tuần hoàn tĩnh mạch cửa bằng BSP:
BSP khi qua gan được tế bào gan giữ lại, do vậy khi tiêm BSP vào máu và đo nồng độ của BSP trong máu qua các thời điểm khác nhau thì có thể biết BSP qua gan, nghĩa là biết: lưu lượng máu qua gan.
CHẨN ĐOÁN.
Chẩn đoán xác định dựa vào:
Dấu hiệu thực thể:
Cổ trướng tự do
Tuần hoàn bàng hệ.
Lách to.
Thăm dò:
Nội soi thực quản: thấy giãn tĩnh mạch.
Soi ổ bụng: Dây chằng tròn xung huyết, có dịch trong ổ bụng.
X quang: chụp tĩnh mạch cửa, thực quản thấy hình ảnh: thân tĩnh mạch cửa giãn to (trên 2cm), vòng nối tĩnh mạch thực quản giãn.
Đo áp lực tĩnh mạch cửa: tăng trên 12 cm nước
Chẩn đoán nguyên nhân:
Tăng áp lực tĩnh mạch cửa do tắc trước xoang:
Do cản trở tuần hoàn ở thân tĩnh mạch cửa (cản trở trong lòng tĩnh mạch cửa hoặc bên ngoài chèn ép) hình thành hệ tĩnh mạch phụ thay thế tĩnh mạch cửa tạo thành một khối mềm gọi là Cavenom. Cavenom có thể là bẩm sinh (xơ hoá tĩnh mạch rốn, ống Arantius quá mức tới tận các nhánh của tĩnh mạch cửa). Bệnh xuất hiện từ khi còn nhỏ, bắt đầu lách to, gan bình thường, bệnh diễn biến từ từ kéo dài. Cavenom do nguyên nhân mắc phải: viêm tĩnh mạch rốn, nung mủ vùng cuống gan, các khối u vùng cuống gan (ác tính, lành tính), xơ gan.
Chẩn đoán dựa vào:
Lâm sàng: nôn máu tơi, lách to, đôi khi có sốt, đau bụng.
Soi ổ bụng, chụp tĩnh mạch cửa: phát hiện chỗ tắc.
Bệnh xơ gan do sán máng (Kala-Azar):
Bệnh do ký sinh trùng Schistosoma - mansoni sống ký sinh trong tĩnh mạch lách và lan đến tận nhánh nhỏ của tĩnh mạch cửa làm cho thành các nhánh này dầy lên, hẹp lại cuối cùng dẫn tới xơ gan.
Chẩn đoán dựa vào:
Lâm sàng: lách rất to, thiếu máu, suy sụp, xuất huyết tiêu hoá, cổ trướng.
Dịch tễ: hay gặp ở Brasill, châu Phi, vùng Địa Trung Hải, Trung Quốc, Lào, Thái Lan, Campuchia, Việt Nam gần đây mới phát hiện 1 trường hợp ở trẻ em.
Tìm trứng sán trong phân, hoặc sinh thiết trực tràng tìm trứng sán.
Sinh thiết gan: thấy xơ gan khoảng cửa, xơ dầy tĩnh mạch cửa ở các nhánh nhỏ
Điều trị: Praziquantel có tác dụng tốt.
Bệnh Cruveilhier - Braumgarten
(còn tĩnh mạch rốn, tăng áp lực tĩnh mạch cửa nhưng không có xơ gan, khác với hội chứng Cruveilhier - Braumgarten là có xơ gan).
Chẩn đoán dựa vào:
Soi ổ bụng: dây chằng tròn xung huyết nhưng gan bình thường.
Siêu âm: thấy giãn tĩnh mạch cửa, nhu mô gan đồng đều.
Đo áp lực lách và chụp tĩnh mạch lách - cửa thấy xuất hiện tĩnh mạch rốn.
Tăng áp lực tĩnh mạch cửa do tắc tại xoang:
Xơ gan:
Xơ gan do bất kỳ nguyên nhân nào cũng dẫn tới bóp nghẹt các xoang gan, gây tăng áp lực tĩnh mạch cửa.
Chẩn đoán dựa vào:
Hội chứng suy chức năng gan và hội chứng tăng ALTMC.
Soi ổ bụng và sinh thiết gan: thấy tổn thương xơ gan.
Siêu âm: tĩnh mạch cửa giãn, nhu mô gan không đồng đều.
Hội chứng Cruveilhier - Braumgarten (xơ gan còn tĩnh mạch rốn).
Chẩn đoán dựa vào:
Lâm sàng: tuần hoàn bàng hệ bụng nổi to, nghe có tiếng thổi tâm thu.
Soi ổ bụng: gan có hình ảnh xơ, dây chằng tròn xung huyết.
Siêu âm: tĩnh mạch cửa giãn, nhu mô gan không đồng đều.
Chụp tĩnh mạch lách - cửa thấy: còn tĩnh mạch rốn.
Vấn đề xơ gan là nguyên nhân của còn tĩnh mạch rốn hay ngược lại đến nay vẫn chưa rõ ràng.
Tăng áp lực tĩnh mạch cửa do tắc sau gan:
Do cản trở tuần hoàn ở tĩnh mạch trên gan:
Nguyên nhân cản trở: có thể là trong lòng tĩnh mạch trên gan hoặc ở ngoài đè vào, có thể tiên phát hoặc thứ phát. Điển hình là hội chứng Budd-Chiari. Đầu tiên Lambron (1842), Budd (1846) mô tả những trường hợp tắc trên gan, sau đó Chiari (1898) xác nhận và coi là một bệnh viêm tắc nội mạc tĩnh mạch trên gan; sau này quan niệm dó được mở rộng ra đến cả tĩnh mạch chủ dưới.
Nguyên nhân thường do: ung thư gan, nhiễm khuẩn mủ gan, nang nước gan, chấn thưương gan, di căn ung thư nơi khác đến, bệnh máu ác tính, nhiễm khuẩn huyết, phẫu thuật; đôi khi do dị tật bẩm sinh của tĩnh mạch trên gan hay tĩnh mạch chủ dưới.
Triệu chứng lâm sàng có 3 thể:
Thể cấp: đau ở vùng thượng vị hoặc hạ sườn phải có kèm theo sốt, nôn, ỉa lỏng (Parke gặp 50%). Ngoài ra còn thấy: cổ trướng xuất hiện nhanh, tuần hoàn bàng hệ rõ. Bệnh nhân có thể bị tử vong trong vòng 1 - 6 tháng.
Thể bán cấp: phù 2 chân, vàng da. Bệnh tiến triển chậm.
Thể mạn tính: bệnh cảnh giống như xơ gan, gan to
Thăm dò:
Đo áp lực lách: thấy tăng cao.
Chụp tĩnh mạch lách - cửa: tĩnh mạch lách - cửa bị cong đi, tuần hoàn trong lách phát triển nhiều nhánh phục, không thấy xuất hiện hình gan, không thấy xuất hiện tĩnh mạc trên gan.
Chụp tĩnh mạch trên gan ngược dòng: không thấy tĩnh mạch trên gan xuất hiện.
Soi ổ bụng: gan có hình xơ sáng, có vùng xung huyết đỏ xẫm.
Bệnh viêm tắc tĩnh mạch trên gan nhỏ:
Khác với hội chứng Budd-Chiari là ở bệnh này các tĩnh mạch trên gan nhỏ và tĩnh mạch trung tâm tiểu thuỳ bị tổn thương không có thrombose mà vách các tĩnh mạch dầy lên và lòng mạch bị hẹp lại. Bệnh mô tả đầu tiên ở Jamaica, trẻ em 2 - 5 tuổi bị nhiều nhất, có liên quan đến Alcaloid của Senecees và Crotalaria.
Chẩn đoán dựa vào:
Lâm sàng: đau bụng đột ngột, sốt, cổ trướng.
Sinh thiết gan: gan bị hoạt tử, ứ đọng chất nhầy ở trung tâm tiểu thuỳ và huỷ hoại tế bào gan xung quanh tĩnh mạch trung tâm.
Tăng áp lực tĩnh mạch cửa do tăng dòng máu đến:
ở những trường hợp này không có tắc hoặc cản trở lưu thông tuần hoàn của hệ thống tĩnh mạch cửa. Người đầu tiên mô tả bệnh này là Banti. Nhưng người ta thấy trong xơ gan Banti không có dấu hiệu nào đặc hiệu. Do đó hiện nay người ta ít dùng danh từ xơ gan Banti, mà dùng danh từ tăng áp lực tĩnh mạch cửa tiên phát vô căn
Chẩn đoán dựa vào:
Thông tĩnh mạch trên gan và đo áp lực lách thấy đều tăng.
Chụp tĩnh mạch lách - cửa không thấy tắc.
Đo lưu lượng gan thấy tăng.
Sinh thiết gan: tổ chức gan bình thường.
Tăng áp lực tĩnh mạch cục bộ:
Tăng áp lực tĩnh mạch lách do nguyên nhân cục bộ: huyết khối tĩnh mạch lách do di căn ung thư, do khối u chèn ép (u tụy...)
Chẩn đoán dựa vào:
Lách to, nôn máu.
Đo áp lực lách: tăng áp lực tĩnh mạch trên gan tự do, bít: bình thường.
Chụp tĩnh mạch cửa: bị tắc nghẽn, có các nhánh bàng hệ.
Tăng áp lực tĩnh mạch mạc treo:
Nguyên nhân chưa rõ; có người cho là dị tật bẩm sinh, có luồng thông động - tĩnh mạch ở hệ thống mạc treo hoặc ở thành ruột. Nguyên nhân khác nh: dị dạng vắt ngang qua tĩnh mạch, khối u chèn ép...
Chẩn đoán dựa vào:
áp lực tĩnh mạch lách: bình thường hoặc tăng ít.
ĐIỀU TRỊ
Nội khoa
Làm giảm áp lực hệ thống tĩnh mạch cửa; ăn nhạt, nhiều đạm dùng thuốc lợi niệu, Cocticoid.
Chống suy tế bào gan: Glucoza, tinh chất gan, sinh tố.
Chống thiếu máu và các rối loạn về máu.
Làm xơ hoá tĩnh mạch (tiêm thuốc Polydocanol 1% hoặc Ethanol 98 độ. Phương pháp này đơn giản, nhanh, ít tai biến nhưng kết quả cũng chỉ tạm thời, có thể tái phát).
Điều trị bảo tồn khi có vỡ tĩnh mạch thực quản chảy máu: truyền máu tươi cùng nhóm 300ml.
Ngoài truyền máu còn có thể dùng:
Tinh chất sau tuyến yên: Glanduitrin 20 - 40 đơn vị hoà với Glucoza 5% 300ml nhỏ giọt tĩnh mạch 40 giọt/1 phút. Transamin 5ml (250mg); Transamins (25ml -10ml, 250mg -1g) 250-500mg, 1-2 lần/ngày, tiêm bắp.
Hemocaprol: 20 - 40 ml uống có tác dụng tốt.
Hút dịch dạ dày liên tục và tăng kháng sinh đường ruột, thụt tháo phân và dùng Lactuloza để đề phòng hôn mê não - cửa - chủ.
Gần đây người ta thấy các thuốc thuộc nhóm Betabloquant (ví dụ Propranolon) có tác dụng hạ áp lực TMC, có thể dùng liều 80 - 160mg/24 giờ. Nhưng phải theo dõi kỹ những tai biến của thuốc này.
Đặt sonde Sengstaken - Blackemor cải tiến của Leger hoặc sonde Linton, với mục đích chèn ép thực quản cầm máu tại chỗ tĩnh mạch vỡ.
Ngoại khoa:
Các phẫu thuật tạm thời:
Khâu tĩnh mạch thực quản (Cril)
Thắt động mạch lách - gan (Reinhoff): chỉ làm khi máu chảy nặng sau khi hồi sức tốt.
Cắt lách đơn thuần (Banti 1894):
Khi lách to, xơ và có cường lách.
Phẫu thuật nối tĩnh mạch cửa - chủ (Talma):
Chỉ định: trong trường hợp tăng ALTMC do xơ gan.
Biến chứng vỡ tĩnh mạch thực quản gây chảy máu nặng nhưng tình trạng toàn thân và chức năng gan còn tốt.
Phẫu thuật nối tĩnh mạch lách - thận:
Chỉ định:
Tăng áp lực tĩnh mạch cửa.
Tăng áp lực tĩnh mạch cửa có biến chứng vỡ tĩnh mạch thực quản, nhưng tình trạng toàn thân và chức năng gan còn tốt.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh