️ Khuyến cáo ESC 2019 về chẩn đoán và quản lý thuyên tắc phổi cấp (Phần 7)
DI CHỨNG LÂU DÀI CỦA THUYÊN TẮC PHỔI
Sự toàn vẹn của giường động mạch phổi được phục hồi trong phần lớn của những người sống sót sau PE trong vài tháng đầu sau giai đoạn cấp tính; do đó, không cần theo dõi hình ảnh CTPA định kỳ ở những bệnh nhân điều trị PE. Tuy nhiên, ở những bệnh nhân khác, huyết khối thường dai dẳng và mô hóa, đôi khi có thể dẫn đến CTEPH (tăng áp phổi do huyết khối mạn tính), một bệnh mạch máu tắc nghẽn có khả năng gây nguy hiểm đến tính mạng. CTEPH rất hiếm gặp trái ngược với số lượng tương đối lớn bệnh nhân báo khó thở kéo dài hoặc hoạt động thể chất kém vài tháng sau khi PE cấp tính. Vì vậy, mục tiêu của một chiến lược theo dõi hiệu quả sau PE là: (i) cung cấp phương thức chăm sóc phù hợp (phục hồi chức năng gắng sức, điều trị bệnh đi kèm, giáo dục hành vi và sửa đổi các yếu tố nguy cơ) cho bệnh nhân có các triệu chứng kéo dài và (ii) đảm bảo phát hiện sớm CTEPH để giới thiệu bệnh nhân làm các chẩn đoán và điều trị cụ thể thêm.
Các triệu chứng và hạn chế chức năng kéo dài sau thuyên tắc phổi
Các nghiên cứu đoàn hệ được thực hiện trong thập kỷ qua (được tóm tắt trong Klok và cộng sự) đã tiết lộ rằng chứng khó thở kéo dài hoặc xấu đi, và hiệu suất thể chất kém, thường xuất hiện 6 tháng đến 3 năm sau một đợt PE cấp tính. Tỷ lệ bệnh nhân thấy rằng tình trạng sức khỏe của họ tệ hơn sau 6 tháng theo dõi so với lúc chẩn đoán PE rất khác nhau, từ 20 đến 75%. Các thông số và yếu tố cơ bản sau đây có thể được xác định là yếu tố dự báo khó thở lúc gắng sức khi theo dõi lâu dài sau PE: tuổi cao, bệnh tim hoặc phổi đồng mắc, chỉ số khối cơ thể cao và tiền sử hút thuốc, PAP tâm thu cao hơn và rối loạn chức năng RV khi chẩn đoán; và tắc nghẽn mạch máu phổi còn lại khi ra viện.
Gần đây, một nghiên cứu đoàn hệ tiến cứu đã thu thập 100 bệnh nhân tại năm bệnh viện ở Canada từ năm 2010 đến 2013 và theo dõi họ trong 1 năm. Có đến 47% bệnh nhân đã giảm dung tích hiếu khí tối đa, được định nghĩa là mức tiêu thụ oxy đỉnh <80% giá trị tiên đoán trong nghiệm pháp gắng sức tim phổi (CPET). Kết quả chức năng này liên quan đến giảm đáng kể chất lượng cuộc sống liên quan đến sức khỏe và điểm số khó thở, cũng như giảm đáng kể khoảng cách đi bộ 6 phút. Những yếu tố tiên đoán độc lập về giảm dung tích gắng sức chức năng và chất lượng cuộc sống theo thời gian bao gồm giới tính nữ, chỉ số khối cơ thể cao hơn, tiền sử bệnh phổi, áp lực động mạch phổi tâm thu cao hơn trên siêu âm tim 10 ngày và đường kính động mạch phổi chính cao hơn trên CTPA. Lưu ý, kết quả đo chức năng hô hấp và siêu âm tim khi theo dõi phần lớn trong giới hạn bình thường, cả ở bệnh nhân có và không giảm dung tích hiếu khí tối đa. Một nghiên cứu trên 20 người sống sót sau PE rất lớn hoặc lớn cũng cho thấy hiện không có mối liên quan giữa gắng sức và giãn hoặc rối loạn chức năng RV kéo dài.
Kết hợp lại với nhau, các nghiên cứu đoàn hệ cũ và gần đây đã gợi ý rằng việc giảm khối cơ, đặc biệt là khi thừa cân và bệnh tim phổi đồng mắc, gây ra phần lớn chứng khó thở thường xuyên được báo cáo và các dấu hiệu hạn chế gắng sức sau PE cấp tính. Điều này đồng nghĩa với việc ít nhất trong phần lớn các trường hợp, hiệu suất thể chất kém sau PE có thể không phải do huyết khối ‘lớn’ còn sót lại, hoặc rối loạn chức năng PH và RV vẫn tồn tại/tiến triển. Những nghiên cứu tiến cứu đang thực hiện ở số lượng lớn bệnh nhân có thể giúp xác định tốt hơn các yếu tố tiên đoán suy giảm chức năng và/hoặc huyết động sau PE cấp tính, và ý nghĩa của chúng có thể sử dụng cho việc định hình chương trình theo dõi.
Như đã đề cập trong phần 6, vẫn chưa rõ liệu điều trị tái tưới máu sớm, đặc biệt là tiêu sợi huyết, có ảnh hưởng đến triệu chứng lâm sàng, giới hạn chức năng hoặc PH dai dẳng (hay khởi phát mới) khi theo dõi lâu dài sau PE hay không. Do đó, hiện nay phòng ngừa di chứng PE lâu dài không phải là lý do để điều trị tiêu sợi huyết trong giai đoạn PE cấp tính.
Tăng áp phổi do huyết khối mạn tính (CTEPH)
Dịch tễ học, sinh lý bệnh và tiền sử
CTEPH là một bệnh gây ra bởi sự tắc nghẽn dai dẳng các động mạch phổi do huyết khối mô hóa, dẫn đến tái phân bố dòng chảy và tái cấu trúc thứ phát của giường vi mạch phổi. CTEPH đã được báo cáo với tỷ lệ phát sinh tích lũy từ 0.1 đến 9.1% trong 2 năm đầu sau biến cố PE có triệu chứng; biên sai số lớn là do sai số chọn mẫu, các triệu chứng sớm nghèo nàn và khó khăn trong việc phân biệt PE cấp tính với các triệu chứng CTEPH đã có từ trước. Một khảo sát sàng lọc quan sát tiến cứu đa trung tâm về phát hiện CTEPH bao gồm những bệnh nhân PE cấp tính từ 11 trung tâm ở Thụy Sĩ, từ tháng 3 năm 2009 đến tháng 11 năm 2016. Sàng lọc khả năng mắc CTEPH được thực hiện vào tháng thứ 6, 12 và 24, sử dụng lưu đồ từng bước bao gồm khảo sát khó thở theo ngữ âm, TTE, thông tim phải và chẩn đoán xác định CTEPH bằng hình ảnh. Trong số 508 bệnh nhân được đánh giá sàng lọc CTEPH trong 2 năm, tỷ lệ mắc CTEPH sau PE là 3.7 mỗi 1000 bệnh nhân-năm, với tỷ lệ phát sinh tích lũy 2 năm là 0.79%. Tại Đức, tỷ lệ phát sinh CTEPH năm 2016 ước tính là 5.7 mỗi triệu dân số trưởng thành.
Đặc trưng của CTEPH là biến đổi xơ hóa của huyết khối động mạch phổi, gây tắc nghẽn cơ học cố định các động mạch phổi và dẫn đến tăng lưu lượng quá mức giường động mạch phổi mở. Cùng với nguồn cấp máu bên từ các động mạch hệ thống phía dưới động mạch phổi bị tắc, đã góp phần vào tái cấu trúc vi mạch, và gây ra sự gia tăng quá mức trong PVR (kháng lực mạch máu phổi). Do sinh lý bệnh phức tạp này, không có mối tương quan rõ ràng giữa mức độ tắc nghẽn cơ học được tìm thấy bằng hình ảnh và huyết động, huyết động hoàn toàn có thể xấu đi kể cả khi không phải PE tái phát.
Hai thử nghiệm lịch sử đánh giá tỷ lệ sống sót ở bệnh nhân CTEPH trước khi có điều trị phẫu thuật. Trong cả hai nghiên cứu, PAP trung bình >30 mmHg liên quan đến khả năng sống sót kém, tương tự như báo cáo đối với tăng áp phổi vô căn.
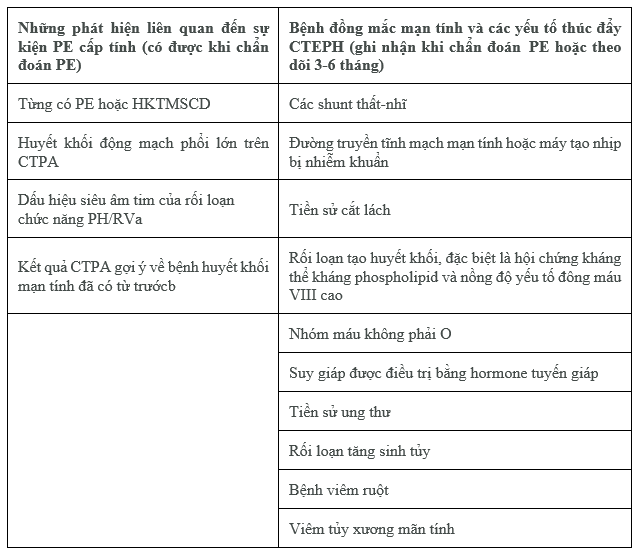
Các yếu tố nguy cơ được trích dẫn thường xuyên nhất và các yếu tốt thúc đẩy CTEPH được thể hiện trong Bảng 13. Trong một đăng bộ quốc tế, tiền sử PE cấp tính được báo cáo ở 75% bệnh nhân. Các tình trạng liên quan và bệnh lý đi kèm bao gồm rối loạn huyết khối, đặc biệt là hội chứng kháng thể kháng phospholipid và nồng độ yếu tố đông máu VIII cao, ung thư, tiền sử cắt lách, bệnh viêm đường ruột, shunt nhĩ thất và nhiễm trùng đường truyền tĩnh mạch mạn và thiết bị như máy tạo nhịp tim cấy ghép.
Bảng 13 Các yếu tố nguy cơ và các yếu tố thúc đẩy tăng áp động mạch phổi mạn
aTiêu chí siêu âm tim của rối loạn chức năng RV được trình bày bằng sơ đồ trong Hình 3 và giá trị tiên lượng của chúng được tóm tắt trong dữ liệu bổ sung Bảng 3. Trên CTPA (góc nhìn bốn buồng của tim), rối loạn chức năng RV được định nghĩa là tỷ lệ đường kính RV/LV >1.0.
bCác dấu hiệu mạch máu trực tiếp và gián tiếp, cũng như các kết quả nhu mô phổi, được tóm tắt trong dữ liệu bổ sung Bảng 2.
Biểu hiện lâm sàng và chẩn đoán
Khó để chẩn đoán CTEPH. Các lưu đồ để dự đoán hoặc loại trừ CTEPH bị hạn chế bởi thiếu tính đặc hiệu. Các đặc điểm lâm sàng của bệnh nhân tham gia vào đăng bộ CTEPH quốc tế đã chỉ ra rằng tuổi trung bình lúc chẩn đoán là 63 tuổi và cả hai giới tính đều bị ảnh hưởng như nhau; hiếm gặp ở nhi. Triệu chứng cơ năng và thực thể lâm sàng không đặc hiệu hoặc không thấy khi CTEPH sớm, dấu hiệu suy tim phải chỉ trở nên rõ ràng khi bệnh tiến triển. Do đó, chẩn đoán sớm vẫn là một thách thức trong CTEPH, với thời gian trung vị 14 tháng từ khi triệu chứng khởi phát cho đến khi chẩn đoán ở những trung tâm chuyên khoa. Nếu có, các triệu chứng lâm sàng của CTEPH có thể giống như của PE cấp tính hoặc tăng áp động mạch phổi; nếu giống tăng áp phổi thì phù và ho ra máu thường gặp hơn trong CTEPH, trong khi ngất thì phổ biến hơn trong tăng áp động mạch phổi.
Chẩn đoán CTEPH phải dựa trên những triệu chứng có được sau ít nhất 3 tháng dùng chống đông hiệu quả, để phân biệt tình trạng này từ PE cấp tính. Chẩn đoán yêu cầu PAP trung bình ≥25 mmHg cùng với áp lực động mạch phổi bít ≤15 mmHg, được ghi nhận khi thông tim phải ở một bệnh nhân bất tương hợp tưới máu trên xạ hình phổi V/Q. Dấu hiệu chẩn đoán cụ thể CTEPH trên CT mạch máu đa đầu dò hoặc chụp mạch phổi thông thường bao gồm chỗ hẹp dạng vòng nhẫn, dạng lưới, khe, và tắc nghẽn toàn phần mạn tính.
Một số bệnh nhân có thể có huyết động học phổi bình thường khi nghỉ mặc dù bệnh có triệu chứng. Nếu nguyên nhân khác gây hạn chế gắng sức được loại trừ, những bệnh nhân này được coi là có bệnh thuyên tắc huyết khối mạn tính (CTED).
Để xác định bệnh nhân có bệnh thuyên tắc huyết khối mạn tính không có tăng áp phổi, đối tượng có thể có chỉ định điều trị bằng phẫu thuật hoặc can thiệp, đòi hỏi phải là chuyên gia trong lĩnh vực và nên được thực hiện tại các trung tâm chuyên về CTEPH. Trong số 1019 bệnh nhân đã được gửi đến cắt bỏ nội mạc động mạch phổi (PEA) tại một trung tâm tuyến chuyên khoa ở Anh, 42 bệnh nhân không có tăng áp phổi khi nghỉ nhưng cho thấy sự cải thiện chức năng sau khi phẫu thuật.
Xạ hình thông khí/tưới máu phổi là chẩn đoán hình ảnh đầu tay phù hợp cho CTEPH vì nó có độ nhạy 96-97% và độ đặc hiệu 90-95% cho chẩn đoán. Nếu đánh giá riêng ở mức độ động mạch phân thùy thì SPECT có vẻ ít nhạy hơn xạ hình V/Q, nhưng nếu đánh giá trên từng bệnh nhân thì nó không dễ bỏ sót CTEPH liên quan đến lâm sàng. Trái ngược với CTEPH, những khiếm khuyết bất tương hợp tưới máu bất thường đôi khi được tìm thấy trong tăng áp động mạch phổi và bệnh tắc tĩnh mạch phổi thường có kiểu hình không phân thùy.
CTPA đang đạt được vị thế như một phương thức chẩn đoán trong CTEPH, nhưng không nên dùng làm cận lâm sàng độc lập để loại trừ bệnh. Các cận lâm sàng chẩn đoán mới hơn bao gồm CT năng lượng kép, cho phép đồng thời đánh giá mức độ toàn vẹn của các động mạch phổi và tưới máu phổi, nhưng lại tăng bức xạ cho bệnh nhân. Hình ảnh cộng hưởng từ mạch máu phổi vẫn được coi là kém hơn CT. Chụp cắt lớp vi tính với chum tia hình nón, nội soi mạch máu, siêu âm nội mạch và chụp cắt lớp quang học phù hợp để quan sát đặc điểm của tổn thương trong điều trị can thiệp hơn là chẩn đoán. CT ngực độ phân giải cao có thể giúp chẩn đoán phân biệt CTEPH, cho thấy khí phế thũng, bệnh phế quản hoặc bệnh phổi kẽ, cũng như nhồi máu, và dị tật thành mạch và ngực. Tưới máu không đều biểu hiện như một kiểu hình nhu mô khảm thường được tìm thấy trong CTEPH, nhưng cũng có thể được quan sát thấy trong ≤12% bệnh nhân tăng áp phổi do nguyên nhân khác. Chẩn đoán phân biệt CTEPH cũng nên bao gồm viêm động mạch phổi, u ác mạch máu phổi, thuyên tắc do u, ký sinh trùng (nang hydatid), thuyên tắc do dị vật, và hẹp động mạch phổi bẩm sinh hoặc mắc phải.
Điều trị bằng phẫu thuật
PEA bằng phẫu thuật là lựa chọn điều trị cho CTEPH có thể phẫu thuật được. Ngược lại với phẫu thuật lấy huyết khối trong PE cấp tính, điều trị CTEPH đòi hỏi phải phẫu thuật lấy nội mạc hai bên cho đến lớp giữa của các động mạch phổi. Nó đòi hỏi hạ thân nhiệt sâu và ngừng tuần hoàn ngắt quãng, không cần tưới máu não. Tỷ lệ tử vong trong bệnh viện hiện thấp đến 4.7% và thậm chí còn thấp hơn nữa trong những bệnh viện chuyên khoa tuyến cao. Phần lớn bệnh nhân sau điều trị giảm đáng kể các triệu chứng và gần như bình thường hóa huyết động. Vì sự phức tạp của cả kỹ thuật phẫu thuật và quản lý chu phẫu, PEA nên được thực hiện tại các trung tâm chuyên khoa. Để xét đủ điều kiện phẫu thuật đòi hỏi phải có quyết định trong một cuộc hội chẩn kỹ lưỡng của nhóm CTEPH đa chuyên khoa bao gồm các bác sĩ phẫu thuật có kinh nghiệm về PEA, bác sĩ can thiệp hoặc bác sĩ tim mạch, bác sĩ chẩn đoán hình ảnh có kinh nghiệm về hình ảnh mạch máu phổi, và các bác sĩ lâm sàng có chuyên môn về PH. Nhóm CTEPH nên chẩn đoán xác định, đánh giá khả năng tiếp cận phẫu thuật của sự tắc nghẽn mạn sau huyết khối (phẫu thuật có thực hiện được không) và xem xét các nguy cơ liên quan đến bệnh đồng mắc (khả năng phẫu thuật trên bệnh lý). Khả năng phẫu thuật của bệnh nhân CTEPH được xác định bởi nhiều yếu tố khó mà chuẩn hóa được. Những điều này có liên quan đến sự phù hợp của bệnh nhân, chuyên môn của nhóm phẫu thuật và các nguồn lực sẵn có. Tiêu chí chung bao gồm phân tầng chức năng trước mổ của Hiệp hội Tim mạch New York (NYHA) và khả năng tiếp cận phẫu thuật của huyết khối trong động mạch phổi chính, thùy hoặc phân thùy. Chỉ có tuổi cao không phải là chống chỉ định cho phẫu thuật. Không có ngưỡng huyết động hoặc thước đo rối loạn chức năng RV nào để loại trừ PEA.
Dữ liệu từ cơ quan đăng bộ quốc tế CTEPH, được thiết lập tại 27 trung tâm để đánh giá kết cục dài hạn và các yếu tố tiên đoán kết cục trên 679 bệnh nhân được phẫu thuật và không phẫu thuật, cho thấy tỷ lệ sống còn 3 năm ước tính là 89% ở bệnh nhân phẫu thuật và 70% ở bệnh nhân không phẫu thuật. Tỷ lệ tử vong liên quan đến phân loại chức năng NYHA, áp lực RA, và tiền sử ung thư. Trong đăng bộ tiến cứu này, tiên lượng lâu dài của bệnh nhân được phẫu thuật tốt hơn so với kết cục của bệnh nhân không phẫu thuật. Các tương quan khác của tỷ lệ tử vong là điều trị bắc cầu bằng thuốc giãn mạch phổi, PH sau phẫu thuật, các biến chứng của phẫu thuật, và các thủ thuật tim bổ sung ở bệnh nhân phẫu thuật và các bệnh kèm theo như bệnh mạch vành, suy tim trái và bệnh phổi tắc nghẽn mạn tính ở bệnh nhân không phẫu thuật. Một báo cáo gần đây đã xác định PAP trung bình ≥38 mmHg và PVR ≥425 dyn*s*cm-5 là yếu tố quyết định tiên lượng xấu ở những người sống sót trong nhóm điều trị CTEPH bằng phẫu thuật.
ECMO sau phẫu thuật được khuyến cáo là tiêu chuẩn chăm sóc ở những trung tâm PEA. Phù phổi sớm do tái tưới máu sau phẫu thuật có thể cần ECMO tĩnh mạch- động mạch, và PH nghiêm trọng dai dẳng có thể bắc cầu để ghép phổi cấp cứu với ECMO. Sau PEA, bệnh nhân nên được theo dõi tại các trung tâm CTEPH để loại trừ PH dai dẳng hoặc tái phát, với xem xét ít nhất một đánh giá huyết động lúc 6-12 tháng sau can thiệp.
Nong bóng động mạch phổi
Trong thập kỷ qua, nong bóng động mạch phổi (BPA) xuất hiện như một phương pháp hiệu quả trong điều trị CTEPH bằng kỹ thuật không mổ. Nó cho phép làm giãn nở chỗ tắc nghẽn xuống đến các mạch máu hạ phân thùy, nơi mà không thể tiếp cận phẫu thuật. BPA là một thủ thuật từng bước đòi hỏi nhiều công đoạn riêng biệt (thường là 4-10). Điều này là cần thiết để tới được tất cả các thùy phổi ít được tưới máu, đồng thời giảm bớt lượng chất tương phản và bức xạ mà người bệnh phải nhận.
Định vị động mạch phổi đoạn xa đòi hỏi chuyên môn đặc biệt, vì sự phức tạp và đa dạng của cây động mạch phổi so với các giường mạch máu khác ở mỗi cá nhân. Các biến chứng thường là chấn thương do dây dẫn và do bóng, có thể dẫn đến chảy máu trong phổi, ho ra máu và tổn thương phổi tái tưới máu. Thông thường, chảy máu sẽ tự hết, nhưng đôi khi nó phải được kiểm soát bởi bơm bóng tạm thời gần với vị trí thủng; đôi khi cần phải tắc mạch. Thiếu oxy máu nhẹ là thường gặp và có thể được kiểm soát bằng cách cung cấp oxy. Thông khí cơ học hoặc ECMO hiếm khi cần thiết.
Đăng bộ lớn nhất được công bố cho đến nay bao gồm 249 bệnh nhân với tuổi trung bình 61.5 tuổi, được điều trị bằng BPA từ năm 2004 đến 2013 trong bảy trung tâm ở Nhật Bản. PAP trung bình giảm từ 43 đến 24 mmHg sau khi kết thúc các công đoạn BPA, và kết quả này duy trì ở 196 bệnh nhân được thông tim phải theo dõi. Biến chứng gặp ở 36% bệnh nhân, bao gồm chấn thương phổi (18%), ho ra máu (14%) và thủng động mạch phổi (2.9%). Sau BPA, tỷ lệ tử vong trong 30 ngày là 2.6% và tỷ lệ sống còn chung 1 năm là 97%.
Hầu hết các thủ thuật BPA được thực hiện ở những bệnh nhân không thể phẫu thuật về Mặt kỹ thuật, nhưng phương pháp này cũng được sử dụng trong điều trị PH kéo dài sau PEA. Rất ít can thiệp BPA cứu mạng được thực hiện ở những bệnh nhân không ổn định vẫn đang còn ECMO sau PEA không hiệu quả.
Điều trị nội khoa
Điều trị nội khoa tối ưu cho CTEPH bao gồm thuốc chống đông, cũng như thuốc lợi tiểu và oxy trong trường hợp suy tim hoặc thiếu oxy máu. Khuyến cáo dùng thuốc chống đông đường uống suốt đời với VKA, và cũng dùng sau khi PEA hoặc BPA thành công. Không có dữ liệu về hiệu quả và an toàn của NOAC.
Bệnh vi mạch phổi trong CTEPH là lý do thử nghiệm các loại thuốc đã được phê duyệt cho tăng áp động mạch phổi trên bệnh này. Dựa trên dữ liệu hiện có, điều trị nội khoa CTEPH bằng liệu pháp nhắm trúng đích hiện đã được chứng minh là dùng được trên bệnh nhân không thể phẫu thuật về Mặt kỹ thuật, cũng như cho bệnh nhân PH kéo dài sau PEA. Cho đến nay, loại thuốc duy nhất được phê duyệt cho CTEPH không phẫu thuật hoặc PH dai dẳng/tái phát sau PEA là riociguat, một thuốc uống kích thích guanylate cyclase hòa tan. Trong một thử nghiệm tiến cứu ngẫu nhiên 261 bệnh nhân CTEPH không phẫu thuật hoặc PH dai dẳng/tái phát sau PEA, điều trị bằng riociguat tăng khoảng cách 6 phút đi bộ và giảm PVR có ý nghĩa. Trong một mẫu tương tự với 157 bệnh nhân, chất đối vận thụ thể endothelin kép bosentan cho thấy tác động tích cực đến huyết động, nhưng không quan sát thấy được cải thiện dung tích gắng sức và không đạt được kết cục chính. Một chất đối vận thụ thể endothelin kép khác, macitentan, đã cho thấy cải thiện đáng kể PVR và khoảng cách 6 phút đi bộ so với giả dược trong một thử nghiệm giai đoạn II tập trung vào các bệnh nhân CTEPH không thể phẫu thuật. Hiện tại, riociguat đang được kiểm tra trong các thử nghiệm tập trung vào tính hiệu quả và an toàn của nó: (i) là liệu pháp bắc cầu cho bệnh nhân được lên lịch làm PEA (NCT 03273257) và (ii) so sánh với BPA (NCT 02634203).
Nhìn chung, các tác dụng làm xấu đi trên lâm sàng với các thuốc được thử nghiệm trong RCT ở bệnh nhân CTEPH vẫn chưa được làm rõ. Hơn nữa, không có dữ liệu về điều trị nội khoa ở những bệnh nhân có thể phẫu thuật được nhưng bệnh đồng mắc không cho phép hoặc ở những người từ chối phẫu thuật. Kết hợp thuốc ngoài hướng dẫn (off-label) được phê duyệt cho tăng áp động mạch phổi đã được đề xuất cho bệnh nhân CTEPH có biểu hiện rối loạn huyết động nghiêm trọng, nhưng cho đến nay chỉ có dữ liệu tiến cứu hạn chế.
Điều trị nội khoa không được chỉ định ở những người sống sót sau PE cấp có triệu chứng kèm ghi nhận tắc nghẽn sau huyết khối nhưng không có PH khi thông tim phải lúc nghỉ (CTED).
Chiến lược theo dõi bệnh nhân sau thuyên tắc phổi
Hình 8 hiển thị một chiến lược theo dõi được đề xuất cho những người sống sót sau cấp tính PE sau khi xuất viện. Đánh giá bệnh nhân 3-6 tháng sau đợt PE cấp tính được khuyến cáo để đánh giá độ dai dẳng (hoặc khởi phát mới) và mức độ nghiêm trọng của chứng khó thở hoặc hạn chế chức năng và kiểm tra các dấu hiệu tái phát VTE, ung thư, hoặc biến chứng chảy máu của thuốc chống đông máu. Độ nặng của khó thở có thể được đánh giá bằng thang đo của Hội đồng nghiên cứu y tế (MRC); hoặc có thể dùng cách phân loại chức năng của Tổ chức Y tế Thế giới (dữ liệu bổ sung Bảng 16).
Ở những bệnh nhân phàn nàn về khó thở dai dẳng và hiệu quả thể chất kém, TTE nên được coi là bước tiếp theo để đánh giá xác suất của PH (mãn tính) và có thể là CTEPH. Các tiêu chí và phân độ xác suất PH được định nghĩa bởi hướng dẫn hiện nay của ESC, và được liệt kê trong dữ liệu bổ sung Bảng 17 và 18. Bệnh nhân có xác suất PH cao trên siêu âm tim, hoặc những người có xác suất trung bình kết hợp với mức NT-proBNP tăng hoặc các yếu tố nguy cơ/thúc đẩy CTEPH, chẳng hạn như những thứ được liệt kê trong Bảng 13, nên được xem xét làm xạ hình V/Q.
Nếu các khiếm khuyết tưới máu không tương hợp được tìm thấy trên xạ hình V/Q, thì bệnh nhân được chỉ định chuyển đến trung tâm chuyên khoa về PH hoặc CTEPH để chẩn đoán thêm. Mặt khác, nếu xạ hình V/Q là bình thường và các triệu chứng bệnh nhân vẫn không giải thích được, có thể thực hiện CPET. Vì cung cấp được bằng chứng về giảm dung tích hiếu khí tối đa nên CPET có thể cho biết có cần tái khám tiếp theo và giúp xác định những bệnh nhân cần phục hồi chức năng phổi, chương trình tập thể dục hoặc giảm cân. CPET cũng có thể hữu ích ở những bệnh nhân nghi ngờ CTEPH và đồng mắc bệnh lý tim trái và/hoặc bệnh lý hô hấp; trong những trường hợp như vậy, nó có thể giúp thiết lập các yếu tố hạn chế chính và do đó đặt ưu tiên cho chiến lược điều trị.
Đối với những bệnh nhân không thấy khó thở hoặc không bị hạn chế chức năng khi theo dõi 3-6 tháng sau PE cấp tính nhưng có các yếu tố nguy cơ/thúc đẩy CTEPH (Bảng 13), tái khám sau đó có thể được lên lịch và bệnh nhân phải được dặn dò quay trở lại nếu các triệu chứng xuất hiện. Ngoài ra, TTE có thể được xem xét để đánh giá xác suất PH.
aĐánh giá mức độ dai dẳng (hoặc khởi phát mới) và độ nặng của chứng khó thở hoặc hạn chế chức năng, đồng thời kiểm tra các dấu hiệu tái phát VTE, ung thư, hoặc biến chứng chảy máu của thuốc chống đông máu.
bThang đo của Hội đồng nghiên cứu y khoa (Medical Research Council) có thể được sử dụng để chuẩn hóa việc đánh giá khó thở, hoặc sử dụng phân loại khả năng gắng sức của Tổ chức Y tế Thế giới (dữ liệu bổ sung Bảng 16).
cTheo định nghĩa của hướng dẫn ESC/ERS về chẩn đoán và điều trị tăng áp phổi (dữ liệu bổ sung Bảng 17 và 18).
dCác yếu tố nguy cơ và yếu tố thúc đẩy CTEPH được liệt kê trong Bảng 13.
eTest gắng sức tim phổi, nếu bệnh viện có chuyên môn và nguồn lực thích hợp; kết quả bất thường bao gồm, cùng với những cái khác, giảm dung tích hiếu khí tối đa (đỉnh tiêu thụ oxy), giảm thông khí tương đương cho carbon dioxide và giảm áp lực carbon dioxide cuối thì thở ra.
fXem xét CPET trong quá trình chẩn đoán.
Ngoài các phương pháp sàng lọc và chẩn đoán được đề nghị, một mô hình tích hợp chăm sóc bệnh nhân sau PE nên được cung cấp, có tính đến cơ sở hạ tầng và năng lực cung cấp được bởi hệ thống y tế của từng quốc gia. Mô hình nên bao gồm các y tá có trình độ phù hợp, làm việc liên chuyên khoa với các bác sĩ trong chăm sóc cả bệnh nhân PE trong bệnh viện và ngoài bệnh viện, phác đồ điều trị được chuẩn hóa phù hợp với năng lực của từng bệnh viện và các nhánh giới thiệu hai chiều giữa bác sĩ đa khoa và bệnh viện. Những mô hình như vậy đảm bảo chuyển tiếp suôn sẻ giữa các chuyên gia trong bệnh viện và các bác sĩ điều trị; cung cấp liên tục và dễ dàng tiếp cận chăm sóc cùng với thông tin và giáo dục; tôn trọng mong muốn của bệnh nhân, những người trong gia đình và môi trường xã hội của bệnh nhân. Trong bối cảnh này, các mô hình chăm sóc dựa vào y tá để theo dõi tiếp đã thấy có hiệu quả sau hội chứng vành cấp, trong quản lý các bệnh mãn tính dựa vào chăm sóc ban đầu, và trong tự quản lý dựa vào cộng đồng. Một nghiên cứu được công bố về sự chăm sóc của 42 bệnh nhân được theo dõi dựa vào y tá tại phòng khám ngoại trú về tăng áp động mạch phổi (PAH)/CTEPH cho thấy kết quả khả quan. Trong các lần bệnh nhân tái khám, các y tá đủ trình độ chuyên môn sẽ sàng lọc các triệu chứng cơ năng và thực thể của VTE tái phát hoặc biến chứng của điều trị, và đánh giá việc tuân thủ điều trị bằng thuốc. Điều dưỡng làm việc phối hợp với bệnh nhân sử dụng nền tảng hành vi và trao đổi tạo động lực, để xác định và điều chỉnh các yếu tố nguy cơ liên quan (cai thuốc lá, chế độ ăn uống, hoạt động thể chất và tập thể dục). Ngoài ra, họ thúc đẩy các kỹ năng tự quản lý như việc sử dụng vớ nén, tăng vận động một cách an toàn, tăng nhận thức về các dấu hiệu tái phát, hoặc biến chứng.
Khuyến cáo theo dõi sau thuyên tắc phổi cấp
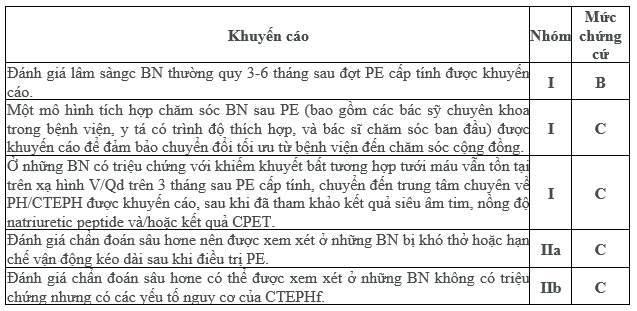
aPhân loại khuyến cáo
bMức độ chứng cứ
cĐối với các triệu chứng gợi ý tái phát, chảy máu, ác tính hoặc hạn chế gắng sức khởi phát mới hay dai dẳng và quyết định kéo dài điều trị thuốc chống đông máu.
dNgoài ra, CT năng lượng kép có thể được sử dụng, nếu có chuyên môn và nguồn lực phù hợp sẵn có tại chỗ.
eĐược đề cập trong lưu đồ hiển thị ở Hình 8 f Các yếu tố rủi ro và điều kiện tiên quyết đối với CTEPH được liệt kê trong Bảng 13.
THUYÊN TẮC PHỔI KHÔNG DO HUYẾT KHỐI
Phần này được bao gồm trong Dữ liệu bổ sung có sẵn trực tuyến trên các trang web EHJ và ESC (www.escardio.org/guferences).
THÔNG ĐIỆP CHÍNH
Nhóm chuyên trách ESC đã chọn 10 thông điệp và quy tắc chính đơn giản để hướng dẫn các bác sĩ trong chẩn đoán và quản lý PE:
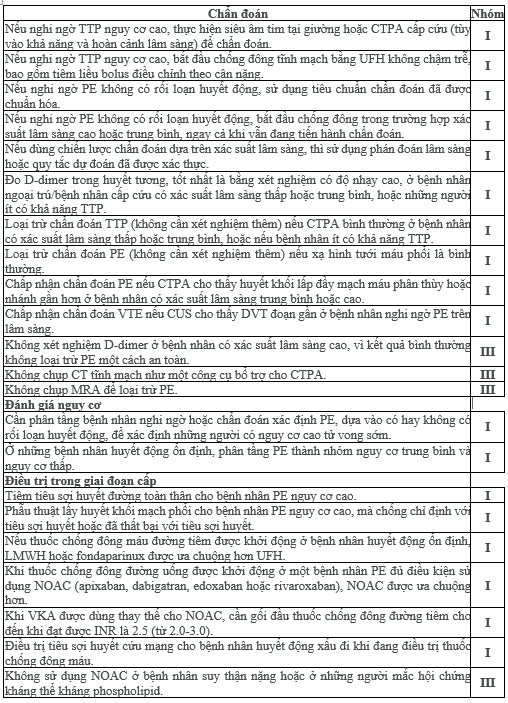
Ở những bệnh nhân có biểu hiện rối loạn huyết động, thực hiện TTE tại giường như một bước nhanh chóng, ngay lập tức để phân biệt nghi ngờ PE nguy cơ cao với các tình huống đe dọa tính mạng cấp tính khác.
Nếu bạn nghi ngờ PE cấp tính, hãy sớm điều trị bằng thuốc chống đông máu càng sớm càng tốt, cả khi công việc chẩn đoán vẫn đang diễn ra, trừ khi bệnh nhân đang chảy máu hoặc có chống chỉ định tuyệt đối với điều trị này.
Sử dụng các lưu đồ chẩn đoán PE được khuyến cáo và được xác thực, bao gồm các đánh giá xác suất lâm sàng (tiền cận lâm sàng) và xét nghiệm D-dimer được chuẩn hóa. Chúng giúp tránh những chẩn đoán hình ảnh không cần thiết, đắt tiền và có khả năng gây hại và phơi nhiễm với bức xạ ion hóa.
Nếu kết quả CTPA gợi ý PE chỉ một hạ phân thùy, hãy xem xét khả năng dương tính giả. Thảo luận về kết quả này một lần nữa với bác sĩ chẩn đoán hình ảnh và/hoặc tìm kiếm ý kiến thứ hai để tránh chẩn đoán sai và điều trị chống đông không cần thiết và có thể gây hại.
Chẩn đoán xác định PE ở bệnh nhân, không rối loạn huyết động, phải tiếp tục đánh giá nguy cơ lâm sàng, đánh giá kích thước và/hoặc chức năng RV và xét nghiệm dấu ấn sinh học khi thích hợp. Những thông tin này sẽ giúp bạn quyết định có cần điều trị tái tưới máu hoặc để theo dõi bệnh nhân có nguy cơ cao, hoặc xem xét khả năng xuất viện sớm và tiếp tục chống đông ngoại trú cho bệnh nhân có nguy cơ thấp.
Ngay sau khi bạn chẩn đoán (hoặc nghi ngờ mạnh mẽ) PE có nguy cơ cao, hãy lựa chọn phương pháp tái tưới máu tốt nhất (tiêu sợi huyết toàn thân, phẫu thuật lấy huyết khối, hoặc điều trị trực tiếp qua catheter) cân nhắc các yếu tố nguy cơ của bệnh nhân, nguồn lực và chuyên môn có sẵn tại bệnh viện của bạn. Đối với những bệnh nhân PE nguy cơ trung bình- cao, tái tưới máu không phải là điều trị đầu tay, nhưng bạn nên lập kế hoạch chiến lược quản lý trong tương lai với nhóm của bạn để có một kế hoạch dự phòng sẵn sàng nếu tình hình xấu đi.
Ưu tiên chống đông máu bằng NOAC hơn so với phác đồ LMWH-VKA ’truyền thống’ trừ khi bệnh nhân có chống chỉ định loại thuốc này.
Luôn nhớ rằng, ngoại trừ PE cấp tính khởi phát bởi một yếu tố nguy cơ thoáng qua mạnh/có thể hồi phục, còn lại thì luôn có nguy cơ VTE tái phát trong suốt cuộc đời sau lần PE đầu tiên. Do đó, cần tái khám cho bệnh nhân sau 3 - 6 tháng đầu điều trị chống đông, cân nhắc giữa lợi ích và nguy cơ của việc tiếp tục điều trị và quyết định việc kéo dài thời gian và liều điều trị chống đông máu, cũng cần cân nhắc mong muốn của bệnh nhân. Không quên đề nghị bệnh nhân khám theo dõi định kỳ, ví dụ hàng năm.
Nếu bạn nghi ngờ PE ở bệnh nhân đang mang thai, hãy xem xét các con đường chẩn đoán và lưu đồ có gồm chụp CTPA hoặc xạ hình V/Q, có thể được sử dụng an toàn trong thai kỳ.
Sau PE cấp tính, bệnh nhân không nên bị mất dấu. Ngoài việc kiểm tra các dấu hiệu có thể tái phát VTE, ung thư, hoặc biến chứng chảy máu của thuốc chống đông, còn cần phải hỏi bệnh nhân xem có khó thở kéo dài hay khởi phát mới hoặc hạn chế chức năng không. Nếu có, triển khai công việc chẩn đoán theo giai đoạn để loại trừ CTEPH hoặc bệnh thuyên tắc huyết khối mạn tính, và để phát hiện/điều trị bệnh đi kèm hoặc các thoái hóa ‘đơn giản’. Theo dõi bằng hình ảnh không được khuyến cáo thường quy ở một bệnh nhân không có triệu chứng, nhưng nó có thể được xem xét ở những bệnh nhân có yếu tố nguy cơ tiến triển CTEPH.
KHOẢNG TRỐNG CHỨNG CỨ
Chẩn đoán
Phương pháp tối ưu để điều chỉnh ngưỡng D-dimer (dựa trên tuổi bệnh nhân hoặc trong kết hợp với xác suất lâm sàng), cho phép loại trừ PE đồng thời giảm số lượng chẩn đoán hình ảnh không cần thiết đến mức tối thiểu, vẫn còn cần xác định.
Giá trị chẩn đoán và ý nghĩa lâm sàng của hình ảnh khuyết thuốc chỉ tại đơn độc một hạ phân thùy trong kỷ nguyên CTPA hiện đại vẫn còn gây tranh cãi.
Không có dữ liệu mạnh mẽ nào để hướng dẫn quyết định xem liệu có nên điều trị PE tình cờ phát hiện với thuốc chống đông máu so với chiến lược thận trọng chờ đợi.
Đối với những bệnh nhân bị đau ngực không do chấn thương, lợi ích so với nguy cơ của Chụp CT mạch máu ’loại trừ ba thứ’ (bệnh động mạch vành, PE, và bóc tách động mạch chủ) cần đánh giá thêm trước khi cách tiếp cận đó có thể được khuyến cáo thường quy.
Đánh giá độ nặng của thuyên tắc phổi và nguy cơ tử vong sớm
Sự kết hợp tối ưu, phù hợp nhất về Mặt lâm sàng (và ngưỡng cắt) của các yếu tố dự đoán lâm sàng và sinh hóa về tử vong sớm liên quan đến PE vẫn còn được xác định, đặc biệt liên quan đến việc xác định các ứng cử viên có thể điều trị tái tưới máu trong số bệnh nhân có PE nguy cơ trung bình.
Sự cần thiết phải đánh giá tình trạng RV ngoài các thông số lâm sàng, để phân loại một bệnh nhân cấp có triệu chứng đang có nguy cơ thấp hay nguy cơ trung bình, cần được xác nhận bằng các nghiên cứu tiến cứu (đoàn hệ) về xử trí.
Điều trị trong giai đoạn cấp tính
Lợi ích lâm sàng so với nguy cơ trong giảm liều tiêu sợi huyết và các phương thức tái tưới máu bằng catheter ở bệnh nhân PE nguy cơ trung bình- cao nên được đánh giá trong các thử nghiệm ngẫu nhiên tiến cứu.
Vị trí của ECMO trong xử trí PE cấp nguy cơ cao đang chờ ủng hộ bằng các bằng chứng bổ sung từ các nghiên cứu (đoàn hệ) tiến cứu về quản lý.
Thuốc và liệu trình chống đông tối ưu ở bệnh nhân suy thận và CrCl <30 mL/phút vẫn chưa rõ ràng.
Tiêu chí lựa chọn bệnh nhân xuất viện sớm và điều trị PE ngoại trú, và đặc biệt là nhu cầu đánh giá tình trạng RV bằng các phương pháp hình ảnh và/hoặc các chỉ dấu xét nghiệm ngoài việc tính toán điểm số lâm sàng, cần được xác nhận thêm trong các nghiên cứu đoàn hệ tiến cứu.
Điều trị mạn tính và phòng ngừa tái phát
Giá trị lâm sàng và ý nghĩa điều trị khả dĩ của các mô hình hoặc điểm số đánh giá nguy cơ tái phát VTE và nguy cơ chảy máu khi điều trị chống đông máu, cần phải được xem xét lại trong thời đại NOAC.
Hiệu quả của điều trị kéo dài với liều giảm, hoặc apixaban hoặc rivaroxaban, nên được làm rõ ở những bệnh nhân có nguy cơ cao tái phát PE.
Bằng chứng hỗ trợ hiệu quả và an toàn của NOAC cho việc điều trị PE ở bệnh nhân ung thư cần được mở rộng bởi các nghiên cứu sâu hơn.
Ở bệnh nhân ung thư, liệu trình và liều chống đông sau 6 tháng đầu cần được làm rõ và thử nghiệm trong tương lai.
Thời gian tối ưu để ngừng điều trị chống đông máu sau một tập PE cấp tính ở bệnh nhân ung thư vẫn chưa được xác định.
Thuyên tắc phổi và thai kỳ
Các lưu đồ chẩn đoán PE trong thai kỳ, sử dụng các kỹ thuật chẩn đoán hình ảnh hiện đại và liều phóng xạ thấp, cần phải được thử nghiệm tiến cứu trong các nghiên cứu đoàn hệ đủ tầm.
Tranh cãi vẫn còn tồn tại về liều và liệu trình LMWH tối ưu để điều trị PE khi mang thai.
NOAC không được phép sử dụng khi mang thai. Tuy nhiên, nếu có sử dụng với những loại thuốc này trong thai kỳ mặc dù đã cảnh báo, bất kỳ tác dụng có thể có trên thai nhi nên được thu thập để cung cấp thông tin chính xác hơn về những nguy cơ và biến chứng của những thuốc này, và điều chỉnh các hướng dẫn cho các bác sĩ trong tương lai.
Di chứng lâu dài của thuyên tắc phổi
Chiến lược theo dõi tối ưu, bao gồm phổ các xét nghiệm chẩn đoán có thể cần thiết, ở những bệnh nhân có triệu chứng kéo dài và giới hạn chức năng sau khi PE cấp tính cần phải được xác định và xác thực trong tương lai.
Trong trường hợp không có triệu chứng kéo dài hoặc giới hạn chức năng sau PE cấp tính, một tiêu chí xác định bệnh nhân có nguy cơ tiến triển CTEPH có thể đủ mạnh để thay thế công việc chẩn đoán tiếp theo, đòi hỏi phải xây dựng và xác thực thêm trong các nghiên cứu đoàn hệ tương lai.
NHỮNG ĐIỀU ‘NÊN LÀM’ VÀ ‘KHÔNG NÊN LÀM’ TỪ PHÁC ĐỒ NÀY
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






