️ Quản lý chăm sóc tích cực người lớn bị nhiễm virus đường hô hấp nặng tại cộng đồng ( P1)
TÓM TẮT
Với việc sử dụng rộng rãi các xét nghiệm phân tử, mầm bệnh virus ngày càng được công nhận ở những bệnh nhân người lớn bị bệnh nghiêm trọng với bệnh hô hấp nặng mắc phải tại cộng đồng; Các nghiên cứu đã phát hiện nhiễm virus đường hô hấp (RVIs, respiratory viral infections) ở 17-53% bệnh nhân như vậy. Ngoài ra, các mầm bệnh mới bao gồm các coronavirus của động vật như các tác nhân gây ra Hội chứng hô hấp cấp tính nặng (SARS), Hội chứng hô hấp Trung Đông (MERS) và coronavirus mới 2019 (nCoV 2019) vẫn đang được xác định. Bệnh nhân bị RVI nặng cần được chăm sóc tại ICU thường bị suy hô hấp do thiếu oxy. Oseltamivir là chất ức chế neuraminidase được sử dụng rộng rãi nhất để điều trị cúm; dữ liệu cho thấy sử dụng sớm có liên quan đến việc giảm tỷ lệ tử vong ở những bệnh nhân bị cúm nặng. Hiện tại, không có liệu pháp chống vi-rút nào về hiệu quả đã được chứng minh đối với các RVI nặng khác. Một số biện pháp can thiệp bằng thuốc bổ trợ đã được nghiên cứu về tác dụng điều hòa miễn dịch của họ, bao gồm macrolide, corticosteroid, thuốc ức chế cyclooxygenase-2, sirolimus, statin, huyết tương miễn dịch chống cúm và vitamin C, nhưng hiện tại không được khuyến cáo sử dụng trong RVIs. Chăm sóc hỗ trợ dựa trên bằng chứng là cơ sở chính để kiểm soát nhiễm virus đường hô hấp nặng. Thông khí không xâm lấn ở bệnh nhân RVI nặng gây suy hô hấp thiếu oxy cấp tính và viêm phổi có liên quan đến khả năng cao chuyển sang thở máy xâm lấn. Kiến thức hiện có hạn chế nhấn mạnh sự cần thiết của dữ liệu về chăm sóc hỗ trợ và liệu pháp dược lý bổ trợ dành riêng cho bệnh nhân bị bệnh nặng với RVI nặng. Cần có những thiết kế thực dụng và hiệu quả hơn để thử nghiệm các phương pháp trị liệu khác nhau cả riêng lẻ và kết hợp.
|
Cần nhớ Chăm sóc hỗ trợ dựa trên bằng chứng là cơ sở chính để kiểm soát nhiễm virus đường hô hấp nặng. Điều trị sớm bằng thuốc ức chế neuraminidase có liên quan đến việc giảm tỷ lệ tử vong trong bệnh cúm nặng. Cần có những thiết kế thử nghiệm thực dụng và hiệu quả, để thử nghiệm nhiều phương pháp trị liệu điều tra, riêng lẻ và kết hợp. |
GIỚI THIỆU
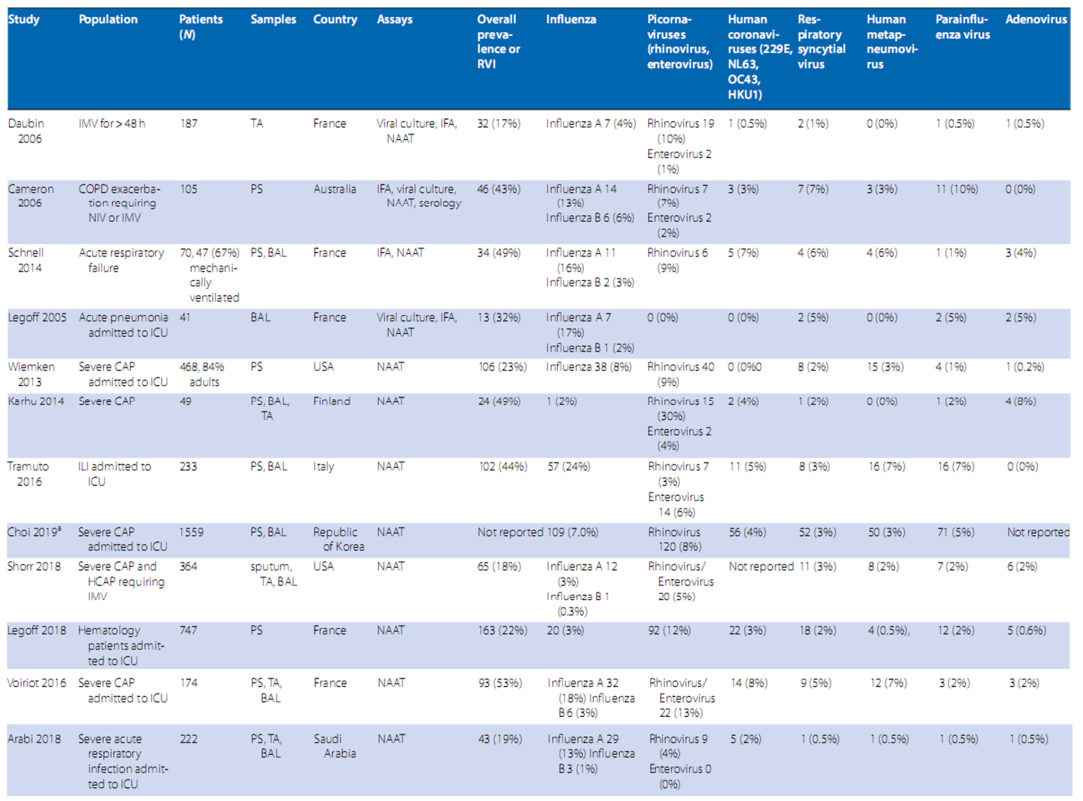
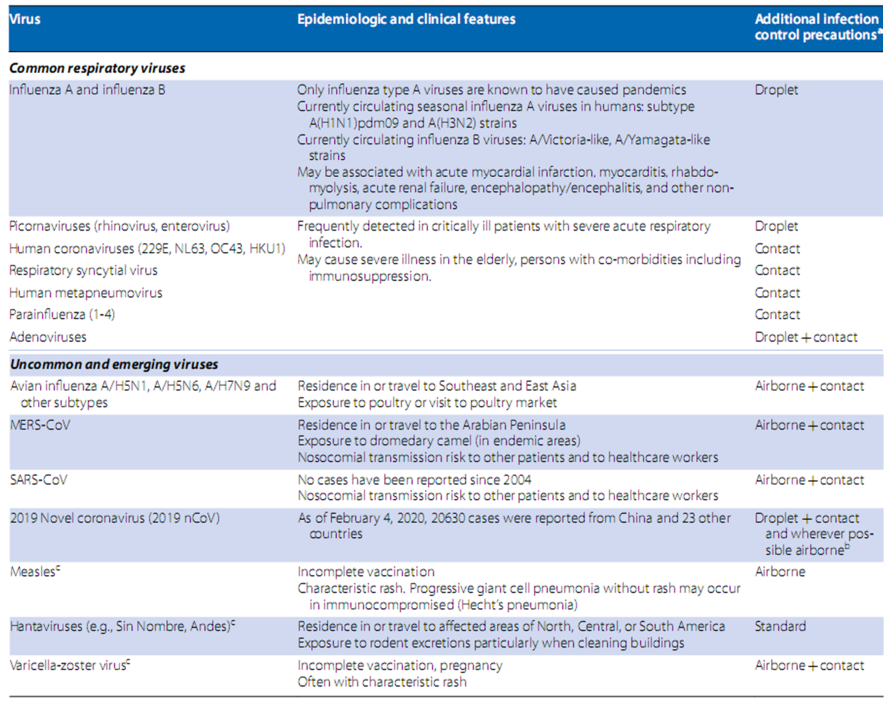
Với việc sử dụng rộng rãi các xét nghiệm phân tử, mầm bệnh virus ngày càng được phát hiện ở những bệnh nhân người lớn bị bệnh nặng với bệnh hô hấp; các nghiên cứu đã báo cáo tỷ lệ lưu hành từ 17% đến 53% bệnh nhân (Bảng 1), tùy thuộc vào thiết kế nghiên cứu, loại mẫu, thời gian mắc bệnh và phương pháp xét nghiệm. Các loại vi-rút thông thường có thể gây nhiễm trùng đường hô hấp nặng (RVIs) bao gồm vi-rút cúm A và B, picornavirus (rhovovirus, enterovirus [như: enterovirus D68]), coronavirus ở người (229E, NL63, OC43, HKU1), virut hợp bào hô hấp (RSV), metapneumovirus ở người, virus parainfluenza và adenovirus (Bảng 1 và 2). Các mầm bệnh mới bao gồm các coronavirus động vật như các tác nhân gây ra Hội chứng hô hấp cấp tính nặng (SARS), Hội chứng hô hấp Trung Đông (MERS) và coronavirus mới 2019 (2019 nCoV) vẫn đang được xác định (Bảng 2).
Việc thiết lập nguyên nhân giữa các virus được phát hiện trong bệnh phẩm hô hấp và bệnh lâm sàng đôi khi rất khó khăn, vì (1) phát hiện một số tác nhân (ví dụ, picornavirus) ở đường hô hấp trên có thể chỉ ra nhiễm trùng không triệu chứng hoặc nhẹ, (2) mẫu đường hô hấp trên có thể là âm tính mặc dù những người có mẫu đường hô hấp dưới dương tính, và (3) nhiễm trùng thứ cấp và nhiễm nấm thường ít khi được xác định chung [1]. Tuy nhiên, người ta thường tin rằng hầu hết các loại virus đường hô hấp có thể gây bệnh nặng, đặc biệt là ở người cao tuổi, những người mắc bệnh đồng mắc (đặc biệt là ức chế miễn dịch), và đôi khi ở những người khỏe mạnh trước đây, ngoài việc dễ bị nhiễm trùng thứ phát [2].
Mục tiêu của tổng quan tường thuật này là phác thảo kiến thức hiện tại về quản lý người người lớn cần nhập viện ICU đối với nhiễm trùng đường hô hấp cấp tính nặng mắc phải do cộng đồng (SARI) do RVIs. Đánh giá này tập trung vào các mầm bệnh virus truyền qua đường hô hấp. Nhiễm trùng hô hấp với các mầm bệnh virus khác, chẳng hạn như cytomegalovirus và virus herpes simplex, không được thảo luận trong tổng quan này.
ĐIỀU TRỊ BẰNG THUỐC KHÁNG VI-RÚT
Thông thường các tác nhân chống vi-rút có sẵn cho các RVI khác nhau được tóm tắt trong Bảng 3 [3]. Rất ít thử nghiệm đối chứng ngẫu nhiên đã được hoàn thành ở những bệnh nhân nhập viện vì RVI nặng; gần đây đã hoàn thành các thử nghiệm nitazoxanide ở bệnh nhân SARI và thuốc ức chế RSV presatovir ở bệnh nhân RSV người lớn cho kết quả âm tính [4, 5]. Phương pháp điều trị bằng thuốc kháng vi-rút cho bệnh cúm đã được nghiên cứu rộng rãi nhất và được thảo luận ngắn gọn dưới đây. Một số tác nhân chống vi-rút khác đối với cúm, RSV và các RVI khác đang tiến triển trong nghiên cứu lâm sàng [6]. Các nghiên cứu có kiểm soát về lopinavir/ ritonavir kết hợp với interferon-beta ở bệnh nhân MERS nhập viện và lopinavir/ritonavir và interferon-alpha 2b do 2019-nCoV nhập viện.
Bảng 1 Tỷ lệ nhiễm virus đường hô hấp mắc phải tại cộng đồng (RVIs) ở bệnh nhân bệnh nặng
Thuốc ức chế Neuraminidase
Trong số các chất ức chế neuraminidase (NAI), oseltamivir đường uống là tác nhân có sẵn rộng rãi nhất. Trong một phân tích tổng hợp dữ liệu cá nhân của bệnh nhân nhập viện bị nhiễm vi rút cúm A (H1N1) pdm09 (n = 29 234 bệnh nhân từ 78 nghiên cứu), điều trị NAI (hầu như chỉ có oseltamivir) có liên quan đến việc giảm tỷ lệ tử vong so với không điều trị, bao gồm trong phân nhóm bệnh nhân ICU. Điều trị sớm (trong vòng 2 ngày kể từ khi khởi phát triệu chứng) có liên quan đến việc giảm tỷ lệ tử vong so với điều trị sau đó [7]. Dữ liệu quan sát cũng cho thấy giảm tỷ lệ tử vong liên quan đến cúm A (H5N1) khi điều trị bằng oseltamivir kịp thời trước khi bắt đầu suy hô hấp [8]. Tầm quan trọng của thời gian điều trị oseltamivir đã được chứng minh trong một nghiên cứu quan sát ở 1950 bệnh nhân nhập viện ICU với cúm A (H1N1) pdm09, cho thấy xu hướng cải thiện khả năng sống sót cho những người được điều trị sớm nhất [9]. Tuy nhiên, Hướng dẫn thực hành lâm sàng của Hiệp hội bệnh truyền nhiễm Hoa Kỳ (IDSA) khuyến cáo sử dụng oseltamivir cho tất cả bệnh nhân mắc bệnh cúm, bất kể thời gian bị bệnh trước khi nhập viện [10].
Bảng 2 :Các virus đường hô hấp thường gặp và không phổ biến trong cộng đồng có thể gây nhiễm virus đường hô hấp nặng
Trong các nghiên cứu quan sát ở những bệnh nhân bị bệnh cúm nặng, liều cao hơn so với liều oseltamivir tiêu chuẩn không chứng minh được lợi ích [11,12,13]. Một RCT của oseltamivir tiêu chuẩn so với liều gấp đôi ở trẻ em và người lớn nhập viện không tìm thấy lợi thế nào đối với các điểm cuối về virus học và lâm sàng [14]. Ngoài ra, một nghiên cứu đã chứng minh sự tích lũy oseltamivir ở bệnh nhân trên cả quá trình oxygen hóa qua màng ngoài cơ thể và lọc máu tĩnh mạch liên tục dẫn đến tăng nồng độ huyết tương 4 đến 5 lần [15]. IDSA khuyến cáo không nên sử dụng thường xuyên các liều thuốc NAI được Cục quản lý Dược phẩm và Thực phẩm Hoa Kỳ phê duyệt để điều trị cúm theo mùa [10].
Thời gian điều trị theo truyền thống là 5 ngày, nhưng thời gian điều trị thường kéo dài đến 10 ngày đối với bệnh nhân bị bệnh nặng với ARDS hoặc viêm phổi hoặc những người bị suy giảm miễn dịch [10]. Cách tiếp cận này được hỗ trợ bởi dữ liệu cho thấy sự thanh thải virus cúm chậm từ đường hô hấp dưới ở những bệnh nhân bị bệnh nặng với cúm A (H1N1) pdm09 [16]. Đáng lo ngại là sự quan sát gần đây về sự xuất hiện của kháng oseltamivir ở 23% trong số 22 bệnh nhân pdm09 bị bệnh A (H1N1) và mối liên hệ với phát hiện virus dai dẳng và tỷ lệ tử vong cao hơn nhiều [17].
Dung dịch zanamivir dùng qua đường khí dung đã được sử dụng cho bệnh nhân thở máy trên cơ sở sử dụng từ thiện, nhưng công thức thương mại có chứa lactose và không nên được sử dụng để khí dung, bởi vì việc sử dụng nó có liên quan đến tắc nghẽn hệ thống dây máy thở.
Bảng 3: Các tác nhân chống vi-rút đối với các bệnh nhiễm trùng đường hô hấp mắc phải do cộng đồng (RVIs) và mức độ phù hợp với bệnh nhân bị bệnh nặng
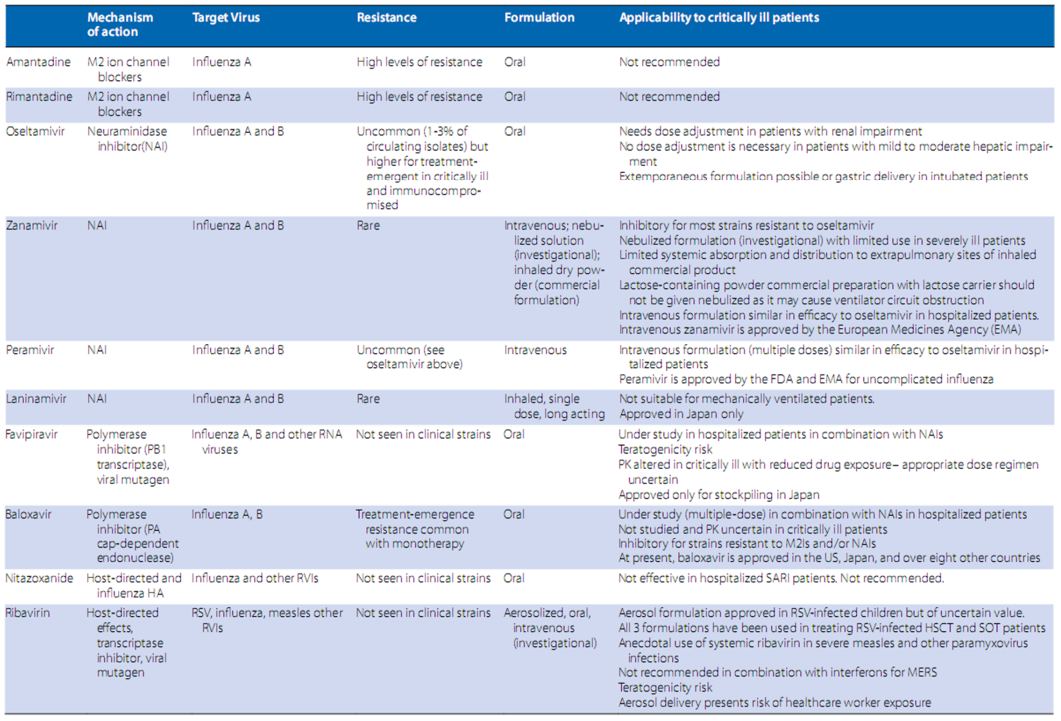
Peramivir là thuốc chống vi-rút cúm tiêm tĩnh mạch duy nhất hiện đang được Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) phê duyệt. Zanamivir tiêm tĩnh mạch gần đây đã được Cơ quan y tế châu Âu (EMA) phê duyệt (Bảng 3). Các tác nhân này dường như có hoạt tính tương đương với oseltamivir ở bệnh nhân cúm nhập viện, mặc dù một RCT so sánh hai mức liều zanamivir tiêm tĩnh mạch với oseltamivir đường uống cho thấy xu hướng thời gian mắc bệnh ngắn hơn ở bệnh nhân ICU được tiêm zanamivir liều cao hơn [18]. Mặt khác, một RCT đã thất bại trong việc chứng minh lợi ích lâm sàng với peramivir tiêm tĩnh mạch ở bệnh nhân bị cúm nhập viện [19]. Do phổ hoạt động của nó bao gồm hầu hết các vi-rútkháng oseltamivir, zanamivir tiêm tĩnh mạch được chỉ định để điều trị cúm A hoặc B nặng khi virus cúm của bệnh nhân được biết hoặc nghi ngờ kháng với các thuốc chống vi-rút cúm khác với zanamivir và/hoặc các thuốc chống siêu vi khác, bao gồm cả zanamivir dạng hít, không có sẳn (Bảng 3).
Baloxavir
Hai thử nghiệm pha III ở bệnh nhân cúm không nhập viện đã phát hiện ra rằng baloxavir đơn liều vượt trội hơn so với giả dược trong việc giảm bớt các triệu chứng cúm, và vượt trội hơn cả oseltamivir và giả dược trong việc làm giảm sự nhân lên củavirus [20, 21]. Baloxavir là thuốc ức chế các chủng kháng các thuốc hiện tại. Tuy nhiên, tần số cao xuất hiện của các biến thể với độ nhạy giảm đã được quan sát thấy trong quá trình đơn trị liệu. Một RCT mù đôi so sánh oseltamivir với sự kết hợp của oseltamivir và baloxavir hiện đang được tiến hành ở bệnh nhân nhập viện. Dữ liệu về dược động học baloxavir và chế độ liều tối ưu trong bệnh cúm nặng dẫn đến nhập viện ICU là cần thiết [20]. Hiện tại, baloxavir được chấp thuận ở Mỹ, Nhật Bản và hơn mười quốc gia khác.
CAN THIỆP BẰNG THUỐC PHỤ TRỢ
Một loạt các tác nhân đã được đề xuất để quản lý các phản ứng của vật chủ miễn dịch gây ra góp phần vào sinh bệnh học của RVI nặng [6]. Như được tóm tắt dưới đây, những loại thuốc đã được tiến hành nghiên cứu lâm sàng bao gồm macrolide, corticosteroid, thuốc ức chế cyclooxyase2, thuốc ức chế mTOR như sirolimus, statin và vitamin C liều cao. Tuy nhiên, cho đến khi có thêm bằng chứng, các thuốc này không được sử dụng cho RVI nặng trừ khi có chỉ định khác hoặc là một phần của thử nghiệm lâm sàng.
Macrolide
Kháng sinh macrolide, do tác dụng chống viêm giả định và tác dụng kháng vi-rút có thể, đã được nghiên cứu ở những bệnh nhân mắc RVI nhưng kết quả không nhất quán. Trong một RCT nhãn mở của bệnh nhân mắc bệnh cúm nhập viện (n = 107), điều trị phối hợp sớm với clarithromycin, naproxen và oseltamivir có liên quan đến việc giảm tỷ lệ tử vong và thời gian nằm viện so với điều trị đơn trị liệu bằng oseltamivir [22]. Mặt khác, trong một nghiên cứu quan sát đa trung tâm (n = 733), macrolide không liên quan đến khả năng sống sót được cải thiện ở những bệnh nhân bị bệnh nặng với cúm A (H1N1) pdm09 [23]. Ở những bệnh nhân mắc MERS (n = 349), liệu pháp macrolide không liên quan đến việc giảm tỷ lệ tử vong trong 90 ngày hoặc cải thiện độ thanh thải RNA MERS-CoV [24]. Một nghiên cứu về clarithromycin kết hợp với chất ức chế cyclooxygenase axit flufenamic ở bệnh nhân bị cúm nhập viện đang được tiến hành. Ngoài ra, macrolide cũng được kiểm tra tại một trong các lĩnh vực của thử nghiệm REMAPCAP (Thử nghiệm nền tảng thích ứng ngẫu nhiên, nhúng, đa yếu tố cho bệnh viêm phổi mắc phải cộng đồng).
Corticosteroid
Dữ liệu về việc sử dụng corticosteroid trong RVI nặng phần lớn là quan sát. Một số nghiên cứu đã chứng minh sự liên quan của việc sử dụng corticosteroid với tỷ lệ tử vong, nhiễm vi khuẩn và nấm và sự xuất hiện kháng kháng vi-rút trong viêm phổi liên quan đến cúm hoặc ARDS [25]. Một nghiên cứu (n = 607) có các yếu tố gây nhiễu ở cấp độ bệnh nhân phụ thuộc vào thời gian không tìm thấy ảnh hưởng độc lập của corticosteroid đối với tỷ lệ tử vong do cúm [26]. IDSA khuyến cáo chống lại liệu pháp bổ trợ corticosteroid ở bệnh nhân bị cúm trừ khi có chỉ định lâm sàng vì các lý do khác [10]. Trong một nghiên cứu trên bệnh nhân nhập viện với RSV (n = 50), liệu pháp corticosteroid không liên quan đến sự khác biệt đáng kể về tải lượng virus cao nhất, thời gian mất RSV, cytokine mũi hoặc tập hợp tế bào lympho, mặc dù phản ứng kháng thể với RSV hơi bị cùn [27]. Trongmột thử nghiệm ngẫu nhiên có đối chứng bao gồm 16 bệnh nhân SARS không ICU, liệu pháp hydrocortisone sớm (< 7 ngày bị bệnh) có liên quan đến tải lượng virus trong huyết tương cao hơn [28]. Trong một nghiên cứu trên bệnh nhân MERS (n = 309), liệu pháp corticosteroid không liên quan đến sự thay đổi đáng kể về tỷ lệ tử vong trong 90 ngày sau khi điều chỉnh các yếu tố gây nhiễu thay đổi theo thời gian, nhưng có liên quan đến việc thanh thải RNA MERS-CoV bị trì hoãn [29].
Thuốc ức chế Cyclooxygenase-2
Cyclooxygenase-2 có thể điều chỉnh các phản ứng viêm quá mức trong bệnh cúm nặng [30]. Ngoài nghiên cứu trên về naproxen - clarithromycin được thêm vào oseltamivir [23], kết quả sơ bộ từ RCT (n = 120) cho thấy rằng sự kết hợp của celecoxib-oseltamivir so với oseltamivir đơn thuần làm giảm tỷ lệ tử vong và cytokine ở bệnh nhân cúm A (H3N2) nhập viện mà không tăng tác dụng phụ [31].
Sirolimus
Các chất ức chế của con đường mTOR như sirolimus kết hợp với oseltamivir đã cho thấy tác dụng không nhất quán trong các mô hình chuột của cúm nặng [32, 33]. Sirolimus cũng có thể điều chỉnh các phản ứng viêm thông qua các đặc tính ức chế miễn dịch [34]. Trong một RCT nhỏ (n = 28), điều trị bằng sirolimus so với không có sirolimus ở bệnh nhân viêm phổi do cúm A (H1N1) được thở máy xâm lấn (ngoài oseltamivir và corticosteroid) dẫn đến cải thiện tình trạng thiếu oxy, rối loạn chức năng đa cơ quan và trong thời gian thở máy ngắn hơn [34]. Nghiên cứu sâu hơn về sirolimus không có corticosteroid toàn thân được lên kế hoạch ở những bệnh nhân nhập viện do cúm.
Statin
Do tác dụng chống viêm giả định, statin đã được đề xuất như là liệu pháp bổ trợ trong bệnh cúm, mặc dù các thử nghiệm lâm sàng lớn ở bệnh nhân ARDS không chứng minh được lợi ích lâm sàng [35]. Một phân tích thứ cấp của dữ liệu từ RCT sử dụng phân tích lớp tiềm ẩn cho thấy rằng bệnh nhân mắc ARDS có thể được phân loại thành các subphenotyp tăng viêm và giảm viêm, và điều trị bằng simvastatin so với giả dược có liên quan đến khả năng sống sót được cải thiện trong siêu viêm nhưng không phải ở subphenotype giảm viêm [36]. Các nghiên cứu tiếp theo là cần thiết để xem xét liệu các can thiệp dược lý bổ trợ có mang lại lợi ích trong các kiểu con mục tiêu của RVI nặng hay không.
Liệu pháp miễn dịch
Các nghiên cứu trong đó các liệu pháp miễn dịch kháng thể khác nhau đã được thêm vào điều trị bằng thuốc ức chế neuraminidase ở bệnh nhân cúm nhập viện đã mang lại kết quả không nhất quán. Một thử nghiệm ngẫu nhiên nhỏ có kiểm soát (n = 35) đã chứng minh rằng điều trị bệnh nhân bị cúm A (H1N1) pdm09 nặng bằng globulin miễn dịch (H-IVIG) có chứa hiệu giá cao các kháng thể trung hòa đặc hiệu với virus trong vòng 5 ngày kể từ khi khởi phát triệu chứng, tải lượng virus thấp hơn và giảm tỷ lệ tử vong so với IVIG thấp hơn [37]. Hai thử nghiệm pha III gần đây đã được hoàn thành ở bệnh nhân cúm theo mùa. FLU-IVIG RCT không tìm thấy tác dụng chung của IVIG siêu miễn dịch chống cúm so với giả dược về kết quả chính được đo bằngthang điểm sáu mức về tình trạng lâm sàng vào ngày 7, mặc dù các lợi ích về thuốc kháng vi-rút và lâm sàng đã được ghi nhận trong nhóm bệnh nhân mắc bệnh nhiễm virut cúm B [38]. Thử nghiệm thứ hai về huyết tương miễn dịch chống cúm hiệu giá cao và thấp đã bị chấm dứt vì vô ích vì thiếu tác dụng đối với cùng một kết quả chính [39]. Một thử nghiệm ngẫu nhiên có đối chứng giả dược đối với kháng thể đơn dòng kháng hemagglutinin MHAA4549A không chứng minh được lợi ích so với oseltamivir đơn thuần [6]. Kết quả từ những thử nghiệm gần đây cho thấy các liệu pháp kháng thể đa dòng có thể không cải thiện đáng kể kết quả trong bệnh cúm A theo mùa nặng, mặc dù giá trị có thể của chúng trong điều trị RVI nặng bằng các chủng cúm mới vẫn được xác định.
Vitamin C
Thử nghiệm gần đây của CITRIS-ALI đã chứng minh rằng việc truyền vitamin C trong 96 giờ so với giả dược với số lượng tương đối nhỏ (n = 167) của bệnh nhân nhiễm trùng huyết và ARDS không cải thiện kết quả chính của điểm số rối loạn chức năng nội tạng hoặc thay đổi dấu hiệu viêm và chấn thương mạch máu. Tuy nhiên, tỷ lệ tử vong, là một trong 46 điểm cuối thứ cấp được chỉ định trước, thấp hơn đáng kể với vitamin C [40]. Kết quả của các thử nghiệm lớn hơn đang diễn ra đang được chờ đợi và dữ liệu về RVI nặng là cần thiết.
Xem tiếp: Quản lý chăm sóc tích cực người lớn bị nhiễm virus đường hô hấp nặng tại cộng đồng ( P2)
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






