️ Tổn thương cơ bản của tế bào và mô (P2)
LẮNG ĐỌNG NGOẠI BÀO
Đặc trưng bởi sự hiện diện quá mức 1 chất hữu cơ hoặc vô cơ trong khoảng gian bào.
LẮNG ĐỌNG CHOLESTEROL
Xảy ra khi có 1 số lượng lớn cholesterol được giải phóng vào môi trường ngoại bào, thí dụ như sự giải phóng cholesterol từ màng các hồng cầu bị vỡ trong khối máu tụ. Cholesterol có thể kết tinh thành các tinh thể hình kim và sau đó bị thực bào bởi các đại thực bào (Hình 15).
.png)
Hình 15: Cholesterol lắng đọng ngoại bào dưới dạng tinh thể hình kim
LẮNG ĐỌNG PROTEIN
Phân biệt 3 loại (Hình 16):
Lắng đọng hyalin: có dạng một chất vô định hình, trong như kính và ưa phẩm nhuộm acid. Có thể gặp trong thành động mạch người lớn tuổi, trong tổ chức liên kết của các sẹo cũ, trong các ổ viêm mãn tính. Cấu tạo của hyalin rất phức tạp, gồm các thành phần protein của huyết tương từ trong lòng mạch thấm ra như fibrin, globulin miễn dịch loại IgM, IgG, các lipoprotein và bổ thể. Đáng chú ý là không có phản ứng viêm đi kèm sự lắng đọng hyalin này.
Lắng đọng chất dạng fibrin (fibrinoid substances): dưới dạng sợi, rất ưa phẩm nhuộm acid. Gặp trong thành tiểu động mạch của người bị cao huyết áp ác tính, trong mô liên kết của người mắc bệnh tạo keo. Luôn có phản ứng viêm đi kèm sự lắng đọng chất dạng fibrin. Cấu tạo của chất dạng fibrin cũng tương tự như chất hyalin nhưng giàu fibrin hơn.
Lắng đọng chất dạng tinh bột (amyloid substances): có dạng các cuộn bông gòn, ưa phẩm nhuộm acid. Gặp trong thành tiểu động mạch, dọc theo thành các mao mạch dạng xoang ở gan và lách của người mắc bệnh viêm nhiễm mãn tính, u tủy (myelome); cấu tạo hoá học chủ yếu là các globulin miễn dịch. Trong bệnh ung thư tuyến giáp dạng tủy, cũng có sự lắng đọng ngoại bào chất dạng tinh bột, nhưng cấu tạo hoá học lại là chất calcitonin do tế bào ung thư tiết ra. Khi nhuộm thông thường, chất dạng tinh bột trông giống như hyalin. Để phân biệt, cho nhuộm đỏ congo (red congo), chất dạng tinh bột bắt mầu cam nhưng sẽ đổi sang mầu vàng xanh khi quan sát bằng kính hiển vi phân cực.
.png)
Hình 16: Lắng đọng hyalin trong thành động mạch (A); lắng đọng chất dạng fibrin trong thành mạch, kèm phan ứng viêm (B); Chất dạng tinh bột bắt mầu cam khi nhuộm đỏ congo (C), đổi sang vàng xanh dưới ánh sáng phân cực (D).
LẮNG ĐỌNG CALCI
Phân biệt 2 loại:
Calci hoá nghịch dưỡng: calci bị lắng đọng trong mô chết (ổ hoại tử bã đậu, ổ máu tụ, mảng xơ vữa thành động mạch, ung thư tuyến giáp dạng nhú...); tạo thành những đám vô định hình, dạng hạt, bắt mầu kiềm hoặc những cấu trúc như thể cát (psammoma bodies) (Hình 17).
.png)
Hình 17: các đám calci vô định hình bắt mầu kiêm, trong ổ máu tụ ( mũi tên, A); hoặc tạo thành thể cát trong ung thư tuyến giáp dạng nhú (mũi tên, B).
Calci hoá di căn: calci bị lắng đọng trong các mô sống (chủ yếu là ở thành mạch máu, nhu mô thận, gan, niêm mạc dạ dày) do tình trạng tăng calci máu (trong các bệnh như cường tuyến cận giáp, u xương có hủy xương...). Hình ảnh vi thể của các đám calci cũng tương tự trong calci hoá nghịch dưỡng.
LẮNG ĐỌNG URAT
.png)
Hình 18: Nốt tophi ở khớp ngón tay (A); trên vi thể, đám urát lắng đọng (*) được bao quanh bởi các tế bào viêm.
Gặp trong bệnh gút, là một nhóm bệnh lý có đặc điểm chung là tình trạng rối loạn chuyển hoá purin, dẫn đến tình sự tăng cao acid uric trong máu (> 7mg%). Acid uric sẽ bị lắng đọng trong nhiều cơ quan khác nhau như khớp, thận, kích thích mạnh phản ứng viêm gây ra viêm khớp mãn tính, viêm thận. Sự lắng đọng urat trong mô quanh khớp tạo thành các nốt tophi, cấu tạo gồm một đám tinh thể urat có dạng sợi (có hình kim dưới kính hiển vi phân cực), được bao quanh bởi các tế bào viêm như đại thực bào, lymphô bào và đại bào ăn dị vật (Hình 18).
SỰ CHẾT TẾ BÀO (CELL DEATH)
Tế bào chết khi bị các thương tổn bất khả hồi do tác động của các yếu tố độc hại từ môi trường bên ngoài, hoặc do bản thân tế bào đã trở nên không còn cần thiết đối với mô cơ thể. Dựa vào sự khác biệt về đặc điểm hình thái, nguyên nhân và cơ chế phát sinh, phân biệt 2 kiểu chết tế bào là: hoại tử tế bào và tự hủy tế bào (Hình 19) .
.png)
Hình 19: Hai kiểu chết tế bào: hoại tử tế bào và tự hủy tế bào
HOẠI TỬ TẾ BÀO (necrosis):
Là toàn bộ các biến đổi hình thái xảy ra khi tế bào chết do các nguyên nhân bệnh lý. Các biến đổi siêu cấu trúc xuất hiện sớm, chỉ ít phút sau khi tế bào chết; nhưng phải sau vài tiếng đồng hồ mới có thể quan sát được các biến đổi vi thể.
Trong hiện tượng hoại tử tế bào, tế bào thường chết với số lượng lớn, ảnh hưởng đến chức năng của mô và luôn kích thích theo phản ứng viêm.
ĐẶC ĐIỂM HÌNH THÁI:
Biến đổi nhân:
Gồm 3 biến đổi nối tiếp nhau :
Nhân đông (pyknosis): nhân vón cục nhỏ lại, bắt mầu kiềm đậm do chất nhiễm sắc bị cô đặc.
Nhân vỡ (karyorrhexis): do chất nhiễm sắc cô đặc thành nhiều khối .
Nhân tan (karyolysis): chất nhiễm sắc bị hoà tan dần, nhân chỉ còn là 1 bóng mờ nhạt và biến mất .
Trong mỗi tế bào hoại tử, biến đổi nhân xuất hiện theo đúng thứ tự trên, nhưng cả 3 hình ảnh có thể cùng hiện diện trong những tế bào khác nhau của 1 mẫu mô hoại tử (Hình 20).
.png)
Hình 20: Các biến đổi nhân của tế bào hoại tử, so sánh với tế bào bình thường: nhân đông ở tế bào đảo Langerhans tụy tạng (A), nhân vỡ ở tế bào gan (B), nhân tan ở tế bào ống thận (C).
Biến đổi bào tương:
Xuất hiện trước biến đổi nhân, cũng gồm 3 biến đổi nối tiếp nhau:
Giảm tính bắt mầu kiềm: thấy rõ nhất ở những tế bào có chứa nhiều ribosome trong bào tương. Cơ chế của biến đổi này là do sự giải trùng hợp ARN làm phân rã các ribosome.
Tăng tính bắt mầu acid: do protein bào tương bị biến chất, mất đi các gốc carboxyl.
Xoá mờ các cấu trúc trong bào tương: do sự phân rã các bào quan, thí dụ như mất hình ảnh các vi sợi cơ trong tế bào cơ vân, mất các vi nhung mao ở bề mặt cực đỉnh tế bào biểu mô ống thận,.. kết quả bào tương bắt mầu trong đều hoặc lỗ chỗ do chứa nhiều không bào (Hình 21).
.png)
Hình 21: Tế bào gan bình thường (A); Tế bào gan hoại tử, bào tương mất tính bắt mầu kiềm (B); bào tương tế bào cơ vân hoại tử, tăng tính bắt mầu acid, các cấu trúc trong bào tương bị xoá (mũi tên, C)
Biến đổi màng tế bào:
Màng của tế bào và các bào quan mất tính thấm chọn lọc, làm thể tích tế bào tăng và trương to các bào quan.
.png)
Hình 22: Tế bào biểu mô ống thận gần bình thường, có vi nhung mao cực đỉnh (*) (A); Khi bị hoại tử, màng tế bào tạo ra các bóng nhỏ (mũi tên), vi nhung mao biến mất, nhân nhỏ lại và cô đặc, bào tương có các ty thể phồng to và nhiều không bào; Tế bào hoại tử "nổ tung", giải phóng các thành phần cấu tạo ra môi trường bên ngoài (C). Tế bào gan bình thường, bào tương có lưới nội bào hạt phát triển phong phú và nhiều ti thể (D); Khi bị hoại tử, lưới nội bào hạt phồng to và mất các hạt ribôsôm trên bề mặt (*), ty thể phồng to (mũi tên), nhân vỡ vụn (E).
Dưới KHVĐT, màng tế bào hoại tử phồng lên thành các bóng nhỏ trên bề mặt, các cấu trúc chuyên biệt ở cực đỉnh (nếu có) như vi nhung mao hoặc lông chuyển tế bào cũng bị phồng lên và biến mất. Nhân tế bào cô đặc và tan dần. Lưới nội bào hạt phồng to, các ribôsôm bám ngoài bề mặt bong vào trong dịch bào tương, ty thể và tiêu thể cũng bị phồng lên và nứt vỡ; bộ xương tế bào sụp đổ tạo thành các đám kết tủa trong bào tương. Hình ảnh cuối cùng là toàn bộ tế bào bị "nổ tung" (Hình 22).
NGUYÊN NHÂN VÀ CƠ CHẾ GÂY HOẠI TỬ TẾ BÀO
Hoại tử tế bào chỉ xảy ra trong các tình trạng bệnh lý, do các nguyên nhân sau:
Thiếu oxy: do suy tuần hoàn, thiếu máu cục bộ,...
Các tác nhân vật lý: như chấn thương cơ học, các bức xạ ion hoá, nhiệt độ, điện thế...
Tác nhân hoá học: các độc chất như cyanur, acid, baz; hoặc ngay cả các chất có vẻ vô hại như glucoz, muối, nếu tác động vào tế bào với nồng độ quá cao.
Tác nhân nhiễm trùng: như vi khuẩn, ký sinh trùng, virút, nấm mốc.
Đáp ứng miễn dịch bất thường như trong các bệnh lý quá mẫn hoặc tự miễn.
Cơ chế gây hoại tử tế bào có thể khác biệt nhiều ít tuỳ từng loại nguyên nhân, liều lượng và thời gian tác động của nó, và tuỳ theo loại tế bào nào trong cơ thể đang chịu tác động; nhưng nhìn chung, chúng đều được thực hiện thông qua các rối loạn sinh hoá riêng lẻ hay phối hợp, xảy ra trên ty thể, màng tế bào và màng các bào quan (Hình 23).
.png)
Hình 23: Cơ chế gây hoại tử tế bào
Ty thể bị tổn thương khiến màng ty thể không còn giữ được tính thấm chọn lọc; phản ứng oxy hoá-phosphoryl hoá bị đình trệ dẫn đến sự thiếu hụt ATP. Tế bào phải sử dụng con đường đường phân kỵ khí để sản xuất ATP với hệ quả là nguồn dự trữ glycogen trong bào tương bị cạn kiệt kèm ứ đọng acid lactic nội bào; pH nội bào giảm làm chất nhiễm sắc trong nhân bị cô đặc lại (hình ảnh nhân đông).
Màng tế bào không còn giữ được tính thấm chọn lọc do bơm Na+/K+- ATPase ngừng hoạt động vì thiếu hụt ATP; ion Na+ và nước từ ngoài ùa vào trong làm tăng thể tích tế bào. Do pH nội bào giảm, bơm Na+/H+ được kích hoạt để đẩy bớt H+ ra ngoài nhưng lại tăng thêm Na+ nội bào. Sự tăng Na+ nội bào sẽ kích hoạt bơm Na+/Ca2+ để đẩy Na+ ra ngoài nhưng lại làm tăng Ca2+ nội bào. Ca2+ nội bào tăng sẽ hoạt hoá hàng loạt enzym có trong bào tương, gây ra các tổn thương bất khả hồi ở nhân, màng tế bào và các bào quan, thí dụ:
Phospholipase phân hủy các phospholipid màng.
Protease làm vỡ màng của tế bào và các bào quan, làm sụp đổ bộ xương tế bào.
ATPase, gây thiếu hụt ATP trầm trọng hơn.
Endonuclease, cắt khúc ADN trong nhân (hình ảnh nhân vỡ).
Tiêu thể bị vỡ màng bao sẽ giải phóng vào trong bào tương các enzym thuỷ phân rất mạnh, sau khi được hoạt hoá bởi pH acid nội bào, có khả năng phân hủy mọi thành phần cấu tạo của tế bào, thí dụ:
Desoxyribonuclease (DNase): phân huỷ ADN (hình ảnh nhân tan dần).
Ribonuclease (RNase): phân hủy ribosome (hình ảnh bào tương giảm tính bắt mầu kiềm).
Protease: giáng hoá các protein nội bào, làm mất đi các gốc carboxyl (hình ảnh tăng tính bắt mầu acid).
Enzym tiêu thể phá vỡ các bào quan khác (hình ảnh xoá mờ các cấu trúc trong bào tương.
Kết quả cuối cùng, tế bào hoại tử bị "nổ tung", giải phóng ra bên ngoài các thành phần nội bào, trong đó có những chất trung gian hoá học mạnh, thu hút các bạch cầu và đại thực bào.
HIỆN TƯỢNG TỰ TIÊU VÀ DỊ TIÊU (autolysis - heterolysis)
Trong cơ thể sống, các tế bào hoại tử được loại bỏ theo 2 cơ chế:
Tự tiêu: các tế bào hoại tử bị phân rã và loại bỏ bởi enzym tiêu thể của chính mình, thí dụ như các tế bào tụy tạng hoại tử sẽ bị phân rã và loại bỏ bởi chính các enzym tiêu thể của chúng.
Dị tiêu: tế bào hoại tử bị loại bỏ bằng enzym tiêu thể của các tế bào khác, thí dụ như sự tiêu hủy các tế bào cơ bị hoại tử nhờ vào hoạt động của các bạch cầu đa nhân trung tính, đại thực bào (Hình 24).
.png)
Hình 24: Tế bào tuyến tụy ngoại tiết hoại tử (A), được loại bỏ bằng cơ chế tự tiêu (B); tế bào cơ vân hoại tử
TỰ HUỶ TẾ BÀO (apoptosis):
Tế bào chết bằng cách khởi động chương trình tự hủy, theo đó một loạt các enzym trong tế bào sẽ được hoạt hoá để phân cắt tế bào thành những mảnh nhỏ gọi là thể tự hủy.
Trong hiện tượng tự hủy tế bào, tế bào chết riêng lẻ, số lượng ít, không ảnh hưởng đến chức năng của mô và không kích thích phản ứng viêm.
ĐẶC ĐIỂM HÌNH THÁI:
Tế bào tự hủy có thể tích giảm, kích thước thu nhỏ lại. Nhân tăng sắc bắt mầu kiềm đậm do chất nhiễm sắc cô đặc, có thể thấy nhân đã bị phân cắt thành nhiều mảnh nhỏ. Bào tương đậm đặc do các bào quan bên trong bị lèn chặt. Tế bào tự hủy cuối cùng sẽ đuợc cắt thành các thể tự hủy; mỗi thể tự hủy là 1 túi màng chứa bào tương, các bào quan và các mảnh nhân, sẽ được các đại thực bào "ăn" ngay lập tức (Hình 25).
.png)
Hình 25: Tế bào biểu mô ruột tự huỷ (mũi tên) có kích thước thu nhỏ, nhân đậm mầu, bào tương đậm đặc (A); Trong trung tâm mầm của 1 nang limphô thứ cấp, limphô bào tự hủy phân thành các thể tự hủy (mũi tên) và đã được đại thực bào "ăn" và đưa vào trong bào tương.
Dưới KHVĐT, chất nhiễm sắc cô đặc thành nhiều khối bám ngay dưới màng nhân. Màng tế bào có thể tạo ra các bóng nhỏ trên bề mặt nhưng cấu trúc của màng và các bào quan vẫn còn nguyên vẹn (Hình 26).
.png)
Hình 26: So với limphô bào bình thường ở trên, limphô bào tự huỷ ở dưới tạo ra các bóng nhỏ trên bề mặt
(A).Nhân các limphô bào tự hủy có chất nhiễm sắc cô đặc dưới màng nhân, đã tách ra thành nhiều mảnh
(*) (B).Thể tự huỷ (mũi tên) của limphô bào chết nằm trong không bào tiêu hoá của 1 đại thực bào (C).
NGUYÊN NHÂN VÀ CƠ CHẾ GÂY TỰ HỦY TẾ BÀO
Khác với hoại tử tế bào, tự hủy tế bào chủ yếu là 1 hiện tượng sinh lý bình thường, rất cần thiết trong quá trình tạo hình các mô-cơ quan trong giai đoạn phôi thai. Trong giai đoạn sau sinh, tự huỷ tế bào đảm bảo sự ổn định về cấu trúc và chức năng của nhiều loại mô khác nhau, loại bỏ những tế bào không còn cần thiết ; thí dụ:
Cấu trúc tuyến Lieberkhn được đổi mới liên tục nhờ vào sự tự hủy của các tế bào biểu mô ở bề mặt niêm mạc ruột, nhường chỗ cho các tế bào biểu mô mới sinh ra tại đáy tuyến di chuyển lên.
Ở tuyến ức, các tế bào T chống lại kháng nguyên của chính cơ thể sẽ bị loại bỏ bằng cơ chế tự huỷ tế bào. Tại trung tâm mầm các nang limphô thứ cấp trong hạch bạch huyết, các limphô bào B có đáp ứng kém với kháng nguyên sẽ tự hủy, phân cắt thành các thể tự hủy và được đại thực bào "ăn".
Ở tuyến vú sau khi ngừng hoạt động tạo sữa, 90% tế bào biểu mô tuyến sẽ tự hủy.
Trong một số tình trạng bệnh lý, tác động của các yếu tố độc hại bên ngoài như tia xạ, gốc oxi hoá tự do, hoá chất, nhiễm virus...có thể gây tổn thương phân tử ADN trong nhân, làm cho các phân tử protein bị ứ kẹt trong lưới nội bào do gấp cuộn sai chuỗi polypéptid; tế bào sẽ tự huỷ nếu không sửa chữa được. Đây là 1 cơ chế bảo vệ giúp cơ thể loại bỏ những tế bào mang đột biến gen có tiềm năng chuyển dạng thành tế bào ung thư.
Cơ chế tự hủy tế bào đuợc thực hiện theo 2 đường, nội sinh- ty thể và ngoại sinh- thụ thể chết, trong đó đường thứ nhất xảy ra nhiều hơn (Hình 27).
Đường nội sinh-ty thể (mitochondrial-intrinsic pathway):
Tế bào tự hủy là do hoạt động của các protein điều hoà sự tự huỷ thuộc họ bcl-2 có trong dịch bào tương, phân thành 2 nhóm với tác động đối nghịch nhau:
Các protein thúc đẩy tự hủy tế bào: Bax, Bak, Bad, Bim, Bid, Bik, Nox, Puma, Noxa,..
Các protein ức chế tự hủy tế bào: Bcl-2, Bcl-XL, Bcl-X, A1, Ku70, Mcl-1,..
.png)
Hinh 27: Hai con đường tự hủy tế bào
Tùy theo mối cân bằng hoạt động giữa 2 nhóm này mà tế bào sẽ bị thúc đẩy đi vào tự huỷ hay là không:
Khi tế bào hoạt động bình thường, hoạt động các protein ức chế tự huỷ Bcl-2, Bcl-XL chiếm ưu thế sẽ bất hoạt Bax và Bak, ngăn cản không cho protein cytochrom c từ trong khoang gian màng của bao ti thể đi ra ngoài bào tương.
Khi tế bào trở nên không còn cần thiết trong cơ thể, hoặc có mang những tổn thương không sửa chữa được trên ADN và protein; các protein Bim, Bid, Bad sẽ ngay lập tức nhận biết tình trạng này và hoạt hoá Bax và Bak; Bax và Bak sẽ di chuyển đến màng ngoài bao ti thể, tạo thành kênh dẫn xuyên màng cho phép cytochrom c thoát vào dịch bào tương. Trong bào tương, cytochrom c sẽ hoạt hoá 1 chuỗi các enzym caspase có khả năng phân cắt đặc hiệu ADN và protein của bộ xương tế bào, khiến nhân bị phân thành nhiều mảnh nhỏ và tế bào thành các thể tự hủy. Khác với hoại tử tế bào, cấu trúc màng tế bào và màng bào quan vẫn bình thường, ty thể và tiêu thể còn nguyên vẹn, không nứt vỡ. Đại thực bào nuốt trọn thể tự hủy chỉ trong vài phút; sự nhanh nhẹn này là do đại thực bào có các thụ thể tương ứng với các phosphatidylserin trên bề mặt của thể tự hủy (ở tế bào sống, phosphatidylserin phân bố ở mặt trong màng tế bào nhưng khi tê bào tự huỷ, nó sẽ được chuyển ra mặt ngoài) và cũng nhờ thế mà không có thành phần nội bào nào của tế bào tự huỷ bị thất thoát ra bên ngoài để kích thích phản ứng viêm.
Đường ngoại sinh- thụ thể chết (death receptor-extrinsic pathway):
Các thụ thể chết có trên bề mặt tế bào, là các protein thuộc về họ thụ thể TNF, trong đó 2 loại được biết rõ nhất là thụ thể TNF týp 1 và FAS. Khi có chất gắn tương ứng là TNF-alpha và FASL đến gắn vào thụ thể thì phức hợp hình thành có khả năng hoạt hoá chuỗi các enzym caspase, dẫn đến kết cục là tế bào bị cắt thành các thể tự hủy tương tự như trên.
Bảng dưới đây tóm tắt các điểm khác biệt giữa hoại tử tế bào và tự huỷ tế bào:
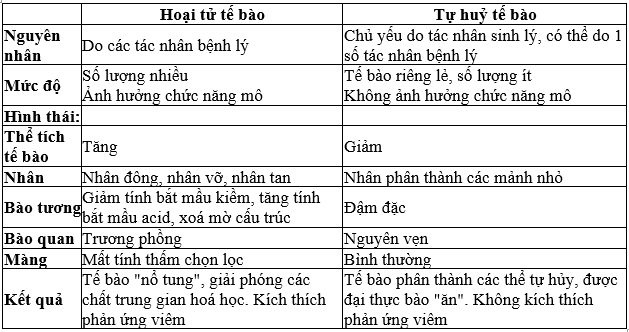
CÁC HÌNH THÁI MÔ HỌC CỦA HOẠI TỬ
Khi 1 mô có quá nhiều tế bào bị hoại tử cùng lúc thì được gọi là mô hoại tử. Mô hoại tử có thể có những hình thái riêng biệt như sau:
Hoại tử đông (coagulative necrosis):
Là dạng thường gặp nhất và đặc trưng cho hoại tử do thiếu oxy. Thí dụ: hoại tử đông trong nhồi máu cơ tim. Mô hoại tử chắc, mầu trắng đục. Dưới KHVQH, mô là 1 đám tế bào đồng nhất bắt mầu acid, nhân thường bị tan. Tuy nhiên, cấu trúc mô vẫn được bảo tồn nên còn nhận diện được (Hình 28).
.png)
Hình 28: Đại thể và vi thể của hoại tử đông trong nhồi máu cơ tim
Cơ chế của hiện tượng này có lẽ do tình trạng toan hóa nội bào trong tế bào hoại tử đã làm biến chất các protein kể cả các enzym tiêu thể do đó ức chế sự tự tiêu tế bào. Hoại tử đông chỉ tồn tại trong 1 thời gian sau đó chuyển thành hoại tử hoá lỏng do hiện tượng dị tiêu.
Hoại tử hoá lỏng (liquefactive necrosis):
Mô hoại tử mềm nhũn, mầu nhợt nhạt, thường hoá lỏng ở giữa. Hình ảnh vi thể là một đám chất vô định hình chứa đầy các mảnh vụn tế bào hoại tử. Cơ chế của hoại tử hoá lỏng là do hoạt động mạnh mẽ của các enzym tiêu thể (tự tiêu hoặc dị tiêu). Gặp trong tổn thương mô não do thiếu oxy (nhũn não), các ổ viêm do vi khuẩn sinh mủ (áp xe) (Hình 29).
.png)
Hình 29: Đại thể và vi thể của hoại tử hóa lỏng trong áp xe thành bụng
Hoại tử mỡ (fat necrosis):
Mô mỡ bị hoại tử tạo ra các vết mầu trắng ngà chắc, thường gặp trong viêm tụy cấp. Hình ảnh vi thể là các tế bào mỡ bị hoại tử không còn thấy rõ ranh giới giữa các tế bào, thường có lắng đọng calci và thấm nhập tế bào viêm (Hình 30).
.png)
Hình 30: Đại thể và vi thể của hoại tử mỡ trong viêm tụy cấp
Hoại tử bã đậu (caseous necrosis):
Là 1 dạng hoại tử đặc biệt gặp trong viêm lao. Mô hoại tử là 1 chất bở mầu trắng tương tự bã đậu. Hình ảnh vi thể cho thấy cấu trúc mô bị phá hủy hoàn toàn, thay vào đó là 1 chất vô định hình dạng hạt, cấu tạo bởi các mảnh vỡ của các tế bào bị hoại tử (Hình 31).
Hoại tử hoại thư (gangrenous necrosis):
Còn gọi là hoại thư, tuy không thực sự là 1 hình thái mô học riêng biệt của hoại tử, nhưng thuật ngữ này vẫn còn được quen dùng trong lâm sàng để mô tả dạng đại thể của tổn thương chi do tắc động mạch. Phân biệt 2 loại:
Hoại thư khô: phần chi bị hoại thư có mầu tím và khô. Vi thể là hình ảnh hoại tử đông.
Hoại thư ướt: là giai đoạn tiếp sau hoại thư khô. Dưới tác động của vi khuẩn và các bạch cầu, vùng hoại thư khô bị phân hủy trở nên lầy nhầy, ướt, hôi. Hình ảnh vi thể là hoại tử hoá lỏng. (Hình 32)
.png)
Hình 31: Đại thể và vi thể của hoại tử bã đậu trong lao thận (*)
.png)
Hình 32: Hoại thư khô (A); Hoại thư ướt (B)
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






