️ Thoát vị bẹn: Triệu chứng, chẩn đoán và điều trị
1. Tổng quan về thoát vị bẹn
Thoát vị bẹn là tình trạng một phần tạng trong ổ bụng (thường là ruột non, mạc nối lớn) di chuyển khỏi vị trí giải phẫu bình thường và chui qua ống bẹn xuống vùng bẹn. Bệnh phổ biến ở nam giới, đặc biệt là trẻ nhỏ và người cao tuổi, nhưng cũng có thể gặp ở nữ giới.
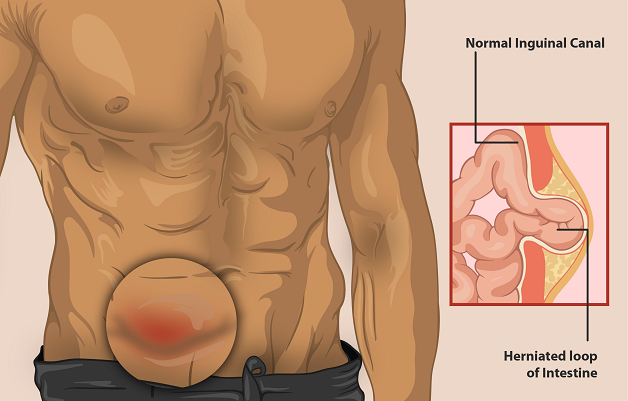
Triệu chứng thường gặp nhất của thoát vị bẹn là xuất hiện một khối phồng ở vùng bẹn
2. Triệu chứng lâm sàng
2.1. Triệu chứng thường gặp
-
Xuất hiện khối phồng ở vùng bẹn, tăng kích thước khi gắng sức (ho, rặn, chạy nhảy, nâng vật nặng) và xẹp khi nằm nghỉ.
-
Cảm giác đau tức vùng bẹn, đôi khi có cảm giác nặng hoặc vướng vùng bẹn, đặc biệt khi vận động nhiều.
-
Ở nữ giới, khối phồng có thể xuất hiện tại vùng môi lớn; ở nam giới có thể lan xuống bìu.
2.2. Triệu chứng cảnh báo biến chứng
Thoát vị bẹn nếu không được xử trí có thể dẫn tới các biến chứng như:
-
Thoát vị kẹt: Một phần ruột, mạc nối hoặc buồng trứng (ở nữ) bị kẹt trong túi thoát vị, không đẩy về ổ bụng được. Biểu hiện: khối căng, đau, sưng, có thể kèm theo nôn, bí trung đại tiện.
-
Thoát vị nghẹt: Khi túi thoát vị xoắn lại, tắc nghẽn tuần hoàn gây hoại tử đoạn ruột kẹt, nguy cơ viêm phúc mạc và tử vong. Biểu hiện: khối sưng nóng đỏ tím, đau dữ dội, có thể kèm sốt, nhiễm trùng, nhiễm độc.
Cần can thiệp ngoại khoa cấp cứu ngay khi có dấu hiệu nghi ngờ biến chứng.
Thăm khám với bác sĩ càng sớm càng tốt nếu nghi ngờ có dấu hiệu thoát vị bẹn
3. Chẩn đoán
-
Lâm sàng: Quan sát và sờ thấy khối thoát vị vùng bẹn rõ hơn khi bệnh nhân ho, rặn hoặc đứng lên. Bác sĩ có thể sử dụng nghiệm pháp Valsalva để làm rõ khối phồng.
-
Cận lâm sàng:
-
Siêu âm bẹn – bìu: Giúp phân biệt thoát vị với các khối u khác.
-
Chụp CT bụng – chậu: Chỉ định trong các trường hợp không rõ ràng, nghi có biến chứng hoặc thoát vị phức tạp.
-
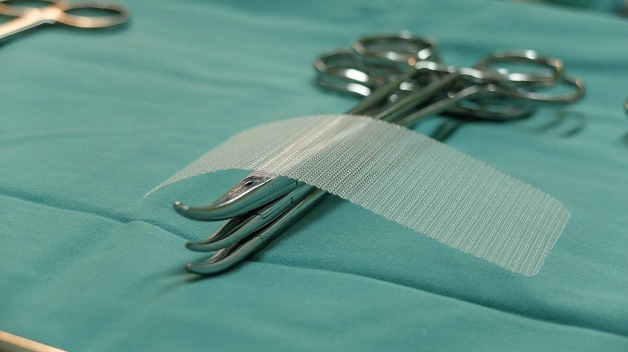
Phẫu thuật là phương pháp điều trị triệt để duy nhất của thoát vị bẹn
4. Điều trị thoát vị bẹn
4.1. Điều trị phẫu thuật (lựa chọn tối ưu)
Phẫu thuật là phương pháp điều trị duy nhất giúp loại bỏ triệt để thoát vị bẹn, bằng cách đưa tạng thoát vị về vị trí giải phẫu bình thường và gia cố thành bụng.
Có hai phương pháp chính:
-
Mổ mở:
-
Rạch da vùng bẹn để bộc lộ túi thoát vị.
-
Đẩy tạng về ổ bụng, cắt bỏ túi thoát vị nếu cần, củng cố thành bụng bằng khâu trực tiếp hoặc đặt lưới nhân tạo (mesh) để phòng tái phát.
-
-
Mổ nội soi (TEP hoặc TAPP):
-
Tiến hành qua các đường rạch nhỏ trên thành bụng.
-
Sử dụng camera và dụng cụ nội soi để đẩy tạng thoát vị và đặt lưới.
-
Ưu điểm của mổ nội soi: Ít xâm lấn, ít đau, hồi phục nhanh, tính thẩm mỹ cao, giảm thời gian nằm viện.
4.2. Điều trị không phẫu thuật (ít được khuyến nghị)
Chỉ áp dụng cho bệnh nhân không đủ điều kiện phẫu thuật (người cao tuổi, bệnh nội khoa nặng), bao gồm:
-
Đeo đai thoát vị bẹn hỗ trợ giữ tạng trong ổ bụng.
-
Theo dõi định kỳ.
Lưu ý: Điều trị bảo tồn không giải quyết triệt để thoát vị và vẫn tiềm ẩn nguy cơ biến chứng.
5. Chăm sóc sau mổ
-
Nghỉ ngơi hợp lý, tránh hoạt động gắng sức 2–4 tuần đầu.
-
Theo dõi vết mổ: sưng đỏ, chảy dịch, sốt… cần báo bác sĩ.
-
Tái khám theo lịch hẹn.
-
Chế độ ăn giàu chất xơ, uống nhiều nước để phòng táo bón – nguyên nhân gây tăng áp lực ổ bụng.
6. Phòng ngừa thoát vị bẹn
-
Duy trì cân nặng hợp lý, tránh béo phì.
-
Tránh táo bón: Tăng cường chất xơ và vận động.
-
Hạn chế nâng vật nặng hoặc sử dụng kỹ thuật đúng khi nâng.
-
Không hút thuốc: Giảm nguy cơ ho mãn tính gây áp lực ổ bụng.
-
Khám sức khỏe định kỳ để phát hiện sớm và can thiệp kịp thời.
Kết luận
Thoát vị bẹn là bệnh lý ngoại khoa thường gặp và có thể điều trị khỏi hoàn toàn bằng phẫu thuật. Việc phát hiện sớm và xử trí kịp thời giúp phòng ngừa biến chứng nguy hiểm như hoại tử ruột, viêm phúc mạc. Người bệnh cần tuân thủ hướng dẫn điều trị và theo dõi hậu phẫu để đảm bảo hiệu quả lâu dài.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






