️ Đo áp lực đồ niệu đạo bằng máy
ĐẠI CƯƠNG
Phương pháp đo áp lực niệu đạo được dùng để đánh giá áp lực trong niệu đạo. Hai thông số được đánh giá thông qua thủ thuật này là áp lực cực đại của niệu đạo và chiều dài chức năng của niệu đạo.
Phương pháp thường được áp dụng là đo áp lực cắt dọc niệu đạo theo cách của Wickham. Sử dụng một ống thông nhỏ có lỗ bên đưa trước tiên vào bàng quang. Truyền vào bàng quang một lượng nước khoảng bằng dung tích chứa đựng tối đa của bàng quang. Khi bắt đầu đo, nước sẽ được truyền qua ống thông với tốc độ 2 ml/s, sau đó rút ống ra từ từ với tốc độ hằng định 0,5 hoặc 1ml/s. Áp lực của niệu đạo sẽ khác nhau tùy theo vị trí của niệu đạo, và sẽ được ghi nhận lại bằng các giá trị thay đổi trên biểu đồ ghi nhận được khi rút thông niệu đạo.
Phương pháp này có thể được thực hiện riêng hoặc phối hợp với đo phép đo niệu động học khác. Tùy máy sử dụng, các thao tác có thể thay đổi đôi chút, tuy nhiên về nguyên tắc, các bước thực hiện đều giống nhau.
CHỈ ĐỊNH
Bổ sung cho thăm khám sau phẫu thuật điều trị tiểu không tự chủ.
Chẩn đoán tiểu không kiểm soát do gắng sức.
Dự đoán nguy cơ tiểu không kiểm soát ở người bệnh phẫu thuật cắt toàn bộ tuyến tiền liệt.
CHỐNG CHỈ ĐỊNH
Nhiễm trùng đường tiểu chưa được điều trị ổn định.
CHUẨN BỊ
Người thực hiện
Bác sĩ, điều dưỡng, kỹ thuật viên.
Phương tiện
01 máy đo niệu động học.
01 bàn để người bệnh nằm.
01 ống thông niệu đạo bàng quang thông thường (Foley, nelaton…).
01 ống thông đo áp lực niệu đạo.
01 dây bơm nước bàng quang.
02 chai nước muối sinh lý loại 1000ml.
01 túi bơm áp lực.
02 dây truyền dịch nối với máy.
Dụng cụ sát khuẩn, găng vô khuẩn, bơm tiêm vô khuẩn loại 20cc…
Người bệnh
Khám kỹ người bệnh để có chỉ định đúng.
Điều trị tình trạng nhiễm trùng đường niệu trước nếu có.
Kháng sinh dự phòng nên được cho trước và kéo dài trong 48 giờ sau thủ thuật.
Giải thích kỹ cho người bệnh về thủ thuật (các bước thực hiện, những khó chịu có thể gặp như đặt thông niệu đạo bàng quang…).
Cho người bệnh đi tiểu trước khi thực hiện thủ thuật.
Hồ sơ bệnh án
Hoàn tất hồ sơ người bệnh.
Chẩn đoán và chỉ định đo áp lực niệu đạo.
CÁC BƯỚC TIẾN HÀNH
Kiểm tra hồ sơ
Kiểm tra, đối chiếu người bệnh với hồ sơ.
Kiểm tra người bệnh
Đối chiếu người bệnh với hồ sơ.
Thực hiện kỹ thuật
Khởi động máy đo niệu động học. Tiến hành như đo áp lực bàng quang. Khởi động phần đo áp lực niệu đạo (tùy vào mỗi loại máy, nhưng đều có nguyên tắc như nhau).
Chuẩn bị các ống thông niệu đạo bàng quang.
Đuổi hết khí trong hệ thống máy bằng cách sử dụng bơm tiêm vô khuẩn.
Tư thế người bệnh: nằm ngửa
Sát trùng bộ phận sinh dục ngoài.
Đặt thông niệu đạo bàng quang, lấy hết nước tiểu.
Đặt thông đo áp lực niệu đạo vào bàng quang, kiểm tra để cực nhận tín hiệu của thông nằm gần cổ bàng quang. Bảo người bệnh ho để kiểm tra và đảm bảo đầu nhận tín hiệu đã ở trong bàng quang.
Gắn thông với cần điều khiển để kéo thông ra ngoài.
Cân bằng zero hệ thống máy.
Bơm nước vào bàng quang khoảng 150 - 200ml.
Khởi động đo áp lực niệu đạo của máy, đồng thời điều khiển cần để kéo thông ra từ từ với tốc độ 0,5ml/s. Điều chỉnh áp lực bơm nước qua thông 2-4ml/s.
Kết quả áp lực niệu đạo được thể hiện bằng biểu đồ. Ghi nhận kết quả, in kết quả.
Tháo bỏ các thông, cho người bệnh mặc quần áo lại.
THEO DÕI
Theo dõi người bệnh đặc biệt là nhiễm trùng đường tiểu sau thủ thuật.
TAI BIẾN VÀ XỬ TRÍ
Thường ít có các tai biến và biến chứng.
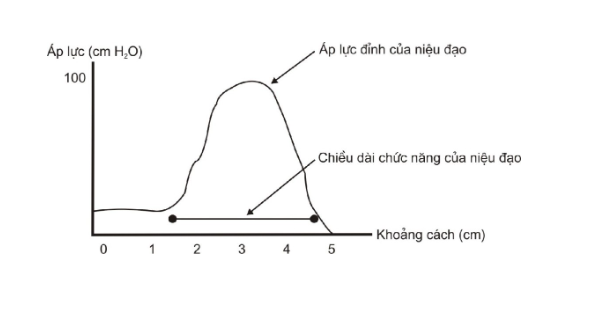
Biểu đồ áp lực niệu đạo bình thường
TÀI LIỆU THAM KHẢO
Nguyễn Văn Ân. (2003), Đại cương về các phép đo niệu động học. Y học TP HCM, Tập 7, Số 2, 2003: 68-72.
Blaivas, J.G., Chancellor, M.B.(1996), Atlas of Urodynamics. Baltimore: Williams and Wilkins.
Abrams, P.(1997), Urodynamics. London: Springer.
Schafer, W., et al., (2002). Good urodynamic practices: uroflowmetry, filling cystometry, and pressure-flow studies. Neurourol Urodyn, . 21(3): p. 261-74.
Hosker, G., (2004). Urodynamics, in “The Yearbook of Obstetrics and Gynaecology”, ( Hillard T., Purdie, D., Editor.) , RCOG Press: London. p. 233-254.
Weber, A.M., (2001). Is urethral pressure profilometry a useful diagnostic test for stress urinary incontinence? ObstetGynecol Surv, . 56(11): p. 720-35.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






