️ Hướng dẫn chăm sóc người bệnh viêm đường hô hấp cấp do vi rút SARS-CoV-2 trong cơ sở khám bệnh, chữa bệnh (P6)
CHĂM SÓC VÀ QUẢN LÝ THAI PHỤ NHIỄM HOẶC NGHI NHIỄM SARS-COV-2
Đại cương
Trong giai đoạn mang thai, sinh lý người phụ nữ có thay đổi về miễn dịch, hô hấp, tuần hoàn do đó có tỉ lệ mắc bệnh nặng và tử vong do nhiễm trùng đường hô hấp cao hơn. SARS-CoV và MERS-CoV là nguyên nhân gây biến chứng nặng trong thai kỳ như suy hô hấp cần đặt nội khí quản hay nhập hồi sức tích cực, suy thận và tỉ lệ tử vong ở phụ nữ mang thai nhiễm SARS-CoV chiếm 25%. Tuy nhiên chưa có nghiên cứu chỉ ra phụ nữ mang thai có nguy cơ nhiễm bệnh hay viêm phổi nặng hơn khi nhiễm bệnh.
Viêm phổi do virus gây tăng nguy cơ sinh non, thai chậm tăng trưởng, trẻ sinh ra nhẹ cân, chỉ số APGAR 5 phút dưới 7 và tử vong chu sinh cao hơn so với nhóm không viêm phổi (n = 7310).
Sốt là triệu chứng thường gặp của người bệnh nhiễm SARS-CoV-2. Trong nghiên cứu 80.321 thai phụ báo cáo tỉ lệ sốt trong giai đoạn sớm của thai kỳ 10%, có tỉ lệ dị tật thai là 3,7%, đồng thời ghi nhận 8.321 trường hợp sốt cao trên 38 độ C kéo dài 1 -3 ngày ở giai đoạn đầu thai kỳ, có nguy cơ dị tật thai không tăng (tỷ số chênh [OR] = 0,99) (KTC 95%, 0,88 – 1,12).
Theo FIGO 2020, hình ảnh khảo xác vùng ngực bằng CT-Scan là phương pháp cơ bản, có độ nhạy cao để đánh giá tình trạng của thai phụ mắc SARS-CoV- 2, tuy nhiên cần giải thích cho thai phụ và người nhà ký cam kết đồng thuận, che chắn bụng khi chụp. Tiếp xúc tia xạ trong thai kỳ có thể gây thai chậm tăng trưởng, tật đầu nhỏ và thiểu năng, tuy nhiên, ghi nhận liên quan đến liều xạ cao (>610 mGy). Một thai phụ được chụp X quang phổi một lần, lượng tia xạ qua thai không đáng kể, khoảng 0,0005-0,01 mGy. Tương tự với chụp CT ngực hoặc CT mạch máu phổi, liều tia xạ thai nhi hấp thụ đủ thấp, khoảng 0,01-0,66 mGy.
Chăm sóc thai phụ nghi nhiễm hoặc xác định nhiễm SARS-CoV-2
Ngoại trú:
Các cơ sở y tế sản khoa nên áp dụng tối đa các phương tiện chăm sóc y tế từ xa (telehealth / telemedicine) để quản lý tiền sản giúp tuân thủ tốt hơn các biện pháp giãn cách xã hội được khuyến nghị. Hoạt động này thích hợp cho các cuộc tham vấn.
Lịch chăm sóc tiền sản đề xuất cho các trường hợp thai kỳ có nguy cơ thấp (để giảm phơi nhiễm, giảm khối lượng công việc khi thiếu nhân lực y tế)
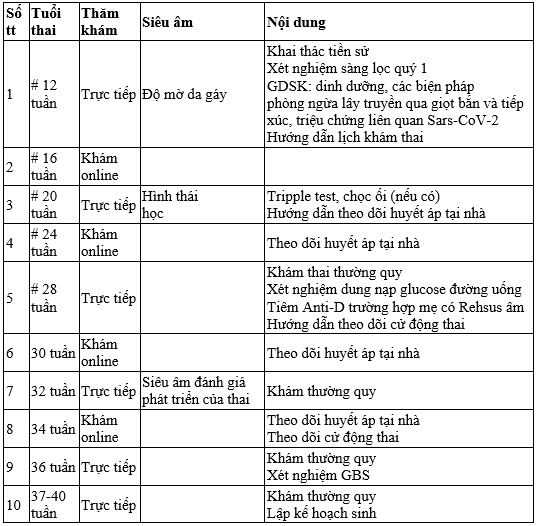
Nội trú
Nhập viện:
Thực hiện sàng lọc tại cổng bệnh viện
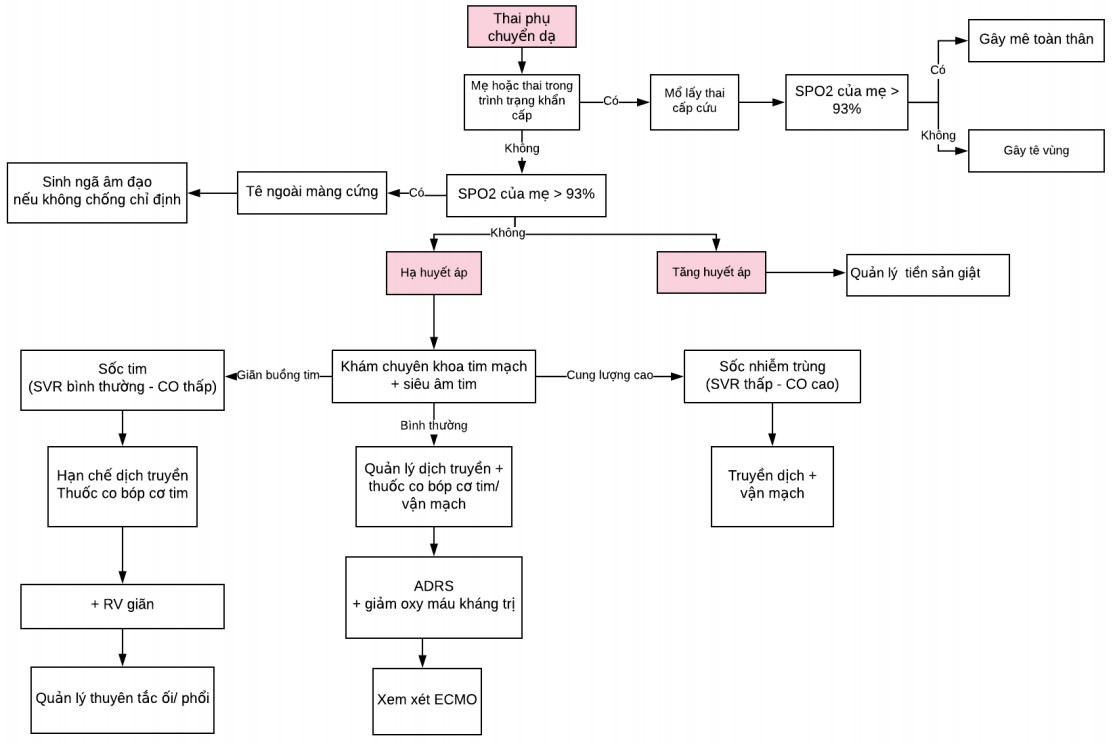
Lưu đồ Quản lý sản phụ trong và sau sinh
Theo dõi chuyển dạ và đỡ sanh ngả âm đạo: tại phòng áp lực âm chuyên dụng
Mô nhau/thai trong trường hợp sẩy thai cần xử lý như mô bệnh nhiễm, nếu có thể cần xét nghiệm chẩn đoán SARS-CoV-2 bằng qRT-PCR.Thực hiện theo Hướng dẫn quốc gia về các dịch vụ Chăm sóc sức khỏe sinh sản được ban hành tại Quyết định số 4128/QĐ-BYT ngày 29/7/2016 của Bộ trưởng Bộ Y tế.
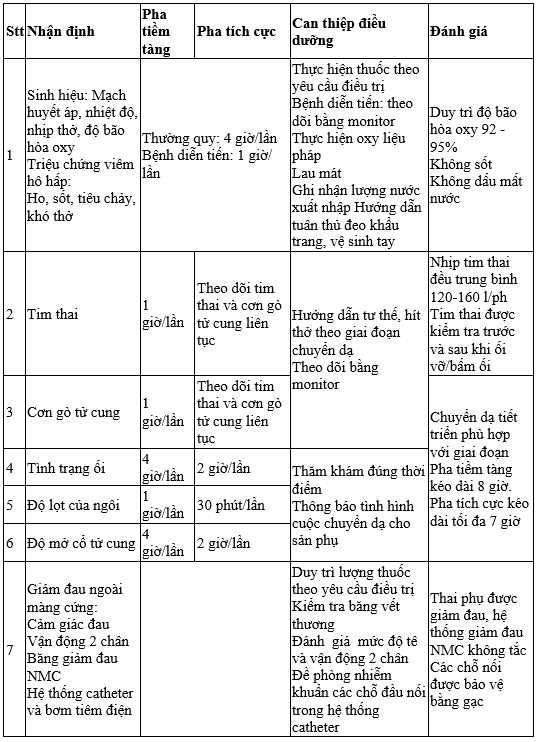
Mổ lấy thai:
Nên tiến hành mổ lấy thai trong phòng mổ với áp lực âm để bảo vệ NVYT trang bị PPE chuyên dụng khi thực hiện các thủ thuật tiếp xúc giọt bắn như đặt nội khí quản.
Chăm sóc sau sinh:
Nếu sản phụ và trẻ sơ sinh khỏe nên để trẻ nằm cùng phòng, nôi của trẻ cách mẹ 2 mét hoặc có các rào chắn vật lý như rèm. Không tìm thấy DNA virus phát hiện trong sữa mẹ cho đến nay, NVYT tham gia hỗ trợ và hướng dẫn sản phụ tuân thủ vệ sinh tay, đeo khẩu trang 3 lớp khi tiếp xúc gần, cho trẻ bú mẹ.
Sản phụ có thể lo lắng, trầm cảm NVYT cần chú ý đến sức khoẻ tâm thần của sản phụ, đánh giá kịp thời các kiểu ngủ, các tác nhân gây lo lắng, trầm cảm và thậm chí là tự tử.
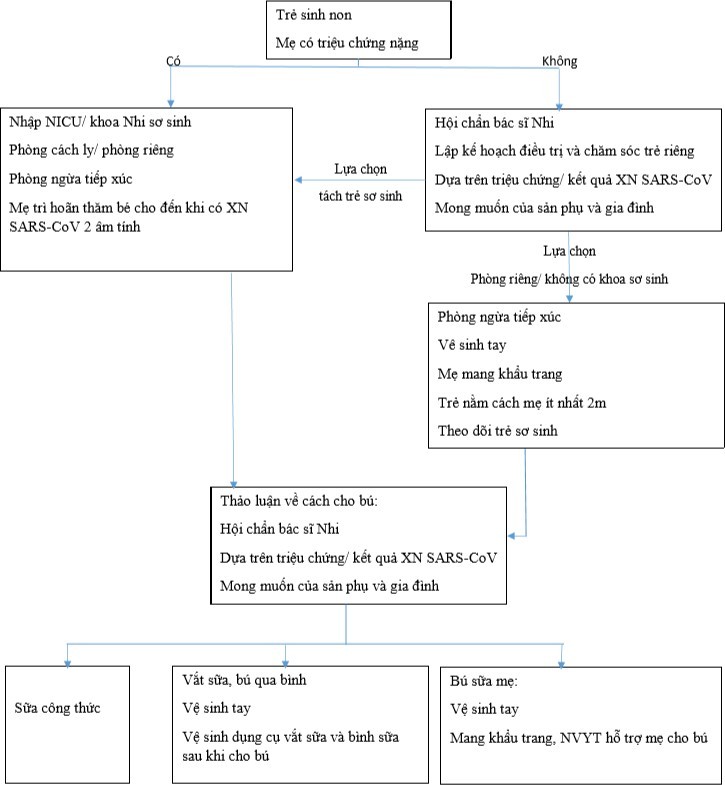
Chăm sóc trẻ sinh ra từ mẹ nghi nhiễm hoặc nhiễm SARS-CoV-2
Ngay sau sinh, NVYT trang bị phương tiện PHCN thích hợp đánh giá nhanh chóng, nếu trẻ cần hồi sức nên cân nhắc thực hiện bên ngoài để giảm thiểu tiếp xúc với nhân viên khác, vận chuyển và hỗ trợ hô hấp cho trẻ trong hệ thống kín (lồng ấp). Không có chỉ định bắt buộc nhập khoa nhi cho trẻ có mẹ dương tính với SARS-CoV 2, cần phải đánh giá nhiều tiêu chí khác. Theo dõi thường quy, đánh giá dấu hiệu nhiễm trùng.
Chăm sóc dinh dưỡng
Không có thực phẩm nào đặc biệt có thể phòng ngừa hay chữa trị SARS- CoV-2 trong quá trình mang thai, một số thực phẩm giàu chất chống oxy hóa (Vitamin C, E, A), Protein, Sắt, Kẽm, Selen, Omega 3 và Omega 6 có thể tăng cường khả năng miễn dịch. NVYT tư vấn theo Hướng dẫn quốc gia dinh dưỡng cho phụ nữ có thai và bà mẹ cho bú (Quyết định số 776/QĐ-BYT ngày 08/3/2017 của Bộ trưởng Bộ Y tế). Lưu ý giữ vệ sinh thực phẩm khi mua, lưu trữ và chế biến theo nhiệt độ khuyến nghị.
Ăn ít nhất ba bữa chính, với một bữa ăn nhẹ bổ dưỡng (trong ba tháng đầu) và hai bữa ăn nhẹ bổ dưỡng trong tam cá nguyệt thứ hai và thứ ba
Mỗi bữa ăn phải bao gồm một món từ cung cấp năng lượng, xây dựng cơ thể và thực phẩm bảo vệ
Tiếp tục bổ sung vi chất dinh dưỡng (sắt, acid folic và canxi) liều hàng ngày
Tham vấn chuyên khoa dinh dưỡng và sản khoa khi cân nặng tăng nhiều hoặc quá ít trong thai kỳ hoặc thiếu máu
Uống đủ nước (8-10 ly nước lọc)
Phụ nữ có thai cần nghỉ ngơi 2 giờ vào ban ngày và ngủ 8 giờ vào ban đêm
Thực hiện ít nhất 20-25 phút hoạt động thể chất nhẹ nhàng mỗi ngày
Tuân thủ hướng dẫn vệ sinh tay, đeo khẩu trang, giữ khoảng cách tối thiểu 1 mét, không chạm tay lên mặt khi mua sắm bên ngoài hạn chế tối đa nguy cơ bị lây nhiễm, hạn chế đến nơi đông người.
Tư vấn, giáo dục sức khỏe
Không có bằng chứng chắc chắn rằng trẻ bị lây nhiễm SARS-CoV-2từ mẹ sang con hoặc trong lúc sinh khi mẹ bị SARS-CoV-2
Thai phụ nhiễm SARS-CoV-2 không có chỉ định mổ lấy thai trừ khi có chỉ định y khoa
Ngoại trừ trường hợp mẹ cần chăm sóc tích cực, nên khuyến khích thực hiện tiếp xúc da kề da và cho bú sớm an toàn bằng cách tuân thủ vệ sinh tay, vệ sinh các bề mặt tiếp xúc, luôn mang khẩu trang trong bất cứ tiếp xúc nào với trẻ, cho trẻ nằm cách mẹ 2m. Không cần thiết đeo mạng che mặt thường xuyên cho trẻ vì tăng nguy cơ chèn ép, ngạt thở do dây cố định hoặc không đảm bảo vị trí mạng che.
Hướng dẫn chăm sóc sản phụ sau sinh (bao gồm chăm sóc giai đoạn 6 tuần đầu sau sinh, nuôi con bằng sữa mẹ, biện pháp ngừa thai) và trẻ sơ sinh (bao gồm theo dõi sức khỏe, dinh dưỡng, tình trạng vàng da, chủng ngừa) theo Hướng dẫn quốc gia về các dịch vụ chăm sóc sức khỏe sinh sản được ban hành tại Quyết định số 4128/QĐ-BYT ngày 29/7/2016 của Bộ trưởng Bộ Y tế.
Theo dõi tiến triển và biến chứng
Tất cả phụ nữ mang thai và bà mẹ cho con bú đều cần theo dõi tiến triển của những triệu chứng liên quan nhiễm trùng hô hấp cấp do SARS-CoV 2 giống như người không mang thai, đặc biệt ở những thai phụ nghi nhiễm hoặc tiếp xúc gần với một ca bệnh, với các triệu chứng phổ biến như sốt, ho, khó thở, mất vị giác, đau cơ, tiêu chảy, đau họng. Tuy nhiên, trong một tổng quan y văn theo dõi gồm 77 nghiên cứu trên 11.432 phụ nữ mang thai có 7% dương tính với SARS-CoV-2 có ¾ không có triệu chứng.
CHĂM SÓC TRẺ NHIỄM, NGHI NHIỄM SARS-COV-2
Đại cương
Theo số liệu thống kê trên thế giới, tỷ lệ mắc SARS-CoV-2 ở trẻ em khoảng 1%. Các triệu chứng lâm sàng từ thời kỳ ủ bệnh đến thời kỳ hồi phục chưa thấy sự khác biệt với người lớn. Tuy nhiên, ở trẻ em các biểu hiện lâm sàng đa số nhẹ hơn hoặc không có triệu chứng. Các dấu hiệu thường gặp ở trẻ em là sốt, ho hoặc các biểu hiện viêm phổi. Tỷ lệ bệnh nặng, nguy kịch ít gặp hơn ở người lớn.
Nguy cơ lây nhiễm khi chăm sóc:
- Qua đường giọt bắn
- Qua đường tiếp xúc
- Qua đường không khí
Nguyên tắc đảm bảo an toàn trong chăm sóc: Điều dưỡng phải thực hiện phòng ngừa chuẩn kết hợp với phòng ngừa qua đường tiếp xúc, đường giọt bắn và đường không khí trong quá trình thực hiện chăm sóc.
Chăm sóc
Nhận định
- Toàn trạng: Ý thức (AVPU), da, niêm mạc, phù, xuất huyết, thân nhiệt, chiều cao, cân nặng của trẻ.
- Hô hấp: Sự thông thoáng đường thở, sự thở (tự thở, thở oxy, thở máy), tần số thở, kiểu thở, co kéo cơ hô hấp phụ, ho, khò khè, SpO2. Nếu có thở máy: các thông số máy thở.
- Tuần hoàn: Tần số mạch và độ nảy của mạch, nhịp tim, dấu hiệu bất thường ở tim, chi ấm, thời gian làm đầy mao mạch, huyết áp, đường truyền trung tâm hoặc ngoại biên, các thuốc/dịch đang duy trì.
- Tiêu hóa: Tình trạng nôn, buồn nôn, bụng mềm, chướng bụng. Dinh dưỡng đường miệng hay ăn qua ống thông dạ dày, số lượng và số bữa ăn trong ngày, tồn dư dịch dạ dày. Tình trạng đại tiện.
- Tiết niệu: Màu sắc và số lượng nước tiểu, có ống thông bàng quang không.
- Thần kinh: Trương lực cơ, đồng tử, thóp.
- Các dấu hiệu cơ năng: Đau đầu, đau cơ khớp.
- Nguy cơ lây nhiễm: Qua đường tiếp xúc trực tiếp với trẻ, từ bề mặt môi trường, thiết bị y tế và chăm sóc (máy thở, monitor, pulse Oxymeter…), từ nguồn chất thải; qua đường giọt bắn khi có tiếp xúc gần < 2 mét; qua đường không khí khi thực hiện các thủ thuật tạo khí dung trên trẻ (hút đàm hở, thông khí không xâm lấn…).
Chăm sóc
Đảm bảo hô hấp
Trường hợp trẻ không có suy hô hấp
- Đặt trẻ ở tư thế thoải mái phù hợp với tuổi, thông thoáng đường thở.
- Theo dõi toàn trạng, dấu hiệu sinh tồn, tình trạng sốt, ho, viêm long đường hô hấp 2 - 4 lần/ ngày và khi cần. Để giảm thiểu tiếp xúc không cần thiết, nhân viên y tế có thể theo dõi qua camera, trao đổi thông tin với người chăm sóc trẻ qua điện thoại hoặc hệ thống báo gọi tại giường.
- Vệ sinh mũi, họng:
- Với trẻ lớn: Hướng dẫn trẻ súc miệng, họng bằng dung dịch NaCl 9‰ hoặc các loại dung dịch súc miệng.
- Với trẻ nhỏ: Vệ sinh mũi, miệng cho trẻ, rửa mũi bằng dung dịch NaCl 9‰.
Trường hợp trẻ có suy hô hấp
- Trường hợp trẻ thở oxy
- Đặt trẻ nằm đầu cao 300, tư thế thoải mái, hút đờm dãi khi cần.
- Cho trẻ thở oxy qua mask hoặc qua gọng mũi với liều lượng thích hợp để đạt đích SpO2 ≥ 94%. Khi tình trạng trẻ ổn định, cần điều chỉnh để đạt đích SpO2 ≥ 90%.
- Theo dõi toàn trạng, dấu hiệu sinh tồn, SpO2 của trẻ 3h/lần và khi cần tùy tình trạng của trẻ, nếu có bất thường báo cáo Bác sĩ.
- Đánh giá đường thở, kiểu thở, hiệu quả của thở ôxy và tiến triển của bệnh.
- Chăm sóc, vệ sinh mũi miệng cho trẻ bằng dung dịch NaCl 9‰.
- Trường hợp trẻ thở máy
- Đặt trẻ nằm đầu cao 30º- 45º, sử dụng bộ hút đờm kín.
- Đánh giá 30 phút - 1h/lần tùy vào tình trạng của trẻ, báo Bác sĩ khi có bất thường:
- Dấu hiệu sinh tồn, SpO2, di động lồng ngực, màu sắc da và niêm mạc, tri giác (AVPU).
- Cân bằng dịch vào – ra
- Thay đổi tư thế 4 – 6h/ lần, vệ sinh răng miệng hàng ngày
- Chăm sóc máy thở: đảm bảo bình làm ấm, ẩm, hệ thống kín, không để nước đọng trong dây máy thở. Theo dõi sát các thông số của máy thở.
- Phát hiện và xử trí kịp thời các biến cố liên quan đến thở máy.
- Theo dõi các vấn đề khác như: thở chống máy, tắc, tuột ống nội khí quản, các vùng tỳ đè, các bất thường khác và báo cáo Bác sĩ.
- Thực hiện hút đờm kín đối với trẻ thở máy (tránh nguy cơ lây nhiễm qua đường không khí) và quan sát số lượng, màu sắc, tính chất đờm.
Kiểm soát thân nhiệt
Đo nhiệt độ cho trẻ hàng ngày, báo bác sĩ khi thấy bất thường.
Nếu trẻ có sốt:
- Nới rộng quần, áo cho trẻ.
- Nằm phòng thoáng, mát (khuyến cáo không bật điều hòa).
- Chườm ấm cho trẻ ở các vị trí: trán, hõm nách, bẹn.
- Cho trẻ uống nhiều nước (ORS, nước trái cây,...)
- Dùng thuốc hạ nhiệt paracetamol liều 10 – 15mg/kg cân nặng cách 4 – 6 giờ khi nhiệt độ ≥ 38º5.
Phòng bội nhiễm
Vệ sinh hàng ngày: đường hô hấp (nhỏ mắt, mũi), tắm và thay quần áo
Rửa tay đúng 5 thời điểm khi chăm sóc trẻ. Tuân thủ quy trình vô khuẩn khi thực hiện các can thiệp chăm sóc.
Thực hiện y lệnh kháng sinh đường uống hoặc đường tiêm (nếu có).
Chăm sóc dự phòng các biến cố liên quan đến thở máy, đường truyền trung tâm, huyết khối tĩnh mạch, loét,…(nếu có)
Đảm bảo dinh dưỡng
Đánh giá tình trạng dinh dưỡng của trẻ để có chế độ ăn phù hợp.
Cho trẻ ăn lỏng, dễ tiêu, nhiều vitamin. Thức ăn được nấu chín, đầy đủ các chất dinh dưỡng.
Nếu trẻ còn bú mẹ, tiếp tục cho trẻ bú mẹ cả ngày lẫn đêm. Mẹ được bổ sung đầy đủ dinh dưỡng và uống bổ sung sữa công thức.
Nếu trẻ không ăn được hoặc có suy hô hấp cần đặt ống thông dạ dày và cho trẻ ăn qua ống thông.
Thực hiện y lệnh truyền dịch (nếu có)
Tư vấn, giáo dục sức khoẻ
Người chăm sóc trẻ được theo dõi tình trạng sốt, ho khan, mệt mỏi và đau cơ. Nếu có các dấu hiệu trên thì chuyển đến cơ sở y tế người lớn để khám và điều trị theo đúng quy định.
Đánh giá diễn biến tâm lý của trẻ và người chăm sóc trẻ trong quá trình nằm viện và động viên an ủi phù hợp. Giải thích về bệnh, hướng dẫn tìm hiểu thông tin về dịch bệnh trên các phương tiện thông tin về tình hình SARS-CoV-2.
Hướng dẫn phòng lây nhiễm:
- Hướng dẫn trẻ đeo khẩu trang và thay khẩu trang hàng ngày hoặc ngay khiướt.
- Trẻ ho, hắt hơi, sử dụng khăn giấy 1 lần để che mũi, miệng và bỏ vào thùngrác theo quy định.
- Tuân thủ vệ sinh thường xuyên bằng xà phòng hoặc dung dịch sát khuẩn tay, tránh cho trẻ đưa tay lên mắt, mũi, miệng.
- Người chăm sóc trẻ được mặc phòng hộ đầy đủ: khẩu trang, mũ, quần áo, kính mắt hoặc tấm che mặt.
- Tránh ôm, bế trẻ quá nhiều khi không cần thiết.
- Xả rác đúng quy định.
Đánh giá
Diễn biến tốt:
- Các triệu chứng lâm sàng cải thiện, dấu hiệu sinh tồn ổn định, toàn trạng tốt, các xét nghiệm máu trở về bình thường, x-quang phổi cải thiện, xét nghiệm dịch đường hô hấp ít nhất 2 lần âm tính với SARS-CoV-2.
- Trẻ và gia đình trẻ hiểu biết về bệnh, cách chăm sóc và các biện pháp phòng bệnh, phòng ngừa lây nhiễm.
- Không lây truyền bệnh cho nhân viên y tế và người chăm sóc.
Không cải thiện hoặc diễn biến nặng hơn:
- Tình trạng toàn thân trẻ không cải thiện hoặc diễn biến năng hơn , có dấu hiệu suy hô hấp hoặc suy hô hấp nặng hơn, rối loạn các chức năng cơ thể, xuất hiện các biến chứng như bội nhiễm, loét vùng tỳ đè,... lây truyền bệnh cho nhân viên y tế và người chăm sóc.
PHỤ LỤC
QUY TRÌNH KỸ THUẬT THỞ ÔXY
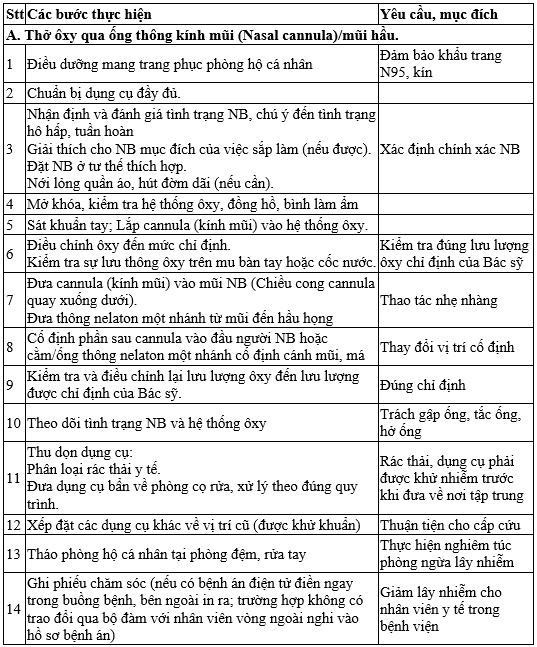
QUY TRÌNH KỸ THUẬT KHÍ DUNG
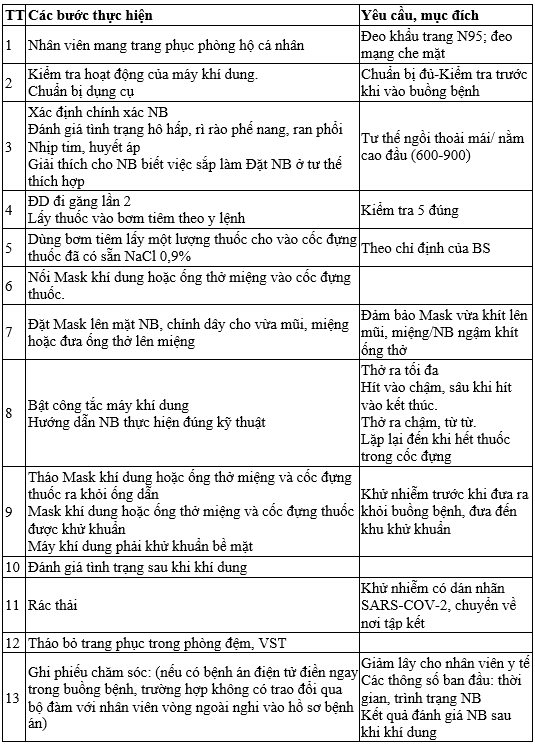
QUY TRÌNH KỸ THUẬT HÚT ĐỜM KỸ THUẬT TIẾN HÀNH:
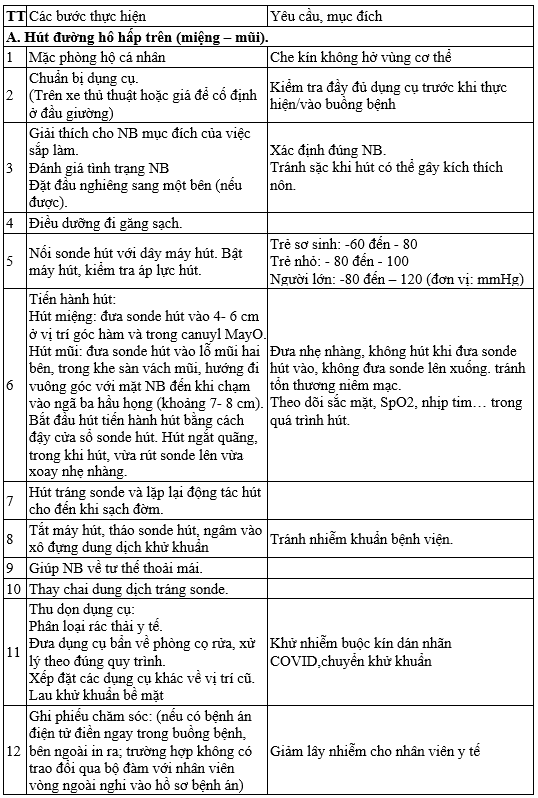
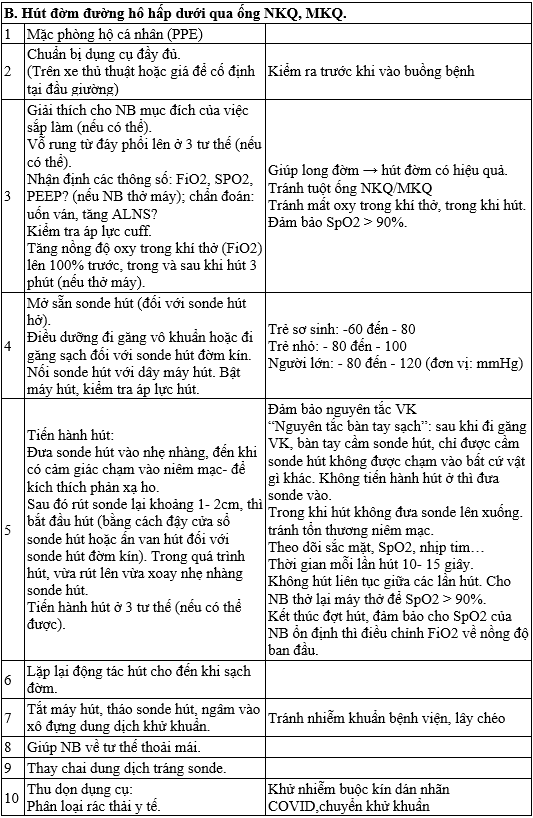
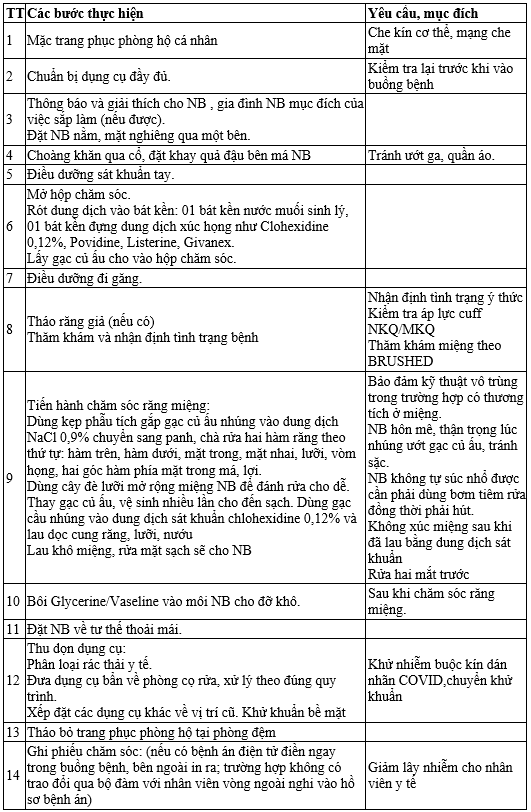
QUY TRÌNH KỸ THUẬT CHĂM SÓC RĂNG MIỆNG
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






