️ Giải phẫu bệnh học: Bệnh lý tuyến vú (P1)
NHẮC LẠI VỀ MÔ HỌC TUYẾN VÚ
.png)
Hình 1: Cấu tạo mô học của tuyến vú: Sơ đồ cấu tạo tuyến vú bình thường (A); Tuyến vú ở người trưởng thành: hệ thống ống dẫn (mũi tên) và các tiểu thùy (*) (B). Các đơn vị tiểu thùy - ống tận (các tiểu thùy vú); ống tận nhỏ (mũi tên); mô đệm trong tiểu thùy (*) (C); Ống tận nhỏ được lót lớp tế bào biểu mô ở bên trong (*) và tế bào cơ biểu mô ở bên ngoài (mũi tên) (D).
Tuyến vú ở người phụ nữ trưởng thành có hình giống như nửa quả cam, được chia thành 16 - 20 thùy giống như các múi cam, nhưng thực ra giới hạn của các thùy không rõ ràng và thường chồng lấp lên nhau. Mỗi thùy vú gồm có nhiều tiểu thùy và hệ thống ống dẫn, được bao quanh bởi mô đệm gian tiểu thùy và mô mỡ. Mỗi thùy vú mở ra bên ngoài qua một lỗ ở núm vú. Hệ thống ống dẫn gồm có ống thu thập đổ ra ngoài qua một lỗ mở tại núm vú, ống này phình ra tạo xoang sữa ở dưới núm vú, tiếp sau đó là ống dẫn lớn. Ống dẫn lớn phân nhánh thành những ống dẫn nhỏ hơn và tận cùng bằng ống tận ngoài tiểu thùy (Hình 1A). Đơn vị tiểu thùy - ống tận còn gọi là tiểu thùy vú, ống tận ngoài tiểu thùy khi vào trong tiểu thùy được gọi là ống tận trong tiểu thùy. Ống tận trong tiểu thùy sẽ phân nhánh thành một chùm ống tận nhỏ - là những ống tịt đầu, còn được gọi là các túi tuyến chế tiết sữa trong giai đoạn có thai và cho con bú. Các ống tận nhỏ nằm trong một mô đệm trong tiểu thùy, là một mô liên kết giàu tế bào và chất căn bản nhưng ít sợi collagen, khác biệt với mô đệm ngoài tiểu thùy (mô đệm gian tiểu thuỳ) giàu sợi collagen và nghèo tế bào. Ống tận nhỏ được lót bởi hai loại tế bào, lớp tế bào biểu mô ở bên trong và tế bào cơ biểu mô ở bên ngoài. (Hình 1BCD)
Đa số các bệnh lý tuyến vú đều xuất phát từ đơn vị tiểu thùy - ống tận, chỉ một số ít bệnh xuất phát từ những ống dẫn lớn, ví dụ như u nhú trong ống dẫn sữa. (Hình 2)
.png)
Hình 2: Sơ đồ vị trí xuất phát các bệnh lý tuyến vú thường gặp
VIÊM TUYẾN VÚ (MASTITIS):
Tương đối ít gặp.
Viêm tuyến vú cấp tính và áp xe vú
Viêm tuyến vú cấp tính thường gặp nhất là ở những người đang cho con bú. Vi khuẩn xâm nhập vào mô vú qua các khe nứt ở núm vú. Ngoài thời kỳ cho con bú, vi khuẩn có thể xâm nhập qua các tổn thương sẵn có ở da núm vú (như chàm), gây viêm tuyến vú cấp tính. Tác nhân gây bệnh thường gặp nhất là Staphylococcus aureus; Streptococcus ít gặp hơn.
.png)
Hình 3:Viêm tuyến vú cấp tính ở người cho con bú: Bạch cầu đa nhân trung tính thấm nhập các ống tuyến vú (mũi tên, A), hình thành ổ áp xe (B).
Hình thái tổn thương: Viêm tuyến vú cấp tính thường xảy ra ở một bên vú. Vú sưng to, nóng, đỏ, đau, khi đã áp xe hoá thì có cảm giác phập phều khi sờ nắn . Vi thể là hình ảnh điển hình của viêm cấp tính : sung huyết, phù viêm và thấm nhập bạch cầu đa nhân (Hình 3). Nhiễm Staphylococcus tạo một vùng viêm cấp tính khu trú; Streptococcus thì có khuynh hướng gây nhiễm trùng lan tỏa toàn bộ vú.
Liên hệ lâm sàng : Điều trị bằng kháng sinh và rạch dẫn lưu ổ áp xe nếu có.
Giãn ống dẫn sữa (Duct ectasia):
Gặp ở phụ nữ 50 - 60 tuổi, sanh nhiều lần
Bệnh sinh không rõ. Ống dẫn sữa chính bị giãn do chứa đầy chất tiết bị cô đặc. Ống có thể bị vỡ gây phản ứng viêm vô khuẩn.
Hình thái tổn thương: Ống dẫn sữa giãn, lòng ống chứa đầy các mảnh hoại tử bắt màu ái toan, chủ yếu là các đại thực bào chứa lipid trong bào tương (bọt bào). Biểu mô lót ống tuyến bị teo mỏng và hoại tử (Hình 4). Vỡ ống gây phản ứng viêm mãn tính mô tuyến vú quanh ống tuyến : thấm nhập nhiều limphô bào, mô bào và đôi khi rất nhiều tương bào (nên còn được gọi là viêm tuyến vú tương bào).
Liên hệ lâm sàng: Tổn thương gây xơ hoá, làm co kéo da và kéo tụt núm vú, có thể gây nhầm lẫn với ung thư vú. Trên nhũ ảnh, các ổ vôi hoá do lắng đọng canxi ở lòng ống cũng có thể làm nhầm lẫn với ung thư.
.png)
Hình 4: Giãn ống dẫn sữa.
Hoại tử mỡ (Fat necrosis):
Ít gặp.
Bệnh nhân thường có bệnh sử chấn thương, phẫu thuật hoặc xạ trị vào tuyến vú.
Hình thái tổn thương : Khởi đầu, trung tâm tổn thương là các tế bào mỡ hoại tử, bao xung quanh có các đại thực bào chứa lipid (bọt bào) và bạch cầu đa nhân trung tính (Hình 5). Sau đó có tình trạng tăng sản sợi, mạch máu và thấm nhập limphô bào. Cuối cùng tổn thương sẽ được thay thế bằng mô sợi.
Liên hệ lâm sàng : tổn thương ở một bên vú, chắc, không đau, giới hạn không rõ. Xơ hoá gây co kéo da làm nhầm lẫn với hình ảnh của ung thư.
.png)
Hình 5: Hoại tử mỡ
Viêm lao vú:
Hiếm gặp. Có thể nguyên phát hoặc thứ phát do phát tán vi khuẩn lao theo đường bạch huyết từ hạch cổ, trung thất; hoặc xâm nhập mô vú từ những ổ viêm lao vùng kế cận.
Hình thái tổn thương : trên đại thể thấy những vùng hoại tử bã đậu; vi thể có hình ảnh các u hạt lao.(xem hình 26, chương viêm và sửa chữa)
Liên hệ lâm sàng: Tổn thương đôi khi gây nhầm lẫn với ung thư, nhất là khi có kèm hạch to (50% trường hợp).
BIẾN ĐỔI SỢI BỌC (FIBROCYSTIC CHANGE):
Biến đổi sợi bọc là tổn thương thường gặp nhất của tuyến vú, đỉnh tuổi mắc phải từ khoảng 30 tuổi đến trước tuổi mãn kinh. Chỉ 10% phụ nữ có tổn thương phát hiện được trên lâm sàng. Nhưng khi làm tử thiết, có đến 60-90% phụ nữ có tổn thương này mà không có biểu hiện lâm sàng.
Bệnh sinh liên quan với tình trạng mất cân bằng hormôn: tăng quá mức estrogen hoặc thiếu hụt progesteron. Thuốc ngừa thai uống có thể làm giảm nguy cơ mắc tổn thương này (do cung cấp một nguồn estrogen và progesteron cân đối).
Biến đổi sợi bọc có 3 hình thái biến đổi mô học: (1) Tạo bọc (thường có chuyển sản đỉnh tiết đi kèm) và hóa sợi; (2) Tăng sản biểu mô; và (3) Bệnh tuyến.
Một số hình thái tổn thương trong biến đổi sợi bọc có liên quan với tăng nguy cơ ung thư vú
Dựa trên mức độ làm tăng nguy cơ bị ung thư vú, có thể chia các biến đổi sợi bọc thành 2 nhóm chính: (1) Biến đổi sợi bọc không tăng sinh (Nonproliferative fibrocystic change) và (2) Biến đổi sợi bọc có tăng sinh (Proliferative fibrocystic change).
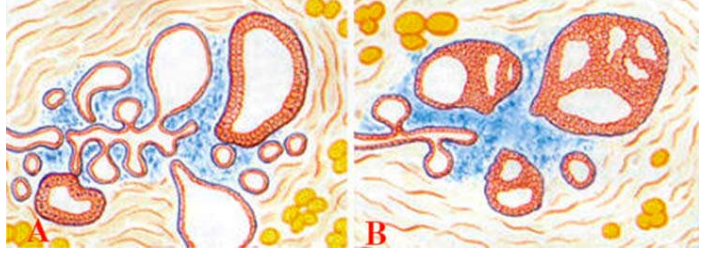
Hình 6: Biến đổi sợi bọc tuyến vú: Không tăng sinh (A); Có tăng sinh (B)
Biến đổi sợi bọc không tăng sinh:
Không liên quan với tăng nguy cơ ung thư vú. Là hình thái biến đổi thường gặp nhất trong biến đổi sợi bọc tuyến vú.
Vùng tổn thương giới hạn không rõ, mật độ chắc hơn mô tuyến vú bình thường; hoặc tổn thương là một bọc lớn, giới hạn rõ, mật độ căng.
Hình thái tổn thương: tổn thương đặc trưng của biến đổi sợi bọc không tăng sinh là tạo bọc và hóa sợi.
Đại thể: Có thể là một bọc lớn, đường kính đạt đến 5 cm; nhưng thường là nhiều bọc nhỏ nằm ở cả hai bên vú. Bên trong bọc chứa chất dịch vàng đục hoặc trong. Khi có xuất huyết cũ trong bọc, nhìn bên ngoài bọc có màu nâu xanh. Chất tiết trong lòng bọc có thể bị lắng đọng canxi tạo ra hình ảnh các ổ vôi hoá nhỏ thấy được trên nhũ ảnh. Giữa các bọc là mô sợi và mỡ.
Vi thể: Bọc lót biểu mô vuông hay trụ. Một số trường hợp, tế bào biểu mô tăng sản nhẹ, chồng chất lên nhau (nhưng không vượt quá 4 lớp tế bào) hoặc tạo nhú nhô vào lòng bọc. Ở bọc lớn, lớp biểu mô lót bị ép dẹt. Tế bào lót bọc có thể chuyển sản đỉnh tiết (tế bào trở nên hình đa diện; bào tương nhiều, bắt màu ái toan, có hạt; nhân tròn nhỏ đậm màu); loại bọc này hầu như luôn lành tính. Xung quanh bọc là mô sợi đặc, không còn giống với mô đệm trong tiểu thùy nữa.(Hình 8, 10A)
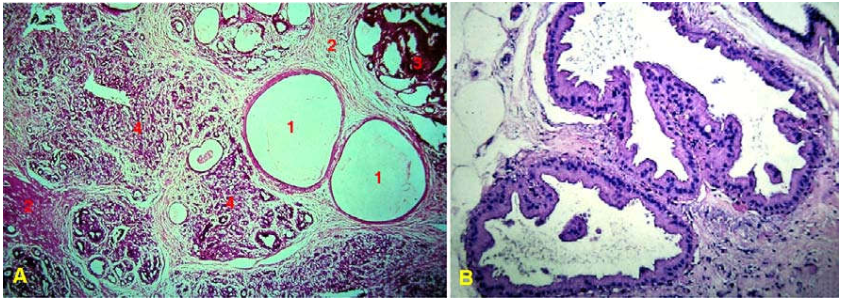
Hình 8: Biến đổi sợi bọc không tăng sinh, tạo bọc (1), hoá sợi (2), tăng sản biểu mô (3), tăng sản số lượng ống tuyến (4) (A); Tế bào lót vách bọc chuyển sản đỉnh tiết (B).
Biến đổi sợi bọc có tăng sinh:
Có liên quan với tăng nguy cơ ung thư vú. Là tổn thương có tăng sinh biểu mô, thường xảy ra trên nền của một biến đổi sợi bọc không tăng sinh.
Tăng sinh biểu mô bao gồm: (1) Bệnh tuyến: là tình trạng gia tăng số lượng túi tuyến trong tiểu thùy, làm tiểu thùy giãn rộng ra và biến dạng; (2) Tăng sản biểu mô: gồm tăng sản ống: là tình trạng gia tăng số lượng tế bào biểu mô trong ống tận làm ống giãn lớn; và tăng sản tiểu thùy là tình trạng tăng sinh các tế bào nhỏ đều kết dính nhau lỏng lẻo, lấp đầy và làm giãn rộng một số túi tuyến trong tiểu thùy.
Bệnh tuyến (Adenosis): Bệnh tuyến xơ cứng là dạng giải phẫu bệnh thường gặp nhất của bệnh tuyến. Dạng này có ý nghĩa quan trọng vì hình thái tổn thương trên vi thể và nhũ ảnh đôi khi rất giống một carcinôm.
Đại thể : Vùng tổn thương cứng chắc, giới hạn không rõ.
Vi thể: Cấu trúc tiểu thùy vẫn còn, số lượng ống tuyến (ống tận) tăng lên ít nhất gấp hai lần bình thường. Ống tuyến được lót bởi hai lớp tế bào (biểu mô và cơ biểu mô). Mô đệm sợi tăng sản, hyalin hoá, ép dẹt và làm méo mó các ống tuyến vùng trung tâm tổn thương. Ở vùng ngoại vi, các ống tuyến lại dãn rộng. Đôi khi xơ hoá nặng, ống tuyến bị ép dẹt thành những dây tế bào có thể nhầm với carcinôm ống tuyến vú. Vôi hoá vi thể trong lòng ống có thể gây nhầm với ung thư trên nhũ ảnh. (Hình 9)
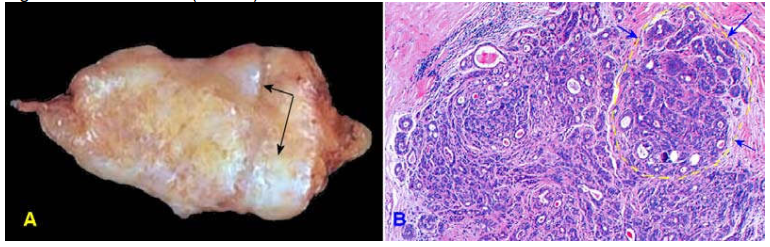
Hình 9: Tổn thương bệnh tuyến giới hạn không rõ (A); Tiểu thùy dãn rộng do tăng số lượng ống tuyến (B).
Tăng sản biểu mô:
Hình thái tổn thương :
Đại thể là một vùng mô vú dầy lên, giới hạn không rõ.
Vi thể :
Tăng sản ống: gồm tăng sản ống thông thường và tăng sản ống không điển hình.
Tăng sản ống thông thường (Usual ductal hyperplasia):
Tăng sản vừa: biểu mô tăng sản tạo cầu nối trong lòng ống
Tăng sản nặng: lòng ống giãn, lấp đầy tế bào tăng sản, nhưng vẫn còn những khoảng trống không tròn đều, méo mó, chen giữa các tế bào.
Tế bào tăng sản không có hình ảnh bất thường: dân số tế bào đa dạng, vẫn còn lớp tế bào cơ biểu mô bên ngoài. Tế bào biểu mô tăng sản có hạch nhân không rõ, có khuynh hướng xếp song song nhau, phân bào rất ít; trường hợp tạo cầu nối, tế bào có trục song song với trục của cầu nối. (Hình 10 B và C)
Tăng sản ống không điển hình (Atypical ductal hyperplasia): Tổn thương giới hạn chỉ ở một ít ống tuyến; tổn thương có nhiều đặc điểm nhưng chưa đủ để chẩn đoán một carcinôm ống tuyến vú tại chỗ grad thấp: tế bào nhỏ, đồng dạng, nhân tròn phân bố đều đặn, lấp đầy lòng ống hoặc tạo cầu nối, tạo sàng có kích thước đồng đều; nhưng trong ống vẫn còn một dân số tế bào thứ hai tương tự như những tế bào trong tăng sản ống thông thường. (Hình 10D)
.png)
Hình 10:Biến đổi sợi bọc không tăng sinh: Tăng sản nhẹ biểu mô (A); Biến đổi sợi bọc có tăng sinh: Tăng sản vừa (B),Tăng sản nặng (C),Tăng sản không điển hình (D).
Tăng sản tiểu thùy:
Ở đây, chúng ta chỉ nói đến tăng sản tiểu thùy không điển hình. Đây là một thực thể có hình thái mô học và diễn tiến sinh học khác hẳn tăng sản ống, với nguy cơ diễn tiến thành carcinôm tiểu thùy xâm lấn tăng gấp 5 lần bình thường. Trong tăng sản tiểu thùy không điển hình chỉ có dưới 50% ống tận (hoặc túi tuyến) trong tiểu thùy bị giãn rộng, lấp đầy bởi các tế bào đồng dạng, nhân tròn nhạt màu, hạch nhân nhỏ. Tế bào kết dính nhau lỏng lẻo, sắp xếp không định hướng, còn khoảng trống giữa các tế bào. (Hình 11)
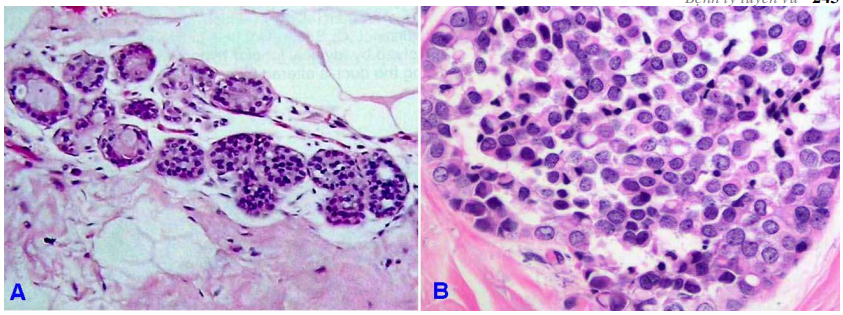
Hình 11: Tăng sản tiểu thùy không điển hình: <50% số ống trong tiểu thùy bị dãn rộng, chứa đầy tế bào (A); Ống trong tiểu thuỳ dãn rộng chứa đầy tế bào đồng dạng, nhân tròn (B).
Liên hệ lâm sàng: Biến đổi sợi bọc là những thay đổi của mô vú theo tuổi tác hầu như không cần phải điều trị; tuy nhiên vẫn phải lưu ý rằng nó có thể làm tăng nguy cơ ung thư vú. Biến đổi sợi bọc không tăng sinh có hoặc không kèm tăng sản nhẹ biểu mô ống tuyến vú thì không làm tăng nguy cơ; nhưng biến đổi sợi bọc có tăng sinh gồm bệnh tuyến xơ cứng hoặc tăng sản ống thông thường làm nguy cơ tăng 1,5 - 2 lần; tăng sản ống hoặc tiểu thuỳ không điển hình làm nguy cơ tăng 4 - 5 lần. Những trường hợp tăng nguy cơ này cần được theo dõi định kỳ, chụp nhũ ảnh và cho sinh thiết chọc hút khi cần thiết.
Xem tiếp: Giải phẫu bệnh học: Bệnh lý tuyến vú (P2)
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






