️ Nội soi phế quản đặt van một chiều
ĐẠI CƯƠNG
Bệnh phổi tắc nghẽn mạn tính là nguyên nhân gây tử vong cao khi bệnh ở giai đoạn cuối. Tình trạng căng phồng phổi quá mức làm ảnh hưởng đến hoạt động hô hấp và trao đổi khí. Hiện nay các biện pháp điều trị tiềm năng còn lại bao gồm: giảm thể tích phổi (bao gồm phẫu thuật cắt bóng khí lớn, cắt thùy phổi, đặt van một chiều, cấy ghép phổi…). Tuy nhiên phẫu thuật phổi ở những người bệnh này thường khó khăn và tỷ lệ tử vong khá cao sau phẫu thuật.
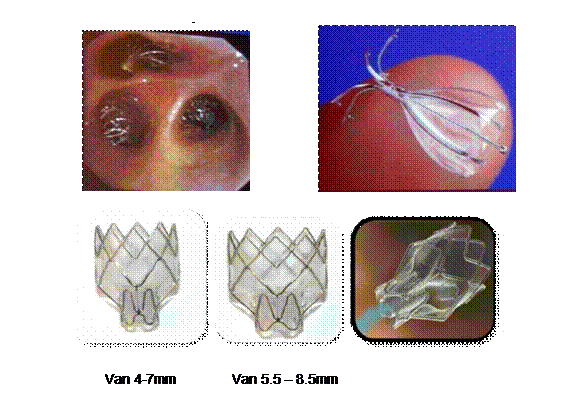
Nội soi phế quản đặt van một chiều là một phương pháp làm giảm thể tích phổi (gây xẹp một hoặc nhiều thùy phổi) bằng cách đặt những chiếc van một chiều của hãng Pulmons X vào trong lòng phế quản thông qua nội soi phế quản ống mềm. Các van này chỉ cho không khí đi ra theo một chiều mà không cho không khí đi vào do vậy lâu dần sẽ làm xẹp thùy phổi nơi được đặt van do đó có thể giảm được thể tích phổi bớt căng phồng phổi, cải thiện tình trạng hô hấp ở những người bệnh mắc bệnh phổi tắc nghẽn mạn tính có giãn phế quản nặng
CHỈ ĐỊNH
Tuổi từ 18 trở lên, không hút thuốc từ trên 6 tháng nay.
Người bệnh có giãn phế nang nặng, không thuần nhất và chủ yếu tập trung ở thùy trên của phổi.
Có rối loạn thông khí tắc nghẽn nặng: 20% ≤ FEV1≤ 45%, TLC ≥ 100%, RV ≥ 150% đo bằng phương pháp đo thể tích ký thân, khoảng cách đi bộ 6 phút > 140m.
Không có thông khí bàng hệ của thùy phổi cần đặt van được đánh giá bằng hệ thống đo gọi là chartis.
Khí máu động mạch lúc nghỉ ngơi không thở oxy: PaO2< 50mmHg, PaCO2 ≥ 45mmHg.
Rò phế quản màng phổi gây tràn khí, tràn mủ màng phổi kéo dài dẫn lưu màng phổi không hiệu quả.
CHỐNG CHỈ ĐỊNH
Giãn phế nang thuần nhất.
FEV1 < 20% hoặc giãn phế nang thuần nhất hoặc DLCO < 20%.
Có rối loạn nhịp tim, nhịp chậm (< 50 lần/phút).
Tăng huyết áp chưa kiểm soát được.
Có tiền sử ngất khi hoạt động gắng sức.
Người bệnh đang có nhiễm trùng hô hấp, khạc nhiều đờm cần điều trị nhiễm trùng sau đó đánh giá lại sau 3 tháng để chỉ định lại.
Có bóng khí khổng lồ chiếm > 1/3 thể tích phổi.
Nguy cơ dị ứng với các thuốc gây tê, gây mê, nikel, titanium hoặc silicon.
Suy gan, suy thận nặng, suy tim nặng.
Có chống chỉ định đối với nội soi phế quản: rối loạn đông cầm máu, nhồi máu cơ tim mới…
CHUẨN BỊ
Người thực hiện
Kíp thực hiện: 1 bác sĩ chuyên khoa hô hấp biết nội soi phế quản, được tập huấn về kỹ thuật đặt van 1 chiều và 1 điều dưỡng hoặc kỹ thuật viên có kinh nghiệm phụ soi phế quản.
Kíp gây mê (trong trường hợp gây mê): 1 bác sĩ và 1 điều dưỡng.
Phương tiện
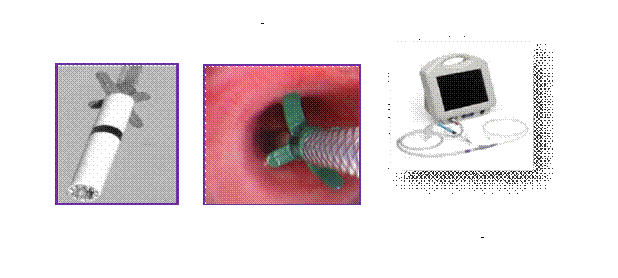
Hệ thống nội soi phế quản ống mềm cỡ 6mm với kênh thao tác ≥ 2,6mm: 01 bộ.
Van một chiều: 2 - 3 chiếc kích cỡ tùy theo vị trí đặt từ 4 đến 7mm.

Dụng cụ đo kích thước lỗ phế quản để lựa chọn van phù hợp
Catheter nằm để mang van
Hệ thống kiểm tra có hay không có thông khí bàng hệ : chartis
Máy monitoring, máy hút dịch.
Bơm tiêm 20ml, bơm tiêm 5ml.
Dụng cụ cấp cứu ngừng tuần hoàn: bóng ambu, máy sốc điện, nội khí quản.
Thuốc:
Natriclorua 0,9% x 1000ml.
Các thuốc gây tê: Xylocain.
Các thuốc giãn phế quản, corticoides.
Các thuốc chống sốc: adrenaline, corticoides
Người bệnh
Được giải thích trước về kỹ thuật.
Người bệnh và gia đình ký cam kết làm thủ thuật.
Hồ sơ bệnh án
Các xét nghiệm trước soi: công thức máu, đông máu cơ bản, khí máu, AST, ALT, creatinin, điện giải đồ, bilirubin, glucose, nhóm máu, X quang phổi, cắt lớp vi tính ngực độ phân giải cao lớp mỏng 1mm, điện tim, chức năng hô hấp đo bằng phương pháp thể tích ký thân, nghiệm pháp đi bộ 6 phút.
CÁC BƯỚC TIẾN HÀNH
Kiểm tra hồ sơ và các xét nghiệm của người bệnh
Kiểm tra người bệnh
Tên, tuổi, mạch, nhiệt độ, huyết áp, khám tim phổi.
Thực hiện kỹ thuật
Bước 1: xác định vị trí đặt van dựa vào phim chụp cắt lớp vi tính ngực lớp mỏng độ phân giải cao.
Bước 2: người bệnh có thể được gây tê họng thanh quản bằng xylocain 2% sau đó tiến hành nội soi phế quản ống mềm theo quy trình nội soi phế quản ống mềm. Có thể thực hiện kỹ thuật dưới gây mê đặt nội khí quản.
Kiểm tra thông khí bàng hệ bằng hệ thống chartis, nếu không có thông khí bàng hệ tiến hành bước tiếp theo.
Bước 3: đưa ống soi đến vị trí của lỗ phế quản của thùy phổi cần làm xẹp. Dùng catheter có bóng để đo đường kính của lỗ phế quản dự kiến đặt van để lựa chọn kích cỡ van phù hợp.
Bước 4: chọn van phù hợp và đặt van vào vị trí đầu cuối của catheter mang van, đưa catheter có chứa van vào kênh thao tác của ống soi khi đầu catheter ra khỏi đầu ống soi thì ấn nút đẩy van vào lỗ phế quản đã chọn.
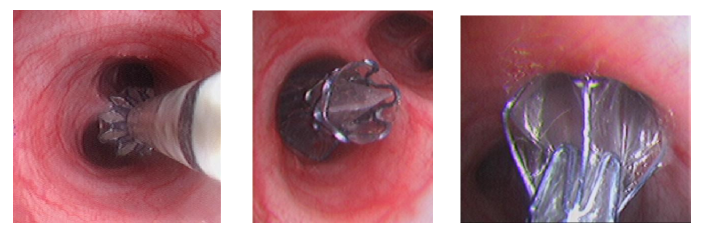
Bước 5: rút catheter mang van ra khỏi ống soi và kiểm tra lại vị trí van xem van đã mở và đúng vị trí chưa, nếu đã ổn thì rút ống soi.
Bước 6: rút nội khí quản sau khi kết thúc soi đối với trường hợp gây mê nếu tình trạng hô hấp, huyết động của người bệnh ổn định.
Có thể đặt ở nhiều vị trí nếu cần, ưu tiên các phế quản thùy trên của phổi.
THEO DÕI
Xét nghiệm và điều trị sau đặt van
X quang phổi.
Khí máu động mạch.
Dùng các thuốc giãn phế quản, corticoid và kháng sinh phòng bội nhiễm.
Đánh giá lại người bệnh sau 1 hoặc 2 tuần.
Theo dõi lâu dài
Hẹn tái khám sau 1 tháng, 3 tháng, 6 tháng, 12 tháng.
Đo SpO2, khí máu động mạch, chụp CT scan ngực tại mỗi lần tái khám.
Nội soi phế quản kiểm tra sau 1 tháng.
CÁC TAI BIẾN VÀ XỬ TRÍ
Đau ngực: dùng thuốc giảm đau paracetamol + codein.
Suy hô hấp cấp: đặt nội khí quản, thở máy.
Nhiễm khuẩn: điều trị kháng sinh.
Ngừng tuần hoàn: cấp cứu ngừng tuần hoàn.
Di lệch van: nội soi lại và tháo van ra.
TÀI LIỆU THAM KHẢO
Ngô Quý Châu "Nội soi phế quản", Nhà xuất bản Y học, 2012.
Robert O. Crapo, Jeffrey L. Glassroth, Joel Karlinsky, Talmadge E. King, Jr ‘Baum's Textbook Of Pulmonary Disease 7th Edition’, Lippincott Williams & Wilkins, 2004.
Delage A, Marquett C-H 2009, Traitement instrumental non chirurgical de l’emphyseme, Rev Mal Respir, 26, 1118 – 26.
Sterman D.H, Mehta A.C, Wood D.E, 2010, A Multicenter Pilot Study of a Bronchial Valve for the Treatment of Severe Emphysema, Respiration, 79:222–233.
Frank C. Sciurba, M.D., Armin Ernst, M.D., Felix J.F. Herth, M.D.,Charlie Strange, 2010, A Randomized Study of Endobronchial Valves for Advanced Emphysema, N engl j med 363;13 nejm.org september 23.
Coxson H.O, Nasute Fauerbach P.V, Storness-Bliss C, Springmeyer S.C, 2008, Computed tomography assessment of lung volume changes after bronchial valve treatment, Eur Respir J 2008; 32: 1443–1450.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






