️ Đau dây thần kinh sinh ba (Trigeminal Neuralgia) và cách điều trị
1. Dây thần kinh sinh ba là gì?
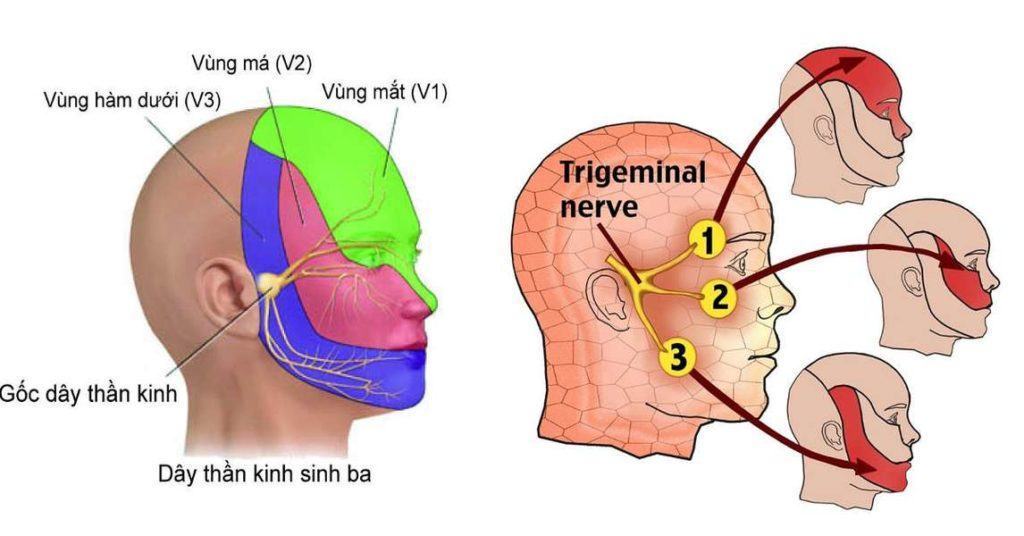
Các dây thần kinh sinh ba (còn gọi là dây thần kinh số V) là một trong những dây thần kinh chính của vùng mặt, chi phối cả vận động lẫn cảm giác các cơ quan trên mặt. Phần cảm giác dây thần kinh sinh ba có nguyên ủy thật nằm ở mặt trước phần đá xương thái dương. Nó đi qua mặt trước bên của cầu não vào trong thân não. Các đuôi gai tạo nên ba nhánh là nhánh thần kinh mắt, nhánh thần kinh hàm trên và hàm dưới. Nguyên ủy thật phần vận động nằm ở cầu não. Các sợi trục khi ra khỏi cầu não tạo nên rễ vận động của dây thần kinh sinh ba.
Thần kinh sinh ba (V) dẫn truyền cảm giác sờ, đau ở vùng mặt, răng, quanh miệng đến não. Điều khiển cơ nhai, chi phối việc tạo nước bọt, nước mắt. Mỗi nửa bên mặt (trái, phải) được chi phối bởi một dây V xuất phát từ nửa não cùng bên.
Sau khi dây thần kinh sinh ba rời khỏi não và đi vào bên trong hộp sọ, nó chia thành ba nhánh nhỏ hơn, kiểm soát các cảm giác trên khắp khuôn mặt:
- Nhanh mắt (V1): Nhánh đầu tiên kiểm soát cảm giác ở mắt, mí mắt trên và trán.
- Nhánh hàm trên (V2): Nhánh thứ hai kiểm soát cảm giác ở mí mắt dưới, má, lỗ mũi, môi trên và nướu trên.
- Nhánh hàm dưới (V3): Nhánh thứ ba kiểm soát các cảm giác ở hàm, môi dưới, nướu dưới và một số cơ dùng để nhai.
2. Đau dây thần kinh sinh ba là gì?
Đau dây thần kinh sinh ba (Trigeminal Neuralgia - TN), còn được gọi là tic douloureux, thường liên quan đến vùng mặt dưới và hàm, đôi khi ảnh hưởng đến vùng xung quanh mũi và trên mắt. Cơn đau dữ dội, như dao đâm, giống như điện giật này là do dây thần kinh sinh ba bị kích thích. Nó thường được giới hạn ở một bên của khuôn mặt.
3. Dịch tễ
Theo báo cáo, 150.000 người được chẩn đoán mắc chứng đau dây thần kinh sinh ba (TN) mỗi năm. Có thể xảy ra ở mọi lứa tuổi nhưng nó phổ biến nhất ở những người trên 50 tuổi. Viện Quốc gia về Rối loạn Thần kinh và Đột quỵ (NINDS) lưu ý rằng TN phổ biến ở phụ nữ gấp đôi so với nam giới. Một dạng TN có liên quan đến bệnh đa xơ cứng (multiple sclerosis - MS).
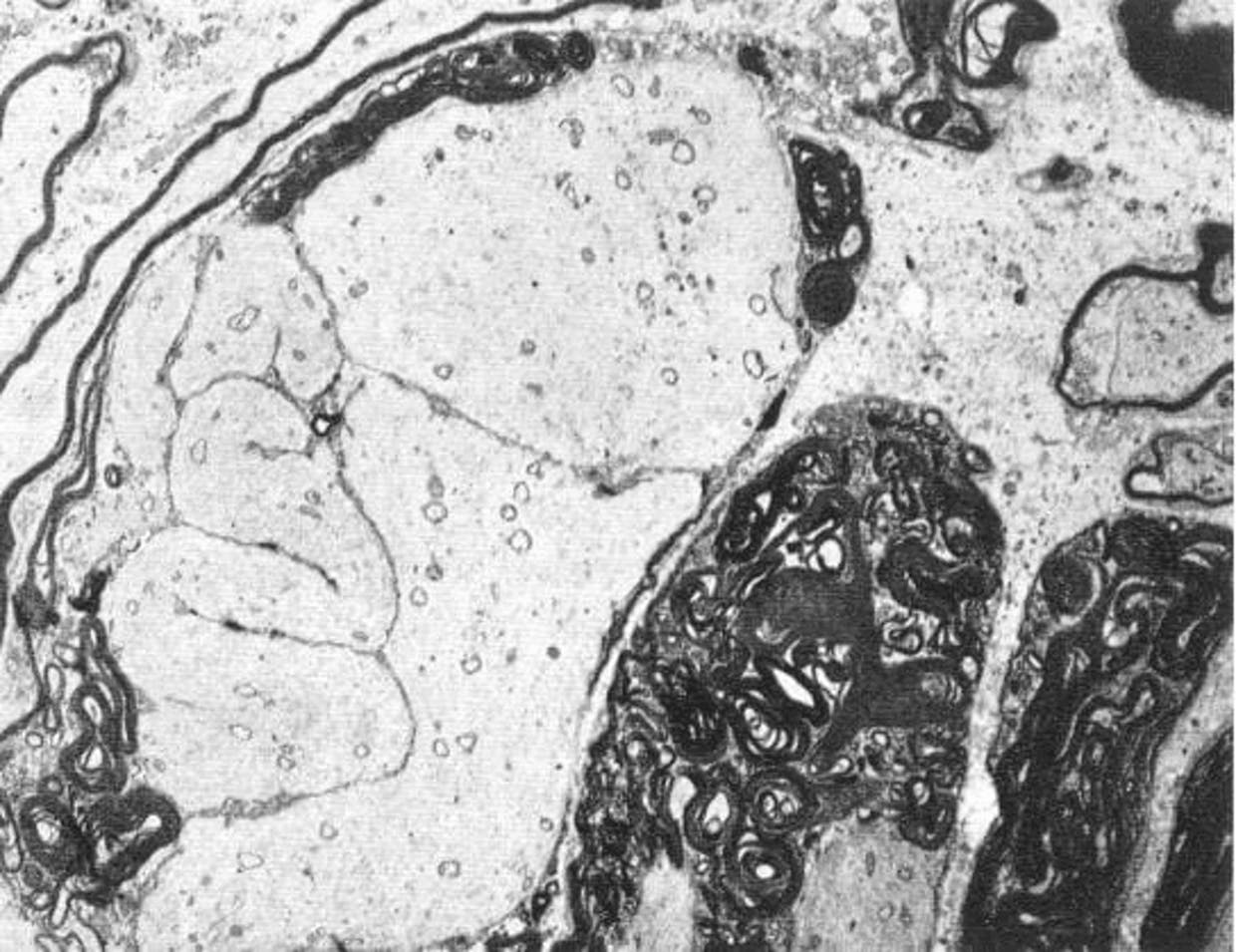
Hình ảnh hiển vi về sự khử myelin trong đau dây thần kinh sinh ba nguyên phát. Một sợi trục quanh co được bao quanh bởi myelin bất thường không liên tục. (Kính hiển vi điện tử; phóng đại 3300x)
4. Nguyên nhân
Có hai loại TN: nguyên phát và thứ phát. Nguyên nhân chính xác của TN vẫn chưa được biết rõ, nhưng cơn đau đi kèm với nó thể hiện sự kích thích dây thần kinh.
Đau dây thần kinh sinh ba nguyên phát có liên quan đến sự chèn ép của dây thần kinh, điển hình là ở phần nền sọ, nơi não gặp tủy sống. Điều này thường là do sự tiếp xúc giữa động mạch hoặc tĩnh mạch với dây thần kinh sinh ba ở nền sọ, gây chèn ép lên dây thần kinh khi nó đi vào não.
Đau dây thần kinh sinh ba thứ phát gây ra bởi u não, bệnh đa xơ cứng, u nang, chấn thương mặt hoặc các bệnh gây tổn thương bao myelin.
5. Triệu chứng
Có hai kiểu đau TN được xác định là loại 1 (TN1) hoặc loại 2 (TN2). TN1 được đặc trưng bởi cơn đau dữ dội, đau nhói, lẻ tẻ, bỏng rát hoặc giống như giật điện xung quanh mắt, môi, mũi, hàm, trán và da đầu. TN1 có thể trở nên tồi tệ hơn dẫn đến nhiều cơn đau kéo dài hơn. Cơn đau TN2 thường biểu hiện thường xuyên, bỏng rát, nhức nhối và cũng có thể bị châm chích nhưng ít dữ dội hơn TN1.
TN có xu hướng biểu hiện theo chu kỳ. Bệnh nhân thường bị các cơn đau kéo dài thường xuyên, sau đó hàng tuần, hàng tháng, thậm chí hàng năm không đau hoặc ít. Bệnh sử thường gặp là các đợt đau tăng theo thời gian với thời gian không đau ngắn hơn. Một số bệnh nhân xuất hiện ít hơn một cơn mỗi ngày, trong khi những bệnh nhân khác bị hàng chục hoặc nhiều hơn mỗi giờ. Cơn đau thường bắt đầu với cảm giác bị điện giật, đỉnh điểm là cơn đau dữ dội trong vòng chưa đầy 20 giây, khiến bệnh nhân co giật cơ mặt không kiểm soát được.
Cơn đau có thể tập trung tại một điểm hoặc có thể lan ra khắp mặt. Thông thường, nó chỉ ở một bên của khuôn mặt; tuy nhiên, trong một số trường hợp hiếm hoi và đôi khi khi kết hợp với bệnh đa xơ cứng, bệnh nhân có thể cảm thấy đau ở cả hai bên mặt. Các vùng đau bao gồm má, hàm, răng, lợi, môi, mắt và trán.
Cơn đau có thể xuất hiện đột ngột sau những hành động thông thường như: chạm nhẹ vào mặt, đánh răng, cạo râu, hắt xì, uống đồ nóng/lạnh, trúng gió, trang điểm, cười, nói.
6. Chẩn đoán phân biệt
- Đau do tổn thương dây thần kinh sinh ba (trigeminal neuropathic pain – TNP): đau liên tục, âm ỉ và bỏng rát, có thể đau buốt khi chạm vào.
- Viêm gân thái dương
- Hội chứng Ernest (tổn thương dây chằng bướm-hàm)
- Đau dây thần kinh chẩm
- Đau đầu migraine
- Viêm động mạch tế bào khổng lồ (viêm động mạch thái dương)
- Đau răng
- Đau dây thần kinh hậu zona
- Đau dây thần kinh hầu họng
- Viêm xoang
- Viêm tai
- Hội chứng khớp thái dương hàm (Temporomandibular joint - TMJ)
7. Chẩn đoán
TN có thể rất khó chẩn đoán, vì không có xét nghiệm chẩn đoán cụ thể và các triệu chứng rất giống với các rối loạn đau mặt khác. Do đó, điều quan trọng là phải đi khám khi cảm thấy đau nhói, bất thường xung quanh mắt, môi, mũi, hàm, trán và da đầu, đặc biệt nếu gần đây bạn chưa trải qua phẫu thuật nha khoa hoặc thực hiện các phẫu thuật khác trên mặt. Không có xét nghiệm chẩn đoán đặc hiệu cho TN nên bác sĩ phải dựa nhiều vào triệu chứng và bệnh sử kết hợp thăm khám để xác định vị trí đau.
Theo định nghĩa của Hiệp hội Đau đầu Quốc tế (IHS), tiêu chuẩn chính của TN bao gồm:
A - Các cơn đau kịch phát kéo dài từ một phần giây đến 2 phút, ảnh hưởng đến 1 hoặc nhiều bộ phận của dây thần kinh sinh ba và đáp ứng các tiêu chí B và C
B - Đau có ít nhất 1 trong các đặc điểm sau: (1) dữ dội, đau nhói hoặc như dao đâm; hoặc (2) bắt nguồn từ các khu vực bị kích thích hoặc bởi các yếu tố kích thích
C - Các đợt đau lặp lại
D - Không có yếu liệt thần kinh rõ ràng trên lâm sàng
E - Không được cho là do rối loạn khác
Cần xét nghiệm công thức máu và chức năng gan nếu dự định điều trị bằng carbamazepine. Oxcarbazepine có thể gây hạ natri máu, do đó nên đo nồng độ natri huyết thanh sau khi điều trị.
8. Cận lâm sàng
Chụp cộng hưởng từ (MRI) có thể phát hiện xem có khối u hoặc đa xơ cứng đang ảnh hưởng đến dây thần kinh sinh ba hay không. MRI có độ phân giải cao, lát mỏng hoặc dựng hình ba chiều có thể cho biết liệu có sự chèn ép do mạch máu gây ra hay không, thậm chí có thể cho biết mức độ chèn ép. Sự chèn ép do tĩnh mạch không dễ dàng xác định trên MRI.
9. Điều trị
Điều trị không phẫu thuật
Dùng một số loại thuốc để giảm đau như:
- Carbamazepine: một loại thuốc chống co giật được dùng phổ biến để điều tị TN, có tác dụng với giai đoạn đầu của bệnh tuy nhiên giảm dần theo thời gian. Nếu bệnh nhân không đáp ứng với carbamazepine, bác sĩ nên cân nhắc liệu cơn đau có phải do TN hay không. Các tác dụng phụ có thể xảy ra bao gồm chóng mặt, nhìn đôi, buồn ngủ và buồn nôn.
- Gabapentin: một loại thuốc chống co giật, được sử dụng phổ biến nhất để điều trị chứng động kinh hoặc chứng đau nửa đầu cũng có thể điều trị TN. Tác dụng phụ của thuốc này là nhẹ và bao gồm chóng mặt và/hoặc buồn ngủ tự biến mất.
- Oxcarbazepine: một loại thuốc mới hơn, đã được sử dụng gần đây như là thuốc đầu tay. Nó có liên quan về cấu trúc với carbamazepine và có thể được ưa thích hơn vì gây ra ít tác dụng phụ hơn. Các tác dụng phụ có thể xảy ra bao gồm chóng mặt và nhìn đôi.
Ngoài ra có thể dùng: baclofen, amitriptyline, nortriptyline, pregabalin, phenytoin, valproic acid, clonazepam, sodium valporate, lamotrigine, topiramate, phenytoin và các opioid.
Hạn chế: Một số bệnh nhân có thể cần liều tương đối cao để giảm bớt cơn đau, tuy nhiên các tác dụng phụ có thể trở nên rõ rệt hơn ở liều cao hơn. Thuốc chống co giật có thể mất tác dụng theo thời gian. Một số bệnh nhân có thể cần dùng liều cao hơn để giảm cơn đau hoặc dùng thêm thuốc chống co giật thứ hai, có thể dẫn đến phản ứng có hại của thuốc. Nhiều loại thuốc trong số này có thể gây độc cho một số bệnh nhân, đặc biệt là những người có tiền sử ức chế tủy xương và nhiễm độc gan và thận. Những bệnh nhân này phải được theo dõi công thức máu thường xuyên.
Phẫu thuật mở
Giải nén vi mạch: xác định một mạch máu có thể đang chèn ép dây thần kinh và di chuyển nhẹ nhàng mạch máu ra khỏi điểm bị chèn ép, từ đó làm giảm sự kích thích và cho phép dây thần kinh sinh ba phục hồi và trở lại tình trạng bình thường hơn, không gây đau đớn. Mặc dù đây thường là phẫu thuật hiệu quả nhất, nhưng nó cũng là phẫu thuật xâm lấn nhất, đòi hỏi phải mở hộp sọ. Biến chứng hiếm gặp là giảm thính lực, yếu mặt, tê mặt, nhìn đôi, đột quỵ hoặc tử vong.
Các phương pháp can thiệp xâm lấn tối thiểu
- Phong bế hạch bằng năng lượng sóng cao tần (Percutaneous radiofrequency rhizotomy): điều trị thông qua việc sử dụng nhiệt. Phương pháp này có thể làm giảm đau dây thần kinh bằng cách phá hủy phần dây thần kinh gây đau và ngăn chặn tín hiệu đau đến não. Bác sĩ phẫu thuật đưa một cây kim rỗng qua má vào dây thần kinh sinh ba. Dòng điện làm nóng đi qua điện cực sẽ phá hủy một số sợi thần kinh.
- Nén bóng qua da (Percutaneous balloon compression – PBC) sử dụng một cây kim đưa qua má đến dây thần kinh sinh ba. Phẫu thuật viên đặt một quả bóng vào dây thần kinh sinh ba qua một catheter. Bóng được thổi phồng lên ở nơi các sợi tạo ra cảm giác đau, chèn lên dây thần kinh, làm tổn thương các sợi gây đau và sau đó được lấy ra.
- Phong bế thần kinh bằng glycerol (Percutaneous glycerol rhizotomy): sử dụng glycerol được tiêm qua kim vào khu vực mà dây thần kinh phân chia thành ba nhánh chính. Mục đích là làm tổn thương dây thần kinh một cách chọn lọc để cản trở việc truyền tín hiệu đau đến não.
- Xạ phẫu (Stereotactic radiosurgery) dùng bức xạ ion hóa liều tập trung cao duy nhất tới một mục tiêu nhỏ, chính xác ở rễ thần kinh sinh ba. Phương pháp điều trị này không xâm lấn và tránh nhiều rủi ro và biến chứng phẫu thuật mở và các phương pháp điều trị khác. Sau một khoảng thời gian và ảnh hưởng từ quá trình tiếp xúc với bức xạ, sự hình thành chậm của tổn thương trong dây thần kinh làm gián đoạn việc truyền tín hiệu đau đến não.
Nhìn chung, lợi ích của phẫu thuật hoặc kỹ thuật làm tổn thương thần kinh phải luôn được cân nhắc cẩn thận với rủi ro của nó. Mặc dù một tỷ lệ lớn bệnh nhân TN cho biết giảm đau sau khi làm thủ thuật, nhưng không có gì đảm bảo rằng nó hiệu quả với tất cả mọi người.
Neuromodulation
Đối với bệnh nhân TNP, một thủ thuật phẫu thuật khác có thể được thực hiện bao gồm đặt một hoặc nhiều điện cực vào mô mềm gần dây thần kinh, dưới hộp sọ trên màng não và đôi khi sâu hơn vào não, để kích thích điện đến bộ phận chịu trách nhiệm về cảm giác của khuôn mặt. Trong kích thích thần kinh ngoại biên, các đạo trình được đặt dưới da trên các nhánh của dây thần kinh sinh ba. Trong kích thích vỏ não vận động (motor cortex stimulation – MCS), các vùng vận động trên mặt được kích thích. Trong kích thích não sâu (deep brain stimulation – DBS), các vùng ảnh hưởng đến đường dẫn cảm giác trên mặt có thể bị kích thích.
10. Theo dõi
Bệnh nhân nên tái khám chuyên khoa thường xuyên để duy trì điều trị. Thông thường, bệnh nhân phẫu thuật neuromodulation được yêu cầu trở lại phòng khám vài tháng một lần trong năm sau phẫu thuật để đánh giá hiệu quả và điều chỉnh thiết bị.
https://emedicine.medscape.com/article/1145144-overview
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






