️ Sỏi mật (P1)
SƠ LƯỢC GIẢI PHẪU ĐƯỜNG MẬT:
Đường mật trong gan
Đường mật trong gan bắt đầu từ vi quản mật có đường kính từ 1,5 đến 1,8mm. Các vi mật quản tập trung vào các tiểu quản mật. Khi đến khoang cửa chúng đổ vào các ống trong tiểu thuỳ tiếp theo là các ống gian tiểu thuỳ. Các ống mật này nối với nhau tạo thành ống mật phân thuỳ. ống gan phải bắt nguồn ở chỗ ống mật phân thuỳ sau gặp ống mật phân thuỳ trước. ống gan trái được cấu tạo do sự gặp nhau của ba ống mật: ống mật phân thuỳ giữa và hai ống mật của phân thuỳ bên.
Đường mật ngoài gan
Ống gan chung
ống gan chung được tạo bởi ống gan phải và ống gan trái. ống gan phải ngắn và to hơn ống gan trái, hai ống gan gặp nhau ở trước chỗ chẻ đôi của tĩnh mạch cửa tạo nên ống gan chung dài khoảng 30mm, đường kính khoảng 5mm chạy xuống dưới hơi chếch sang trái cho tới khi gặp ống mật chủ.
ống mật chủ:
ống mật chủ dài khoảng 50mm-60mm, đường kính trung bình 5mm-6mm đi từ chỗ hội lu giữa ống gan chung. ống mật chủ được chia làm bốn đoạn:
Đoạn trên tá tràng: ống mật chủ nằm trong cuống gan, đây là đoạn rộng nhất của ống mật chủ.
Đoạn sau tá tràng: ống mật chủ đi sau phần trên tá tràng
Đoạn sau tuỵ: ống mật chủ xẻ sau đầu tuỵ một rãnh, càng xuống dưới càng sâu.
Đoạn trong tá tràng: ống mật chủ chui vào thành tá tràng ở phần xuống, đoạn này hẹp nhất khoảng 3mm vì vậy sỏi hay nằm ở đây.
Túi mật
Túi mật có vai trò lu giữ và cô đặc dịch mật trước khi chúng được đẩy vào tá tràng.
Túi mật nằm trong hố túi mật ở mặt dưới của gan nên phần này không được phúc mạc che phủ. Túi mật có hình quả lê, kích thước trung bình khi chưa ăn rộng khoảng 3cm, dài khoảng 8cm có 3 phần:
Đáy: nằm trong khuyết túi mật của bờ dưới gan. Nếu chiếu lên thành bụng thì đáy túi mật nằm ở giao điểm giữa bờ sườn phải và bờ ngoài cơ thẳng bụng bên phải. Khi túi mật bị viêm căng to ấn điểm này sẽ đau chói (Murphy).
Thân: chạy chếch ra sau lên trên và sang trái. Mặt trên thân dính vào gan và chỉ ngăn cách nhau bởi một lớp tế bào xơ mỏng.
Cổ: Cổ túi mật dài khoảng 2,5cm, đường kính 2,5-4mm phình ở giữa thành một bể con nên sỏi hay đọng lại (còn gọi là bể Harrman). Hai đầu cổ túi mật hẹp, đầu trên gấp vào thân, đầu dưới gấp vào ống túi mật. Cổ túi mật nằm cách xa gan và trong một mạc treo có chứa động mạch túi mật.
Ống túi mật:
Dưới cổ túi mật là ống túi mật dẫn mật từ túi mật xuống ống mật chủ.
ống túi mật dài khoảng 30mm, đường kính trung bình 3mm chạy chếch xuống dưới sang trái và hơi ra sau nên cổ và ống túi mật tạo nên một góc mở ra sau. ở mặt trong niêm mạc tạo nếp hình xoắn ốc.
Giải phẫu đường mật qua siêu âm
Hệ dẫn mật trong gan
Hệ thống đường mật và các nhánh động mạch gan trong gan chỉ có thể quan sát được bằng các máy SA có độ phân giải cao và với phương pháp Dopple màu chúng ta có thể phân biệt được chúng là đường mật hoặc hệ mạch máu trong gan. Đường mật trong gan được coi là bình thường nếu đường kính < 2mm, hoặc nhỏ hơn 40% đường kính của nhánh cửa đồng hành với nó.
Hệ dẫn mật ngoài gan
Trên siêu âm vị trí của ống mật chủ, tĩnh mạch cửa, động mạch gan riêng trong dây chằng gan tá tràng nh sau: tĩnh mạch cửa ở phía sau, đường mật ở phía trước hơi ra ngoài, động mạch gan riêng ở phía trước và vào trong. Ba cấu trúc trên sẽ thay đổi dần vị trí: ống mật chủ sẽ đổ vào đoạn 2 tá tràng sau phúc mạc lên càng đi xuống dưới càng ra sau dần, tĩnh mạch cửa khi xuống dưới lại có khuynh hướng ra trước, động mạch gan riêng khi đi xuống dưới vẫn giữ vị trí phía trước.
Đường kính ống mật chủ bình thường từ 4-8mm. Sau cắt túi mật và ở người trên 60 tuổi ống mật chủ có thể dãn to hơn bình thường 1-2mm hoặc vẫn có thể không đổi, kích thước ống mật chủ cũng có thể thay đổi theo tuổi, ở người già 10mm là giới hạn tối đa của một ống mật chủ bình thường.
Ống túi mật có thể quan sát được khoảng 50% các trường hợp, nhất là ở bệnh nhân có dãn ống mật hoặc đã cắt túi mật. Đường kính từ 1-3mm trên siêu âm và trên siêu âm có thể chỉ thấy được khoảng 10-20mm cuối chỗ đổ vào ống mật chủ.
Túi mật
Túi mật bình thường sẽ thấy trên siêu âm sau khi nhịn ăn 8-12h. Vị trí đáy túi mật trên siêu âm có thể thay đổi theo t thế bệnh nhân nằm nhưng cổ túi mật có một tương quan cố định với tĩnh mạch cửa phải.
Kích thước túi mật khi bệnh nhân nhịn ăn 8-12h.
Chiều dài: 40-80mm
Chiều rộng: 15-40mm
Thành dày: 1-4mm
SINH LÝ DỊCH MẬT
Mật do tế bào gan bài tiết có pH dao động trong khoảng 7-7,7, một ngày gan bài tiết khoảng 500-600ml dịch mật trong suốt, có màu thay đổi từ xanh đến vàng. Bình thường mật được dự trữ ở túi mật.
Mật là một hỗn hợp chất lỏng đẳng trương trong đó chứa nước và các chất hoà tan. Thành phần chủ yếu của mật theo khối lượng gồm: nước 82%, acid mật 12%, lexithin và các phospholipids khác 4%, cholesterol không este hoá 0,7%. Các thành phần khác gồm bilirubin liên hợp, protein (IgA, các sản phẩm phụ của hormon và các protein khác được chuyển hoá trong gan) các chất điện giải, dịch nhày và thường xuyên có thuốc cũng nh các sản phẩm phụ chuyển hoá của chúng. Dịch mật ở gan có thành phần chất điện giải giống huyết tương, thành phần chất điện giải của mật ở túi mật khác với dịch mật ở gan do phần lớn các anion vô cơ: clorua và bicarbonate bị hấp thu qua màng đáy trở lại.
Trong tế bào gan có thể xảy ra sự liên hợp của nhiều thành phần cấu tạo mật, trong khi đó các thành phần khác của mật nh: acid mật nguyên thuỷ, lexithin và cholesterol được tổng hợp mới. Các acid mật nguyên thuỷ: acid cholic và acid chenodeoxy cholic được tổng hợp từ cholesterol trong gan. Các acid mật thứ phát gồm deoxycholic và lithocholic được tạo ra ở ruột như các sản phẩm chuyển hoá của vi khuẩn từ các acid mật nguyên thuỷ. Các acid mật thứ phát khác tìm thấy với lượng rất nhỏ là: acid ursodeoxycholic và một số loại acid mật khác những acid này có thể được tổng hợp với số lượng tăng ở bệnh nhân có hội chứng tắc mật mạn.
Muối mật được tạo thành bởi sự liên hợp của các acid mật với taurin và gluxin trong tế bào gan và được bài tiết vào mật. Phần lớn các acid mật được đào thải qua phân (0,3-0,6g/1 ngày). Phần nhỏ các acid mật liên hợp và không liên hợp được hấp thu bằng cách khuếch tán thụ động dọc theo ruột. Sau khi tái hấp thu, các acid mật vào tĩnh mạch cửa về gan được liên hợp lại rồi tái bài tiết vào mật (tuần hoàn ruột non - gan).
Cholesterol được bài tiết từ tế bào gan vào đường mật, nó là chất kém hoà tan trong môi trường nước. Khả năng hoà tan của nó trong mật phụ thuộc vào nồng độ lipit và tỷ lệ tương ứng của acid mật và lexithin. Tỷ lệ bình thường của những thành phần này thuận lợi cho sự tạo thành các mixen hỗn hợp hoà tan. Khi có sự mất cân đối sẽ làm tăng sự kết tủa của các tinh thể cholesterol trong mật.
Sắc tố mật: nguồn chính là bilirubin do máu mang tới. Tại gan, bilirubin tự do kết hợp với acid glycoromic thành bilirubin kết hợp, có khả năng hoà tan trong nước rồi bài tiết vào ống mật và vào ruột. ở ruột một phần bilirubin chuyển thành stercobilin theo phân ra ngoài. Phần còn lại tái hấp thu vào máu rồi theo tĩnh mạch cửa về gan theo chu kỳ gan ruột để tái tổng hợp bilirubin, một phần nhỏ thải ra ngoài theo nước tiểu dưới dạng urobilinogen.
Ba cơ chế quan trọng trong điều hoà bài tiết dịch mật là:
Vận chuyển tích cực acid mật từ tế bào gan vào vi quản mật
Vận chuyển acid mật phụ thuộc (Na+/Ka+ ATP aza)
Bài tiết vào tiểu quản mật
Các cơ chế này hoạt động do tác động của secretin và phụ thuộc AMP vòng. Hiện tợng vận chuyển tích cực bicacbonat vào trong tiểu quản kéo theo vận chuyển động thụ động của nước qua màng tế bào.
Dịch mật được cô đặc ở túi mật bằng cách hấp thu nước và chất điện giải qua màng theo cơ chế vận chuyển tích cực nên cần có năng lượng. Sức chứa bình thường của túi mật là 30 đến 75ml. Trong trạng thái đói cơ thắt oddi co chặt làm cho mật từ ống mật chủ không vào được tá tràng. Khi ăn túi mật co bóp cơ Oddi mở ra mật được tống xuống tá tràng qua bóng Vater cùng với dịch tuỵ, sự vận động này được thực hiện nhịp nhàng nhờ kích thích của dây thần kinh X và cholestokinin.
CƠ CHẾ HÌNH THÀNH SỎI MẬT
Phân loại
Sỏi mật được chia làm hai loại chính: sỏi cholesterol và sỏi màu
Sỏi cholesterol là loại sỏi mà trong thành phần cholesterol chiếm hơn 50% trọng lượng viên sỏi, ngoài ra còn có muối calcium, chất nhày...
Sỏi màu thành phần chính là calcium bilirubinate, ngoài ra còn calcium photphat hoặc calcium carbonate. Phần cholesterol chỉ chiếm khoảng 20%.
Cơ chế hình thành sỏi màu:
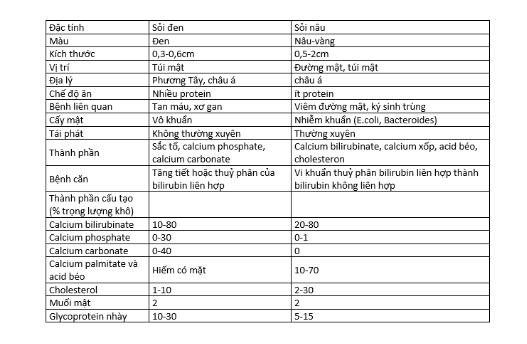
Sỏi màu được chia làm 2 loại: Sỏi đen và sỏi nâu được phân biệt dựa vào sự khác nhau về hình thái, sinh bệnh học và các mối liên quan.
Sỏi đen:
Thành phần chủ yếu của sỏi đen là calcium bilirubinte chiếm khoảng 70%, calcium phosphate và carbonate tạo nên ở xung quanh chất nhày glycoprotein, sỏi đen luôn có một hàm lượng cholesterol nhỏ hơn sỏi nâu. Tỷ lệ mắc tăng theo tuổi, có khoảng 50% sỏi đen tìm thấy ở người trên 80 tuổi.
Vị trí thường gặp của sỏi đen là ở túi mật. Cơ chế sinh bệnh chủ yếu của sỏi đen là do sự tiết quá mức của bilirubin vào mật ở những bệnh nhân có tan máu hoặc sơ gan. Trong dịch mật bình thường bilirubin chủ yếu dưới dạng liên hợp và tan trong nước. ở những bệnh nhân có sỏi đen do có sự phân huỷ tự phát không do men của vi khuẩn của bilirubin liên hợp trong mật tạo thành bilirubin không liên hợp không tan trong nước và làm giảm khả năng hoà tan canxi trong mật.
Lớp biểu mô túi mật có thể tạo acid mật tăng khả năng hoà tan calcium carbonat. Khi chức năng lớp biểu mô túi mật kém và túi mật ít co bóp thì đó là điều kiện cho sự kết tủa của bilirubin không liên hợp cùng canxi và photphat hình thành sỏi đen.
Sỏi nâu:
Sỏi nâu chứa khoảng 60% calcium bilirubinate, muối cancium của acid béo 15% và cholesterol 15%. Sỏi nâu thường thấy ở đường mật, một vài trường hợp chúng được thấy ở túi mật hoặc ở trong gan. Sỏi nâu có liên quan nhiều đến ký sinh trùng như giun đũa (Ascaris lumbricoides) và sán lá gan (Clonorchis sinensis).
Khi phân tích và quan sát các viên sỏi dưới kính hiển vi điện tử người ta thấy vi khuẩn có mặt ở tất cả các lớp của sỏi nâu. Khi cấy vi sinh vật ở sỏi nâu tỷ lệ vi khuẩn mọc lên tới 70-80% các trường hợp. Đa số các trường hợp vi khuẩn cấy ở sỏi nâu là E.coli hoặc Enterococus.
Vi khuẩn ở trong mật làm tăng sự tập trung của bilirubin không liên hợp do chúng tiết men β-glucuronidase và thuỷ phân bilirubin liên hợp thành bilirubin không liên hợp. Mặt khác men của vi khuẩn còn có thể thuỷ phân lecithin trong dịch mật thành acid béo tự do điều này cũng làm giảm sự hoà tan của canxi ở trong mật. Kết quả cuối cùng bilirubin kém hoà tan, muối canxi acid béo kết tủa cùng cholesterol canxibilirubinate tạo thành sỏi nâu.
Cơ chế hình thành sỏi cholesterol:
Vấn đề bệnh sinh của quá trình tạo sỏi túi mật đã được biết kể từ nghiên cứu của Small và cộng sự (1966). Sau đó cũng có nhiều tác giả quan tâm đến vấn đề này như S.Erlinger (1991), R.Herman Dowling (1993)... vì thế cơ chế hình thành sỏi cholesterol là được biết khá rõ.
Cholesterol là một loại lipit hầu như không tan trong nước. Trong dịch mật nó hoà tan nhờ hai cơ chế:
Tồn tại trong các hạt mixen. Hạt này là một phức hợp gồm các phân tử muối mật, cholesterol, photpholipit có đường kính khoảng 60A. Cứ một phân tử cholesterol cần 5-10 phân tử muối mật để hoà tan.
Tồn tại trong các túi photpholipit. Các túi này được tạo nên từ các phân tử photpholipit và các phân tử cholesterol được gài vào đây. Chúng có đường kính khoảng 600A.
Sau đây là một số tính chất của hai loại sỏi màu
Cơ chế hình thành:
Có bốn điểm quan trọng trong sự hình thành sỏi cholesterol
Hiện tượng quá bão hoà nồng độ cholesterol trong dịch mật
Khi tỷ lệ cholesterol tự do/ cholesterol liên hợp vợt quá mức cho phép, dịch mật được gọi là quá bão hoà. Hiện tượng này xuất hiện khi có sự mất cân bằng giữa cholesterol, photpholipit và acid mật trong thành phần dịch mật. Thừa cholesterol trong dịch có thể do một số loại bất thường sau:
Tăng bài tiết cholesterol của tế bào gan vào dịch mật. Cơ chế này liên quan đến bệnh béo phì, chế độ ăn giàu calo, do thuốc hoặc do tăng hoạt tính hydroxymethyl-glutaryl coenzyme reductase (HMG-CoA) đây là enzyme giới hạn tốc độ tổng hợp cholesterol tại gan. Một số bệnh nhân có thể giảm quá trình chuyển cholesterol thành acid mật.
Giảm bài tiết muối mật và photpholipit ở gan.
Giảm tích tụ mật tại túi mật và đường mật do thất thoát acid mật nguyên thuỷ từ ruột non vào ruột già nhanh hơn.
Tăng chuyển acid cholic thành acid deoxycholic do tăng dehdroxylat của acid mật và tăng hấp thu acid deoxycholic mới tạo ra.
Thừa cholesterol trong dịch mật có thể do tăng tiết cholesterol mật hoặc giảm bài tiết acid mật hoặc cả hai. Quá bão hoà cholesterol là điều kiện rất quan trọng trong tạo sỏi nhưng chỉ mình hiện tượng này là chưa đủ vì nó cũng có thể xảy ra ở người bình thường khi nhịn đói, phần lớn những người có mật quá bão hoà không tạo sỏi do thời gian cần thiết cho các tinh thể mật tạo nhân và phát triển dài hơn thời gian mật ở trong túi mật.
Rối loạn tạo nang
Bình thường cholesterol và photpholipit được tiết vào mật như những nang có hai lớp. Những nang này không bền và biến chuyển cùng với các acid mật thành các kết tủa lipid khác như những mixen. Khi mixen hoá các nang nhiều photpholipit hơn, cholesterol biến đổi thành các mixen hỗn hợp tạo ra các nang giàu cholesterol không bền. Những nang này kết tụ thành những nang nhiều lá to hơn từ đó các tinh thể cholesteron kết tủa.
Sự tạo hạt nhân cho các tinh thể cholesterol monohydrate.
Đây là yếu tố quan trọng, nó có thể được thúc đẩy khi trong mật thừa các yếu tố tiền nhân hoặc thiếu các yếu tố chống tạo nhân. Các glycoprotein nhầy và không nhầy và phosphatdylcholin lysine là các yếu tố tiền nhân, ApolipoproteinA1 và A2 và glycoprotein khác là yếu tố chống tạo nhân.
Tạo hạt nhân và lớn lên của các tinh thể monohydrate cholesterol có lẽ xảy ra trong lớp keo nhày. Các tinh thể phát triển liên tục do được tạo hạt nhân trực tiếp của các phân tử cholesterol từ các nang mật một lớp hay nhiều lớp bão hoà.
Ứ đọng túi mật, hình thành bùn mật.
Những nghiên cứu qua siêu âm chỉ ra rằng những bệnh nhân sau khi ăn túi mật co ít (thể tích lớn) thì dễ hình thành sỏi hơn.
Thành phần chủ yếu của bùn mật là tinh thể lexithin cholesterol, tinh thể monohydrate cholesterol, bilirunat calci và sợi nhầy tạo keo nhầy. Có bùn mật bao gồm hai bất thường: có sự mất cân bằng giữa bài tiết chất nhày ở túi mật và thải trừ và xuất hiện các hạt nhân từ dịch mật.
Người ta cho rằng bùn mật là tình trạng chuyển tiếp giữa mật quá bão hoà cholesterol và sỏi túi mật.
MỘT SỐ KỸ THUẬT CHẨN ĐOÁN HÌNH ẢNH VÀ GIÁ TRỊ CỦA CÁC PHƯƠNG PHÁP TRONG CHẨN ĐOÁN SỎI MẬT
Chụp ổ bụng không chuẩn bị
Chụp phim bụng không chuẩn bị có thể phát hiện thấy sỏi có chứa đủ canxi nhưng chỉ khoảng 10-15% sỏi có thể phát hiện bằng kỹ thuật này, ưu điểm của phương pháp này là giá rẻ, dễ thực hiện. Nhược điểm có độ nhạy độ đặc hiệu thấp, không dùng được cho người có thai. Phương pháp này cũng dễ chẩn đoán nhầm với sỏi tiết niệu, sỏi đầu tuỵ do đó cần phải chụp cả hai tư thế thẳng và nghiêng.
Chụp mật có chuẩn bị bằng thuốc cản quang đường uống (cholecistogaphy)
Phương pháp này được Graham và Code áp dụng năm 1924. Bệnh nhân được chụp X Quang bụng sau khi uống thuốc cản quang có iot. Thuốc được hấp thụ qua niêm mạc ruột, chất cản quang sẽ kết hợp với albumin trong máu rồi đến gan vào đường mật cuối cùng cô đọng lại trong túi mật. Vì vậy túi mật và đường mật sẽ quan sát được trên phim chụp. Đây là kỹ thuật có giá thành thấp, dễ thực hiện. Trước đây nó là phương pháp được áp dụng chủ yếu trong chẩn đoán và điều tra dịch tễ học sỏi mật. Phương pháp này cho phép phát hiện khoảng 90% các trường hợp sỏi mật. Tuy nhiên nó có một số nhược điểm như không dùng được cho người có thai, các trường hợp bilirubin máu cao >34 Mmol/l, suy gan, các trường hợp rối loạn hấp thu ở ruột. Độ nhạy trong chẩn đoán sỏi bé kém và thời gian thực hiện lâu vì vậy gần đây nó ít được áp dụng.
Chụp đường mật qua da
Từ năm 1937 Haurd và Đỗ Xuân Hợp đã nêu phương pháp chụp với nguyên lý chọc kim thăm dò qua da thành bụng đến nhu mô gan vào trong đường mật và bơm thuốc cảm quang. Trước đây thường chọc mù và kim to lên tỷ lệ thành công hạn chế, tai biến cao, phương pháp này có thể gây biến chứng chảy máu và viêm phúc mạc với tỷ lệ khoảng 3-10%.
Ngày nay chụp mật qua da thực hiện dưới hướng dẫn của siêu âm với loại kim nhỏ - kim chiba nên độ chính xác cao hơn và ít tai biến. Theo Phạm Gia Khánh tỷ lệ thành công là 80% (1990). Tuy nhiên đây là kỹ thuật gây chảy máu nên thường chỉ thực hiện ngay trước mổ và chỉ làm được với các bệnh nhân sỏi mật gây tắc mật cơ giới.
Chụp đường mật ngược dòng qua nội soi tá tràng (ERCP - Endoscopic - Retrograde - Cholangio pancreatography)
Phương pháp này có giá trị rất cao trong chẩn đoán sỏi mật. Nếu thực hiện tốt khả năng phát hiện sỏi lên tới > 95%. Một số tác giả coi tiêu chuẩn phát hiện sỏi mật trên ERCP là tiêu chuẩn vàng. Ưu điểm của phương pháp này thấy rõ đường mật và đường tuỵ, có thể tiến hành nội soi can thiệp lấy sỏi đường mật: ống mật chủ, ống gan chính khi sỏi nhỏ hơn 1,5cm. Tuy nhiên đây là kỹ thuật phức tạp, trang thiết bị đắt tiền, có thể có các biến chứng như viêm tuỵ cấp, viêm đường mật, thủng ruột với tỷ lệ 1-3% thậm chí có thể tử vong với tỷ lệ 0,5-2,1%.
Chụp điện toán cắt lớp (Computer - Tomography)
Nguyên lý của phương pháp này được Goomax phát minh năm 1963 là đo cường độ hấp thụ gián tiếp tia X giữa các lớp mô và độ hấp thu khác nhau giữa mô này và mô kia. Năm 1991 phương pháp này đã được áp dụng ở Việt Nam. Độ nhạy của CT trong chẩn đoán sỏi khoảng 75-90% tuy nhiên do giá thành đắt và không dùng được cho phụ nữ có thai nên chưa được sử dụng rộng rãi trong chẩn đoán sỏi mật.
Siêu âm nội soi
Nhờ việc đưa trực tiếp một đầu dò siêu âm có tần số cao gắn ở đầu máy nội soi vào tá tràng nên việc quan sát ống mật chủ, ống gan chung, túi mật, ống gan phải và trái rất tốt. Siêu âm nội soi tỏ ra là phương pháp tốt trong chẩn đoán các sỏi ở thấp vì với siêu âm thường thì đoạn này thường khó quan sát rõ. Đây là phương pháp có độ chính xác cao an toàn nhưng nhược điểm giá thành đắt trang thiết bị hiện đại và chỉ chẩn đoán được sỏi đường mật ngoài gan và sỏi túi mật.
Siêu âm và giá trị của siêu âm trong chẩn đoán sỏi mật
Mặc dù hiện nay có rất nhiều phương tiện để chẩn đoán hình ảnh mới, đặc biệt là CT và MRI nhưng SA vẫn là một phương pháp chẩn đoán hình ảnh được lựa chọn hàng đầu trong đánh giá tình trạng túi mật và đường mật. Các ưu điểm của SA là:
Có độ nhạy cao và độ chính xác cao trong việc phát hiện sỏi mật cũng nh giãn đường mật trong và ngoài gan.
Không có bức xạ ion hoá không cần chất cản quang.
Mau chóng an toàn thuận tiện, cơ động, ít tốn kém.
Không bị ảnh hưởng bởi chức năng hệ tiêu hoá gan mật. Có thể kiểm tra được nhiều cơ quan, dùng cả trong các trường hợp cấp cứu, phụ nữ có thai, không bị phụ thuộc vào tình trạng bệnh nhân.
Trong phần này chúng tôi so sánh khả năng của SA và các phương pháp chẩn đoán hình ảnh khác trong thăm dò túi mật và đường mật để thấy giá trị của phương pháp này.
Giá trị của SA so sánh với XQ trong chẩn đoán sỏi mật đã được nói đến nhiều. Rất nhiều tác giả đã đồng ý rằng SA là phương pháp được lựa chọn đầu tiên cho chẩn đoán sỏi mật. Chỉ khoảng 15% sỏi mật chứa đủ canxi là có thể nhìn thấy bằng chụp XQ thường. Còn SA lại có độ chính xác 96% trong chẩn đoán sỏi mật. SA được xác nhận là có độ nhạy hơn 15-20% hơn chụp XQ đường mật có chuẩn bị bằng thuốc cản quang đường uống và có tỷ lệ âm tính giả thấp hơn. Nó có thể tìm được những viên sỏi có kích thước nhỏ thay đổi chỉ vài mm. SA có thể tiếp cận để tìm thấy sỏi ở vùng thấp để đánh giá kích thước và số lượng của chúng. Bốn điểm thuận lợi của SA hơn XQ là:
Khi thăm khám không bị tác động của tia xạ.
SA có thể tìm được sỏi nhỏ ở túi mật và đường mật, điều này là không nhìn thấy ở tất cả các trường hợp của XQ.
Thực hiện được với các hoàn cảnh.
Cần ít thời gian hơn kiểm tra bằng XQ. Kiểm tra SA nhanh với bệnh túi mật.
Sỏi ống mật chủ
Độ nhạy của siêu âm trong chẩn đoán sỏi ống mật chủ là 55%-80%. Hầu hết các giá trị thấp là được nói đến cho tìm sỏi ở ống mật chủ đoạn đầu tuỵ và sỏi ở đường mật không dãn.
Độ nhạy của CT trong tìm sỏi ở ống mật chủ 45%-90%. Theo Baron độ chính xác của CT là 88% cho chẩn đoán sỏi ống mật chủ. Tuy vậy do giá thành cao và có bức xạ ion hoá khi dùng nên CT không được chọn là dụng cụ sàng lọc cho chẩn đoán sỏi mật. Với MRI cho độ nhạy và độ đặc hiệu là 90-97% trong việc phát hiện sỏi. ERCP cho độ nhạy và độ đặc hiệu là 90-98%, ngoài việc giúp ích cho chẩn đoán ERCP còn có thể giúp lấy sỏi qua nội soi và những sỏi có kích thước < 2cm. Tuy vậy ERCP cũng có tỷ lệ không thành công khoảng 4% và có từ 0,6-5% nguy cơ biến chứng nh viêm tuỵ cấp, viêm túi mật hoặc tử vong. SANS có độ nhạy tỏ ra hơn nhiều so với SA đạt 97% và kết quả này của SANS không bị ảnh hưởng bởi đường kính lớn hay nhỏ của sỏi hoặc tình trạng đường mật chính có giãn hay không. Tuy nhiên SANS chỉ chẩn đoán được các sỏi ở đường mật ngoài gan và sỏi túi mật.
Sỏi túi mật
Phát hiện ra sỏi là giá trị đầu tiên của SA túi mật kể từ khi Hublitz lần đầu tiên phát hiện sỏi túi mật ở 4 trong số 8 bệnh nhân. Với độ nhạy và độ chính xác >95% SA đang dần thay thế cho phương pháp chụp mật bằng đường uống như là một biện pháp để phát hiện sỏi mật. Hơn nữa nhiều khi SA có thể phát hiện sỏi túi mật mà không nhìn thấy được trên phim chụp XQ túi mật có uống thuốc cản quang. Mặc dù các nghiên cứu so sánh gần đây giữa chụp túi mật có uống thuốc cản quang và SA cho thấy là độ nhạy của hai phương pháp trong việc phát hiện ra bệnh lý sỏi túi mật là tương đương, nhưng nếu đi sâu xem xét thống kê thì thấy chụp XQ túi mật phát hiện sỏi ở 65% bệnh nhân có bệnh sỏi mật trong khi SA phát hiện ra sỏi ở 93% bệnh nhân có sỏi mật. Vì thế chụp mật có cản quang bằng đường uống hiện không được dùng thường xuyên. Trong SA nếu như túi mật được nhìn thấy là đồng nhất sỏi nhỏ 1mm có thể được tìm thấy, nhưng nếu dịch mật không đồng nhất sỏi lớn hơn cũng có thể bị bỏ qua (46). CT được xếp dưới SA trong phát hiện sỏi túi mật. Sự xuất hiện của sỏi mật trên hình ảnh CT là thay đổi và phụ thuộc vào cấu tạo của chúng. CT tìm thấy 74-79% của sỏi túi mật. Vì độ nhạy thấp, giá cao và có bức xạ nên CT không được dùng như là một dụng cụ sàng lọc cho sỏi túi mật, tuy vậy do khả năng biểu thị đặc tính của sỏi, trong tương lai CT có thể được dùng như là một dữ liệu trong dự đoán cấu tạo hoá học của sỏi. Sự chính xác của MRI trong tìm sỏi túi mật là ít được biết, nó được hy vọng sẽ được dùng cho sự xác định cấu tạo của sỏi.
Tuy nhiên dù có trong tay các phương tiện hiện đại kể trên, SA vẫn là phương pháp được lựa chọn đầu tiên trong thăm dò và chẩn đoán bệnh lý đường mật.
Tình hình nghiên cứu siêu âm gan mật trên thế giới và ở Việt Nam
Năm 1880 Pierre-Curie phát hiện ra nguyên lý áp điện rồi được P.Langerin khai thác lần đầu tiên năm 1916 để chế tạo ra các bộ chuyển đổi siêu âm đầu tiên có đầu dò thạch anh dùng cho phát hiện đối tượng tàu ngầm. Đến năm 1950 Viện nghiên cứu Hải quân Mỹ đã dùng siêu âm để thăm khám gan mật và đã phát hiện ra sỏi mật. Ngày nay siêu âm được ứng dụng rộng rãi trong chẩn đoán nhiều bệnh khác nhau, đặc biệt có giá trị trong chẩn đoán sỏi mật.
Trước kia để xác định tỷ lệ mắc sỏi mật người ta dựa vào: Số liệu thu thập được qua chụp đường mật có uống thuốc cản quang và qua phẫu thuật, qua mổ tử thi, nhưng có hạn chế là số lượng không đông.
Ngày nay siêu âm được coi là phương tiện chính để phát hiện sỏi mật. Các nghiên cứu có đối chứng với phẫu thuật và mổ tử thi cho thấy độ chính xác của siêu âm trong chẩn đoán sỏi mật >95%. Do vậy kỹ thuật này hiện nay được sử dụng trong điều tra dịch tễ học sỏi mật và những số liệu mà siêu âm đưa ra về tỷ lệ mắc, tỷ lệ sỏi túi mật và đường mật được coi là những số liệu có giá trị về sỏi mật.
Đã có rất nhiều công trình nghiên cứu của các tác giả trong và ngoài nước về giá trị của siêu âm với sỏi mật. Theo các tác giả Taboury.J.1982, Bismuth.H.1990, Jouve.P.1993 và Vũ Quang Ngọ 1990 đều nhận thấy SA là phương tiện không thể thiếu trong chẩn đoán sỏi mật.
SA trong chẩn đoán sỏi túi mật cho tỷ lệ chính xác cao, theo các tác giả Leining.M(1986) từ 90-97% với độ nhạy 91-98% độ đặc hiệu 94-100%; Carroll.BA (1989) từ 85-96% với độ nhạy 92% độ đặc hiệu 96%; Moumen.M(1991) là 92,2%; Sherlock (1992) là 96%. Siêu âm còn được dùng để theo dõi viêm túi mật cấp dựa vào các dấu hiệu túi mật thành dày, dính xung quanh thành túi mật.
Tuy vậy, giá trị của SA trong chẩn đoán sỏi ống mật chủ thấp hơn so với sỏi túi mật. Giai đoạn đầu vào các thập niên 70-80 các máy có độ phân giải thấp khả năng phát hiện của SA chỉ khoảng 60-70% các trường hợp. Theo Luning M. (1986) cho biết độ chính xác của SA sỏi ống mật chủ là 60%. Độ nhạy của SA trong chẩn đoán sỏi ống mật chủ có nhiều ý kiến khác nhau: theo Taylor KJW (1977), Beham M-1978, Roenigberg M (1979) cho biết độ nhạy từ 10-60%. Theo Cronan JI 1983, Laing F.C (1983-1986) cho biết độ nhạy khoảng 55-80%. Ngày nay với máy SA hiện đại có độ phân giải cao cùng với việc chuẩn bị kỹ bệnh nhân và lựa chọn đầu dò thích hợp cho phép phát hiện 80-85% các trường hợp.
ở Việt Nam từ nhiều năm nay SA đã trở thành công cụ chính trong chẩn đoán sỏi mật. Theo nghiên cứu của Tôn Thất Bách - Đỗ Kim Sơn (1986) đã cho biết độ chính xác của SA với sỏi ống mật chủ và túi mật là 90% sỏi trong gan 20%. Theo Vũ Quang Ngọ (1990) tỷ lệ chính xác là 90% trong đó tỏi túi mật 95% ống mật chủ 78% trong gan 81%. Theo kết quả của Trần Đình Thơ độ chính xác là 100% trong chẩn đoán sỏi túi mật, Thạch Quốc Khánh tỷ lệ phù hợp của SA với phẫu thuật là 93%, theo Lê Trung Hải (1993) là 95,7%. Tuy nhiên theo các tài liệu mà chúng tôi tham khảo được thì các nghiên cứu về tỷ lệ sỏi giữa các vị trí khác nhau còn hiếm và cũng chưa có nghiên cứu nào cho biết số bệnh nhân có sỏi mà không có triệu chứng chiếm tỷ lệ bao nhiêu.
Về đặc điểm hình ảnh siêu âm của sỏi mật đa số các tác giả đều thống nhất: khả năng phát hiện sỏi của SA không phụ thuộc vào thành phần cấu tạo sỏi. Khả năng của SA trong phát hiện độ lớn kích thước sỏi theo Ourati W (1981) cho rằng SA có thể phát hiện được sỏi 2mm, theo Carroll BA (1978) thì SA có thể phát hiện được sỏi 1mm. Bóng cản âm của sỏi là một trong những tiêu chuẩn nhận biết sỏi. Hình ảnh dịch mật bao quanh sỏi tương phản với hình ảnh nhân tăng âm có ranh giới rõ của viên sỏi là tiêu chuẩn nhận biết sỏi. Vấn đề di động của viên sỏi khi bệnh nhân thay đổi tư thế cũng là một tiêu chuẩn nhưng không phải lúc nào cũng có.
Xem tiếp: Sỏi mật (P2)
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh