️ Suy tuyến thượng thận
TỔNG QUAN
- Tuyến thượng thận được tạo thành từ hai phần, phần vỏ và phần tủy. Vỏ thượng thận sản xuất các hormone cần thiết cho hoạt động bình thường của cơ thể; thiếu hụt các hormone này dẫn đến suy tuyến thượng thận. Phần vỏ chịu trách nhiệm sản xuất glucocorticoid, mineralocorticoid và androgen. Sự phá hủy hoặc rối loạn chức năng của vỏ thượng thận chủ yếu dẫn đến thiếu hụt glucocorticoid và mineralocorticoid.
- Suy tuyến thượng thận có thể được phân thành 3 loại, gồm suy tuyến thượng thận nguyên phát, thứ phát và tam phát. Suy tuyến thượng thận nguyên phát xảy ra khi có bệnh lý ảnh hưởng trực tiếp đến tuyến thượng thận. Suy tuyến thượng thận thứ phát là kết quả của việc giảm hormone ACTH được tiết ra từ tuyến yên. Suy tuyến thượng thận tam phát gây ra bởi sự giảm nồng độ hormone CRH được tiết ra từ vùng hạ đồi.
- Một điểm khác biệt quan trọng giữa 3 loại suy tuyến thượng thận trên là sự thiếu hụt mineralocorticoid. Bệnh nhân mắc suy tuyến thượng thận thứ phát hoặc tam phát thường sẽ có chức năng mineralocorticoid bảo tồn do các hệ thống phản hồi riêng biệt. Nồng độ mineralocorticoid được điều chỉnh bởi hệ thống renin-angiotensin độc lập với các tín hiệu của vùng hạ đồi hoặc tuyến yên [1]
- Tỷ lệ mắc suy tuyến thượng thận nguyên phát ước tính hiện nay là 4,4–6 ca mới trên 1 triệu dân mỗi năm. Suy tuyến thượng thận nguyên phát ảnh hưởng đến nữ giới nhiều hơn và các triệu chứng lâm sàng có thể xuất hiện ở mọi lứa tuổi, thường gặp nhất là từ 30 đến 50 tuổi. Suy tuyến thượng thận thứ phát thường gặp hơn suy tuyến thượng thận nguyên phát. Tỷ lệ mắc ước tính hiện nay là 150–280 ca trên một triệu người và phổ biến ở nữ giới hơn nam giới.
BỆNH SINH
Bệnh lý học
Tuyến thượng thận được cấu tạo từ phần vỏ và phần tủy. Phần tủy sản xuất catecholamine, epinephrine và norepinephrine. Vỏ thượng thận có 3 vùng chức năng và mô học riêng biệt: lớp cầu, lớp bó và lớp lưới. Mỗi lớp sản xuất các hormone steroid từ cholesterol tiền thân. Lớp cầu tạo ra mineralocorticoid, lớp bó sản xuất glucocorticoid và lớp lưới tạo ra tiền chất androgen. Glucocorticoid được tiết ra từ lớp bó dưới sự kiểm soát của hormone CRH tiết ra từ vùng hạ đồi và ACTH từ tuyến yên. Cortisol bài tiết hàng ngày với nồng độ tối đa vào sáng sớm và nồng độ tối thiểu vào khoảng nửa đêm. Mineralocorticoid được sản xuất chủ yếu dưới sự kiểm soát của hệ thống renin-angiotensin. Do đó, sự tiết mineralocorticoid được bảo tồn trong suy thượng thận thứ phát.
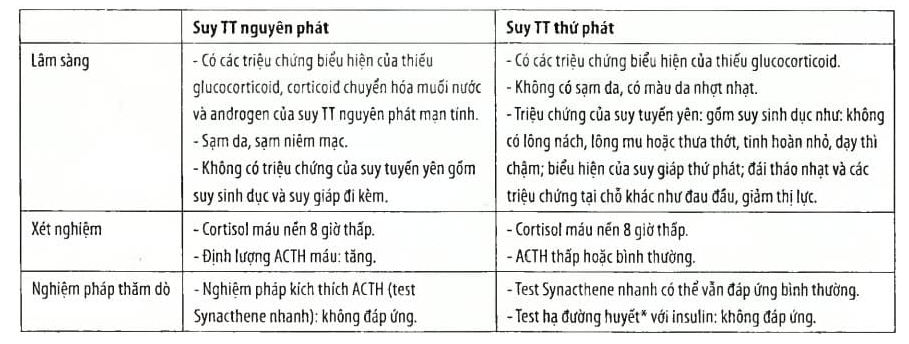
Suy thượng thận nguyên phát được đặc trưng bởi việc giảm sản xuất aldosterone và cortisol do chức năng tuyến thượng thận bị suy giảm. STTT nguyên phát có thể biểu hiện cấp tính, dưới dạng cơn suy tuyến thượng thận cấp, hoặc có thể mãn tính, được gọi là bệnh Addison. Nồng độ cortisol trong huyết tương thấp dẫn đến tăng sản xuất và bài tiết ACTH do cơ chế điều hòa ngược âm tính
Suy tuyến thượng thận thứ phát bắt nguồn từ tuyến yên – một tuyến có kích thước bằng hạt đậu ở não. Tuyến yên tạo ra ACTH, một loại hormone có vai trò kích thích tuyến thượng thận tạo ra cortisol. Nếu tuyến yên không sản xuất đủ ACTH thì tuyến thượng thận sẽ không tạo đủ cortisol. Theo thời gian, tuyến thượng thận có thể bị co lại và ngừng hoạt động.
Suy thượng thận tam phát bắt nguồn ở vùng hạ đồi, một vùng nhỏ của não gần tuyến yên. Vùng hạ đồi tạo ra hormone CRH, một loại hormone kích thích tuyến yên tạo ra ACTH. Khi vùng hạ đồi không tạo đủ CRH thì tuyến yên sẽ không tạo đủ ACTH và kết quả là tuyến thượng thận không tạo đủ cortisol.
Nguyên nhân gây bệnh
1.Suy tuyến thượng thận nguyên phát
- Nguyên nhân tự miễn: Quá trình tự miễn gây phá huỷ tổ chức vỏ thượng thận và một số các cơ quan khác của người bệnh, vì vậy có thể thấy phối hợp bệnh lý tự miễn khác.
- Di truyền: Các yếu tố di truyền khác nhau đã được xác định đóng một vai trò trong việc phát triển của suy tuyến thượng thận nguyên phát hoặc viêm tuyến thượng thận tự miễn. Chúng bao gồm các kiểu gen đơn bội của phức hợp kháng nguyên phù hợp tổ chức (MHC): DR3-DQ2 và DR4-DQ8.
- Lao thượng thận: Chủ yếu gặp ở thập kỷ 20–30, ở các nước chậm phát triển. Ngày nay hiếm gặp nguyên nhân do lao.
- Phá huỷ tuyến thượng thận: Cắt bỏ tuyến thượng thận hai bên trong điều trị bệnh Cushing (nay ít áp dụng) hoặc dùng thuốc Mitotan (op’DDD) trong điều trị ung thư thượng thận.
- Do sử dụng thuốc: Thuốc có thể gây suy tuyến thượng thận do ức chế sinh tổng hợp cortisol, bao gồm aminoglutethimide, etomidate, ketoconazole và metyrapone. Phenytoin và rifampin làm tăng chuyển hóa cortisol và do đó có thể dẫn đến suy tuyến thượng thận ở những người dễ có nguy cơ mắc bệnh.
- Các nguyên nhân hiếm gặp khác: Nhiễm nấm, HIV, giang mai toàn thân gây hoại tử thượng thận; Xuất huyết thượng thận (rối loạn đông máu, điều trị thuốc chống đông, nhồi máu thượng thận hai bên, viêm tắc động mạch, nhiễm trùng huyết, sốc nhiễm khuẩn…); Các bệnh thâm nhiễm, xâm lấn tuyến thượng thận: nhiễm sắt, sarcoidose, ung thư di căn… Thoái triển thượng thận bẩm sinh, loạn dưỡng chất trắng thượng thận (hiếm); Rối loạn gen.
– Các yếu tố nguy cơ:
- Sưng (viêm) tuyến giáp thường dẫn đến giảm chức năng tuyến giáp (viêm tuyến giáp mãn tính)
- Tuyến giáp sản xuất quá nhiều hormone tuyến giáp (tuyến giáp hoạt động quá mức, bệnh Graves)
- Phát ban ngứa kèm theo mụn nước và rộp da (viêm da herpetiformis)
- Các tuyến cận giáp không sản xuất đủ hormone tuyến cận giáp (suy tuyến cận giáp)
- Tuyến yên không sản xuất đủ một số hoặc tất cả các hormone của nó (suy tuyến yên)
- Rối loạn tự miễn ảnh hưởng đến các dây thần kinh và các cơ mà chúng kiểm soát (bệnh nhược cơ)
- Cơ thể không có đủ các tế bào hồng cầu khỏe mạnh (thiếu máu ác tính)
- Tinh hoàn không thể sản xuất tinh trùng hoặc nội tiết tố nam (suy tinh hoàn)
- Bệnh tiểu đường type 1
- Mất màu nâu (sắc tố) từ các vùng da (bạch biến)
- Một số khiếm khuyết di truyền hiếm gặp cũng có thể gây ra suy tuyến thượng thận.
2. Suy thượng thận thứ phát
- Chấn thương sọ não (TBI) và suy tuyến yên là những nguyên nhân phổ biến.
- Bệnh tự miễn
- U tuyến yên hoặc nhiễm trùng
- Chảy máu trong tuyến yên
- Bệnh di truyền ảnh hưởng đến cách phát triển hoặc hoạt động của tuyến yên
- Phẫu thuật cắt bỏ tuyến yên để điều trị các tình trạng khác
3. Suy thượng thận tam phát
- Nguyên nhân phổ biến nhất của suy tuyến thượng thận tam phát là đột ngột ngưng corticosteroid sau một thời gian dài sử dụng. Liều corticosteroid theo toa có thể khiến lượng cortisol trong máu tăng cao hơn mức bình thường của cơ thể. Nồng độ corticosteroid cao trong máu trong thời gian dài khiến vùng hạ đồi sẽ sản xuất ít CRH hơn. CRH giảm có nghĩa là ACTH cũng được tiết ít hơn, do đó khiến tuyến thượng thận ngừng sản xuất cortisol. Khi bệnh nhân ngừng dùng corticosteriod, tuyến thượng thận có thể chậm hoạt động trở lại. Để tuyến thượng thận có thời gian tạo lại cortisol, bác sĩ sẽ giảm dần liều lượng thuốc trong một khoảng thời gian vài tuần hoặc thậm chí vài tháng
- Phẫu thuật để điều trị bệnh Cushing cũng có thể dẫn đến suy tuyến thượng thận tam phát. Hội chứng Cushing là tình trạng rối loạn nội tiết tố do lượng cortisol trong máu cao trong thời gian dài. Đôi khi hội chứng Cushing là do các khối u, thường không phải ung thư, ở tuyến yên hoặc tuyến thượng thận tạo ra quá nhiều ACTH hoặc cortisol. Khi các khối u được phẫu thuật cắt bỏ, nguồn ACTH hoặc cortisol dư thừa sẽ đột ngột biến mất. Tuyến thượng thận có thể chậm hoạt động trở lại.
Xem thêm: Ung thư tuyến thượng thận - nguyên nhân, chẩn đoán và điều trị
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






