️Hình ảnh siêu âm phù thai
Phù thai thường được chẩn đoán bằng siêu âm định kỳ trong đó các đặc điểm điển hình được mô tả. Ở những thai nhi khác, nghi ngờ lâm sàng có phù thai vì tiền sử gia đình có trẻ bị ảnh hưởng tương tự trước đó hoặc do siêu âm được thực hiện để đánh giá đa ối.
Thăm khám ưu tiên (Preferred examination)
Các đặc điểm siêu âm (xem các hình ảnh bên dưới) thường hữu ích đáng tin cậy trong việc chẩn đoán bệnh gây ra phù thai, đặc biệt là ở những thai nhi có khối u ở ngực hoặc bệnh tim. Tuy nhiên, ở nhiều thai nhi, nguyên nhân chính xác không rõ mặc dù có kiểm tra siêu âm.
Các xét nghiệm máu được thực hiện ở người mẹ có thể cung cấp thông tin liên quan đến Rh và các nguyên nhân miễn dịch khác của phù thai, cũng như bằng chứng về nhiễm trùng và các bệnh chuyển hóa. Tuy nhiên, xét nghiệm thai nhi xâm lấn cuối cùng phải được thực hiện bằng phương pháp chọc ối (amniocentesis) hoặc lấy mẫu máu cuống rốn qua da (cordocentesis). Cả hai phương pháp đều có nguy cơ gây tử vong cho thai.
Tiền sử có thai trong gia đình bị phù thai trước đó là rất quan trọng. Một khi nghi ngờ IHF, cần thực hiện xét nghiệm nhóm máu mẹ và sàng lọc kháng thể kháng Rh và xác định các nhóm máu khác (ví dụ: Kell, Duffy, MNSs). Ở những bà mẹ được phát hiện có IgM, không cần làm thêm gì nữa, nhưng nếu phát hiện thấy IgG, cần phải xác định hiệu giá của các kháng thể Rh dương trong máu mẹ. Hiệu giá kháng thể lớn hơn 1:16 là có ý nghĩa. Nếu kết quả hiệu giá kháng thể có ý nghĩa, nên chọc ối để đánh giá mức độ nghiêm trọng của tan máu và thiếu máu thai nhi (fetal hemolysis and anemia).
Thiếu máu thai nhi có thể được theo dõi bằng cách lấy mẫu máu trực tiếp của thai nhi qua chọc cuống rốn hoặc xác định mật độ quang delta (optical density-OD) bằng cách sử dụng bước sóng 450 μm trong nước ối. Phép đo này đưa ra ước tính về nồng độ bilirubin trong tam cá nguyệt thứ ba. Kết quả mật độ quang delta được vẽ trên biểu đồ vùng thứ 3 Liley. Kết quả càng gần với vùng thứ ba thì nguy cơ mắc IHF càng lớn. Xác định hematocrit của thai nhi là xét nghiệm cuối cùng được thực hiện và việc truyền máu thai nên được xem xét ở những thai nhi có nồng độ hematocrit dưới 40%.
Chọc ối là cần thiết để xác định nhiễm sắc thể đồ thai nhi (fetal karyotyping), nuôi cấy nước ối, xét nghiệm nhiễm CMV, đánh giá nồng độ α-fetoprotein (AFP), xét nghiệm bệnh thalassemia và xác định tỷ lệ lecithin-sphingomyelin (L / S). Karyotyping cũng có thể được thực hiện với mô thu được bằng sinh thiết gai nhau (Chorionic villous sampling-CVS) hoặc với dịch thu được từ một trong các khoang cơ thể thai nhi. Có thể nhanh chóng thu được số lượng nhiễm sắc thể và karyotype bằng cách sử dụng kỹ thuật lai tại chỗ phát huỳnh quang (fluorescent in situ hybridization-FISH). Kỹ thuật FISH cũng có thể giúp phát hiện sự mất đoạn cụ thể và sự sắp xếp lại nhiễm sắc thể, và kết quả thường có trong vòng 24-48 giờ.
Ban đầu, các đặc điểm siêu âm cho thấy phù thai trong hầu hết các trường hợp, và phương thức này cũng có thể được sử dụng để theo dõi hình ảnh giúp quan sát sự tiến triển của tình trạng bệnh nếu tiếp tục mang thai.
Các đặc điểm về hình ảnh (Imaging features)
Các đặc điểm siêu âm của phù thai (hydrops fetalis) được định nghĩa là có sự tích tụ dịch bất thường từ 2 khoang trở lên trong cơ thể thai nhi. Chúng bao gồm tràn dịch ổ bụng, tràn dịch màng phổi, tràn dịch màng ngoài tim và phù da toàn thân (được định nghĩa là độ dày của da > 5 mm). Các đặc điểm thường gặp khác bao gồm dày bánh nhau (thường được định nghĩa là độ dày bánh nhau ≥4 cm trong tam cá nguyệt thứ hai hoặc ≥6 cm trong tam cá nguyệt thứ ba) và đa ối.
Tràn dịch ổ bụng có thể ít và có thể chỉ vừa đủ để tạo thành một lớp mỏng trên các cơ quan trong ổ bụng, hoặc tràn dịch ổ bụng có thể nhiều, với các cơ quan trong ổ bụng gồm gan và ruột nổi lềnh bềnh trong dịch (xem các hình ảnh bên dưới). Tràn dịch ổ bụng có thể chạy xuống bìu gây ra tràn dịch tinh mạc (hydrocele).
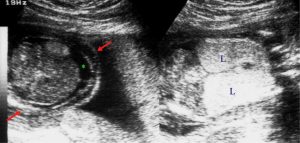
Hình 1. Trái: Mặt cắt ngang qua bụng thai nhi. Phải: Mặt cắt vành qua lồng ngực thai nhi. Những hình ảnh siêu âm này cho thấy tràn dịch ổ bụng (dấu hoa thị) và hai phổi hồi âm dày (L). Thai nhi này bị teo khí quản (tracheal atresia). Các mũi tên màu đỏ cho thấy da bị phù nề.
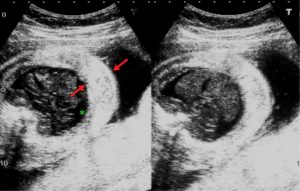
Hình 2. Các mặt cắt ngang qua bụng thai nhi. Những hình ảnh siêu âm này cho thấy tràn dịch ổ bụng lượng ít (dấu hoa thị) và phù da toàn thân (mũi tên đỏ).
Tràn dịch màng phổi (Pleural effusions) có thể là một bên (unilateral) hoặc hai bên (bilateral) (xem các hình ảnh bên dưới). Tràn dịch màng phổi một bên cho thấy sự xuất hiện của quá trình tràn dịch màng phổi do dưỡng chấp (chylothorax). Tràn dịch lượng nhiều có thể chèn ép các mạch máu và mạch bạch huyết ở trung thất, gây phù nề phần trên cơ thể và cản trở hoạt động của thực quản gây ra đa ối thứ phát.
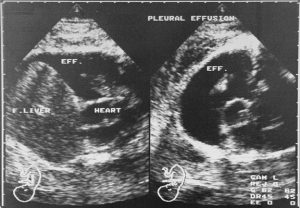
Hình 3. Siêu âm mặt cắt vành (trái) và ngang (phải) thai nhi thu được vào cuối tam cá nguyệt thứ hai. Những hình ảnh này cho thấy tràn dịch màng phổi lượng nhiều. Bố mẹ của thai đến từ Viễn Đông (Far East), và thai kỳ trước đó đã bị đình chỉ vì bệnh α thalassemia, đây là nguyên nhân chính gây ra phù thai không liên quan đến miễn dịch ở Viễn Đông. Tình trạng này gây tử vong giống nhau và có liên quan đến nguy cơ mắc bệnh ở mẹ đáng kể. Gen α thalassemia được tìm thấy trong 20-30% dân số ở Đông Nam Á. Thai nhi đã tử vong trong vòng 1 tuần sau khi kiểm tra siêu âm. Eff. = effusion: tràn dịch; F. liver = fetal liver: gan thai nhi.
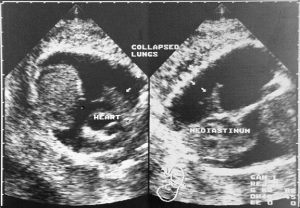
Hình 4. Siêu âm mặt cắt vành cho thấy phổi xẹp (collapsed lung) (mũi tên) do tràn dịch màng phổi lượng nhiều.
Phù (Edema) có thể khu trú ở một phần cơ thể hoặc có thể toàn thân. Phù được nhìn thấy dễ dàng nhất trên hộp sọ, trên đó có một vòng sáng (xem các hình ảnh bên dưới). Phù cũng có thể được nhìn thấy ở các phần khác của cơ thể.
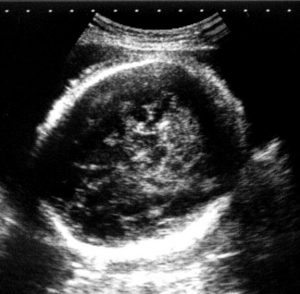
Hình 5. Siêu âm mặt cắt ngang qua đầu thai nhi bình thường. Tóc có thể nhìn thấy như một vòng sáng không đều và có thể gây nhầm lẫn với phù da đầu (scalp edema).
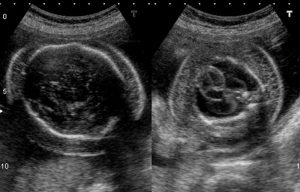
Hình 6. Các mặt cắt siêu âm cắt ngang qua đầu (trái) và ngực (phải) của một thai nhi bị phù thai. Lưu ý vòng sáng (halo) xung quanh đầu; điều này là do phù nề. So sánh vòng sáng giả phù nề do tóc của thai nhi. Ngực cho thấy da phù nề toàn bộ và tràn dịch màng phổi hai bên lượng nhiều.
Sự phân bố và lượng dịch tích tụ có thể cho thấy bệnh lý. Trong IHF, tràn dịch ổ bụng xuất hiện đầu tiên, phù nề và tràn dịch màng phổi xuất hiện muộn. Các đặc điểm về bệnh lý ở cơ quan cụ thể, chẳng hạn như bất thường về xương (skeletal abnormalities) hoặc khối u ở tim (cardiac tumors), có thể chỉ ra nguyên nhân cụ thể gây ra phù thai.
Xem tiếp: Chiến lược chẩn đoán hình ảnh trong phù thai
Có thể bạn quan tâm: Siêu âm đo độ mờ da gáy
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






