️ Đánh giá về xuất huyết tiêu hoá
Xem lại: Tổng quan xuất huyết tiêu hóa
Chảy máu từ đường tiêu hoá có thể gặp ở bất kì vị trí nào của ống tiêu hoá từ miệng đến hậu môn, máu có thể nhìn thấy hoặc không. Biểu hiện phụ thuộc vào vị trí và mức độ nặng của chảy máu.
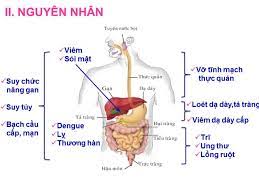
Nôn máu là nôn ra máu đỏ tươi, biểu hiện chảy máu đường tiêu hoá trên, thường là từ loét dạ dày, tổn thương mạch, hoặc là giãn tĩnh mạch. Nôn dịch màu cà phê là trong chất nôn có lợn cợn cục màu nâu sẫm như bã cà phê. Đây là kết quả của xuất huyết từ đường tiêu hoá trên đã chậm lại hoặc dừng hẳn, có sự biến đổi của Hb có màu đỏ thành màu nâu hematin do dịch vị dạ dày.
Đại tiện phân máu là sự chảy máu trực tiếp từ trực tràng và thường là biểu hiện của xuất huyết tiêu hoá dưới, nhưng cũng có thể là xuất huyết tiêu hoá số lượng lớn làm một lượng máu lớn đào thải nhanh qua ruột.
Đại tiện phân đen là phân có màu đen, nát và thường là biểu hiện của xuất huyết tiêu hoá trên, nhưng cũng có thể của ruột non hoặc đại tràng phải. Khoảng 100 đến 200 ml máu chảy ở đường tiêu hóa trên để gây đại tiện phân đen, triệu chứng này có thể tồn tại trong vài ngày sau khi tình trạng chảy máu đã ngừng. Phân có màu đen không chứa máu có thể là do uống sắt, bismut hoặc các loại thực phẩm khác nhau và không nên nhầm lẫn với đại tiên phân đen do chảy máu.
Tình trạng máu ẩn trong phân mạn tính có thể có căn nguyên từ bất cứ vị trí nào trong đường tiêu hoá và có thể phát hiện bằng xét nghiệm tìm máu ẩn trong phân. Chảy máu cấp, trầm trọng cũng có thể xảy ra ở bất cứ vị trí nào trong đường tiêu hoá. Bệnh nhân có thể có dấu hiệu sốc. Bệnh nhân bị bệnh tim thiếu máu cục bộ có thể tiến triển thành bị đau thắt ngực hoặc nhồi máu cơ tim do tình trạng thiếu máu nuôi mạch vành.
Chảy máu đường tiêu hóa có thể gây bệnh não-gan hoặc hội chứng gan thận (suy thận do suy gan).
Căn nguyên
Tình trạng chảy máu thường hay xảy ra nặng hơn ở những bệnh nhân bị bệnh gan mạn tính (ví dụ như do lạm dụng rượu hoặc viêm gan mạn), ở những người có rối loạn đông máu do di truyền hoặc ở những người đang sử dụng một số loại thuốc. Các thuốc có liên quan đến xuất huyết tiêu hóa bao gồm thuốc chống đông (ví dụ, heparin, warfarin), chống kết tập tiểu cầu (ví dụ, aspirin và một số thuốc chống viêm không steroid-NSAIDs khác, clopidogrel, thuốc ức chế chọn lọc trên serotonin-SSRIs) và những thuốc ảnh hưởng đến cơ chế bảo vệ của niêm mạc đường tiêu hoá (ví dụ NSAIDs).
Dấu hiệu nguy hiểm
Một số dấu hiệu của tình trạng sốc giảm thể tích hoặc sốc mất máu:
Gợi ý nguyên nhân
Hỏi bệnh sử và khám lâm sàng có thể giúp chẩn đoán ở khoảng 50% bệnh nhân, nhưng vẫn bắt buộc tìm các bệnh lý hiếm gặp và làm các xét nghiệm khẳng định chẩn đoán.
Chứng đau thượng vị giảm nhờ thức ăn hoặc thuốc giảm tiết acid gợi ý bệnh viêm loét dạ dày. Tuy nhiên, nhiều bệnh nhân bị loét chảy máu không có tiền sử đau trước đó. Sút cân và chán ăn, có hoặc không có sự thay đổi ở phân, gợi ý một bệnh lý ác tính đường tiêu hoá. Tiền sử xơ gan hoặc viêm gan mạn tính gợi ý giãn tĩnh mạch thực quản. Khó nuốt gợi ý ung thư thực quản hoặc bị chèn ép. Nôn và ọe trước khi xuất huyết gợi ý rách tâm vị chảy máu - Mallory-Weiss , mặc dù khoảng 50% bệnh nhân mắc hội chứng Mallory-Weiss không có tiền sử mắc bệnh này trước đây.
Tiền sử xuất huyết (ví dụ xuất huyết dưới da, tụ máu, tiểu máu) có thể do bệnh máu khó đông (ví dụ, bệnh hemophilia, suy gan). Tiêu chảy phân máu, sốt và đau bụng gợi ý viêm ruột do thiếu máu, viêm đại tràng (ví dụ, viêm loét đại trực tràng chảy máu, Bệnh Crohn), hoặc viêm đại tràng do nhiễm trùng. Máu ẩn trong phân có thể là dấu hiệu đầu tiên của ung thư đại tràng hoặc một polyp, đặc biệt ở bệnh nhân > 45 tuổi.
Một số xét nghiệm được thực hiện để giúp chẩn đoán xác định.
-
Tổng phân tích tế bào máu, đông máu cơ bản và một số xét nghiêm khác.
-
Đặt sonde dạ dày cho tất cả các trường hợp trừ BN có chảy máu ít ở trực tràng
-
Nội soi dạ dày đối với trường hợp nghi ngờ xuất huyết tiêu hoá trên
-
Nội soi đại trực tràng cho xuất huyết tiêu hóa thấp (trừ trường hợp rõ ràng gây ra bởi bệnh trĩ)
Tổng phân tích tế bào máu cần được thực hiện ở những bệnh nhân bị mất máu nhiều hoặc ít. Bệnh nhân bị chảy máu nặng hơn cũng cần làm các xét nghiệm về đông máu (ví dụ, số lượng tiểu cầu, PT, PTT) và các xét nghiệm chức năng gan (ví dụ bilirubin, alkaline phosphatase, albumin, AST, ALT). Xét nghiệm nhóm máu nếu máu vẫn đang tiếp tục chảy. Hb và Hct có thể được tiến hành lặp đi lặp lại mỗi 6 giờ ở những bệnh nhân bị chảy máu nặng. Thêm vào đó, các thủ thuật để chẩn đoán cũng cần được tiến hành
Đặt sonde và rửa dạ dày nên được thực hiện ở tất cả các bệnh nhân có nghi ngờ xuất huyết tiêu hoá trên (ví dụ: nôn máu, nôn dịch màu cà phê, đại tiện phân đen, chảy máu nhiều trực tràng). Sonde dạ dày có máu chứng tỏ tình trạng xuất huyết vẫn đang tiếp diễn, nhưng có khoảng 10% bệnh nhân bị xuất huyết tiêu hoá trên không thấy máu trong sonde dạ dày. Nôn dịch màu cà phê chứng tỏ tình trạng xuất huyết đã chậm lại hoặc dừng hẳn. Nếu không thấy có dấu hiệu chảy máu và có dịch mật thì rút sonde dạ dày; hoặc lưu sonde để theo dõi tình trạng chảy máu đang tiếp diễn hoặc tái phát. Trường hợp sonde dạ dày không có máu cũng không thấy dịch mật coi như không có giá trị chẩn đoán.
Nội soi dạ dày (kiểm tra thực quản, dạ dày, tá tràng) nên được thực hiện đối với xuất huyết tiêu hoá trên Vì nội soi có thể dùng để điều trị cũng như chẩn đoán, nên được chỉ định ngay trong trường hợp chảy máu nhiều nhưng có thể trì hoãn lại trong 24 giờ nếu chảy máu ngừng hoặc ít. Chụp X quang đường tiêu hóa trên có uống barium không có giá trị trong chẩn đoán chảy máu cấp tính, và chất cản quang được sử dụng có thể làm ảnh hưởng đến việc chụp mạch về sau. Chụp mạch máu rất hữu ích trong chẩn đoán xuất huyết tiêu hoá trên và cho phép điều trị một số trường hợp (ví dụ như nút mạch, truyền thuốc co mạch).
Soi đại tràng sigma và hậu môn là tất cả những gì cần thiết cho những bệnh nhân có các triệu chứng điển hình về chảy máu do trĩ. Tất cả các bệnh nhân khác có đại tiện phân đen nên nội soi đại tràng, có thể được thực hiện một cách chọn lọc sau khi chuẩn bị thường quy trừ khi đang có tình trạng chảy máu đáng kể. Ở những bệnh nhân này, việc chuẩn bị nhanh (dùng 5-6 lít dung dịch polyethylene glycol bơm qua sonde dạ dày hoặc uống trong khoảng từ 3 đến 4 giờ) thường cho phép quan sát được tổn thương. Nếu nội soi không thấy được vị trí chảy máu và tình trạng chảy máu liên tục diễn biến nhanh (> 0,5 đến 1 ml / phút), chụp mạch có thể giúp định vị nguồn chảy máu. Một số máy chụp mạch sẽ thực hiện quét tia phóng xạ trước để tập trung kiểm tra, bởi vì chụp động mạch ít nhạy hơn so với chụp tia phóng xạ. Hướng dẫn của Hội Tiêu hoá Hoa Kỳ năm 2016 guidelines về quản lý bệnh nhân xuất huyết tiêu hóa thấp cấp tính: nên chụp CLVT mạch máu để xác định vị trí chảy máu trước khi chụp mạch hoặc phẫu thuật.
Chẩn đoán trường hợp chảy máu tiềm ẩn có thể là khó khăn, bởi vì xét nghiệm dương tính có thể là kết quả của chảy máu bất cứ nơi nào trong đường tiêu hóa. Nội soi là phương pháp được ưa thích hơn cả, dựa vào triệu chứng để xác định nên nội soi đường tiêu hoá trên hay dưới trước. Chụp đối quang kép bằng barium hoặc soi đại tràng sigma có thể chỉ định trong thăm khám đường tiêu hoá dưới nếu không có nội soi đại tràng hoặc bệnh nhân từ chối nội soi đại tràng.
Nếu kết quả nội soi dạ dày và nội soi đại tràng âm tính và xét nghiệm máu ẩn trong phân dương tính, nên cân nhắc thực hiện các thăm dò đánh giá ruột non, CLVT ruột non, nội soi ruột non, nội soi ruột non bằng viên nang (người bệnh nuốt vào máy ghi hình có dạng viên nang), xạ hình ruột bằng technetium hoặc đánh dấu phóng xạ hồng cầu, và chụp mạch.
Bệnh viện Nguyễn Tri Phương - Đa khoa Hạng I Thành phố Hồ Chí Minh






